Kolonoskopia diagnostyczna ma na celu precyzyjną ocenę powierzchni błony śluzowej jelita grubego. W trakcie badania lekarz może pobrać materiał do badania histopatologicznego, a także przeprowadzić polipektomię, czyli usunąć niewielkie polipy.
Polipy to zmiany chorobowe, które są jednymi z najczęściej spotykanych w jelicie grubym. Zmiany takie, jak polipy gruczolakowe i polipy ząbkowane jelita grubego, są zaliczane do inicjatorów raka jelita grubego. Według danych Krajowego Rejestru Nowotworów, choroba ta jest drugim najczęściej wykrywalnym złośliwym nowotworem w Polsce.
Każdego roku jest rozpoznawanych aż 14 000 nowych przypadków schorzenia. Rak jelita grubego rozwija się najczęściej z łagodnych zmian tzw. polipów, dlatego warto profilaktycznie wykonywać kolonoskopię diagnostyczną, by zapobiegać tej groźnej dla życia chorobie. Wcześnie wykryty rak jest bardzo często wyleczalny.
Różnice między kolonoskopią diagnostyczną a zabiegową
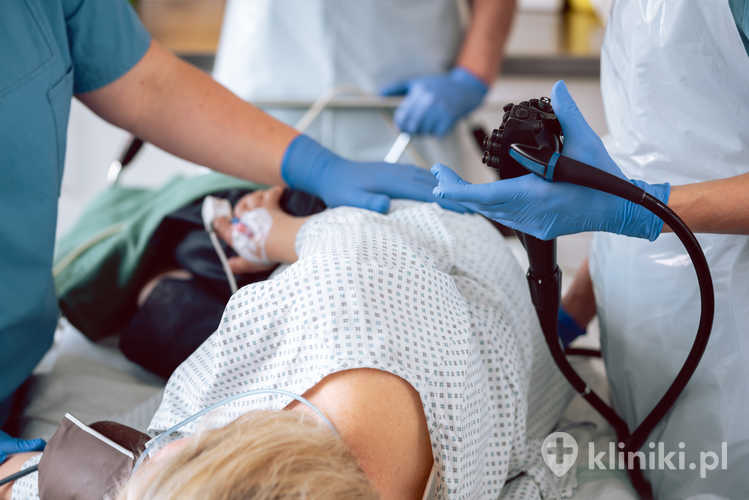
Kolonoskopia diagnostyczna jest wykonywana, gdy pacjent ma takie objawy, jak bóle brzucha, zmiany w oddawaniu stolca (np. biegunka, zaparcia, krwawienia z jelita), utrata wagi czy niedokrwistość, a także po zabiegu usunięcia polipów. Podczas badania wprowadza się przez odbyt do jelita grubego specjalny aparat z kamerą - endoskop.
Jeśli w trakcie badania diagnostycznego lekarz zauważy podejrzanie wyglądającą zmianę, wtedy pobiera wycinek do badania histopatologicznego. Podczas przeprowadzania kolonoskopii diagnostycznej możliwe jest także dokonanie różnych, niewielkich zabiegów leczniczych, np. usunięcie polipów lub usunięcie krwawienia.
Kolonoskopia zabiegowa (polipektomia) umożliwia przeprowadzenie za pomocą endoskopu zabiegów w jelicie grubym. Tą metodą można usunąć polipy lub ciała obce, a także poszerzyć zwężenie. Podczas polipektomii endoskopowej drobne, płaskie polipy są usuwane za pomocą kleszczyków biopsyjnych, natomiast przy większych używa się uszypułowanych lub przysadzistych.
Znaczenie badania histopatologicznego
Badanie histopatologiczne jest kluczowe dla określenia, czy zmiana ma charakter łagodny czy złośliwy. Dzięki temu można podjąć odpowiednie kroki terapeutyczne i monitorować pacjenta w przyszłości. W przypadku stwierdzenia zmian nowotworowych, dalsze postępowanie zależy od typu i stopnia zaawansowania nowotworu, co jest istotne dla dalszego leczenia i rokowania.
Profilaktyka i objawy raka jelita grubego

Objawy mogące wskazywać na raka jelita grubego:
- bóle brzucha,
- zmiany w oddawaniu stolca (np. biegunka, zaparcia, krwawienia z jelita),
- utrata wagi,
- niedokrwistość.
Profilaktyczne badanie jelita grubego odgrywa kluczową rolę w rozpoznawaniu raka. Jest ono stosowane także u osób zdrowych, bez żadnych objawów chorobowych. Częstość występowania polipów i raka jelita grubego wzrasta z wiekiem, największa liczba zachorowań występuje u pacjentów po 65. roku życia.
Małe polipy, w wielkości do 10 mm, występujące w jelicie grubym, nie dają żadnych objawów, natomiast te większe mogą powodować krwawienie z odbytnicy, niedokrwistość i obecność śluzu w kale.
Wczesne rozpoznanie zmian nowotworowych znacząco zwiększa szanse na skuteczne leczenie. Dlatego zaleca się regularne badania przesiewowe, szczególnie u osób w grupie ryzyka, takich jak osoby z wywiadem rodzinnym obciążonym rakiem jelita grubego lub z wcześniejszymi zmianami nowotworowymi.
Dla osób z przeciętnym ryzykiem zaleca się rozpoczęcie badań przesiewowych w wieku 50 lat i ich powtarzanie co 10 lat.
Przygotowanie do kolonoskopii
Etapy przygotowania do kolonoskopii:
- specjalna dieta,
- przyjmowanie środków przeczyszczających na kilka dni przed zabiegiem.
Przebieg badania kolonoskopowego
Kolonoskopię diagnostyczną można przeprowadzić bez znieczulenia, jednak ze względu na negatywne nastawienie pacjentów, często w tego typu zabiegach stosuje się znieczulenie miejscowe lub sedację. Przygotowanie do kolonoskopii jest kluczowe dla uzyskania jak najlepszych wyników badania.
Kolonoskopia diagnostyczna lub zabiegowa jest badaniem najczęściej dobrze tolerowanym przez pacjentów. Jedynymi dolegliwościami zgłaszanymi przez badanych jest uczucie rozpierania i wzdęcia w jamie brzusznej.
Czas trwania badania zależy od warunków anatomicznych, reakcji pacjenta, a także znalezionych w jelicie zmian. Na ogół badanie takie trwa od 15 do 30 minut.
Możliwe powikłania kolonoskopii
Możliwe powikłania kolonoskopii mogą obejmować krwawienie, szczególnie po usunięciu polipów, perforację jelita grubego oraz reakcje na zastosowane leki znieczulające. Mimo że są one rzadkie, ważne jest, aby pacjenci byli świadomi tych ryzyk przed podjęciem decyzji o badaniu.
Alternatywne metody badania jelita grubego
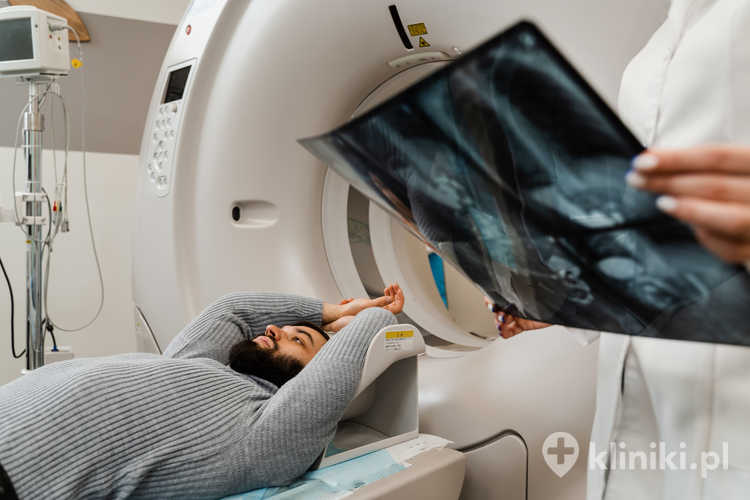
Alternatywne metody badania jelita grubego obejmują sigmoidoskopię, która jest mniej inwazyjna, ale obejmuje tylko dolną część jelita grubego, oraz badania obrazowe, takie jak tomografia komputerowa (wirtualna kolonoskopia), które mogą być opcją dla niektórych pacjentów.
Znaczenie kolonoskopii w screeningu
Kolonoskopia jest kluczowym narzędziem w screeningu raka jelita grubego, a także w diagnostyce i leczeniu problemów jelita grubego. Warto porozmawiać z lekarzem o najlepszej strategii badania profilaktycznego, zwłaszcza jeśli należysz do grupy podwyższonego ryzyka.
Źródła:
- Douglas K. Rex, Philip S. Schoenfeld et al., "Quality indicators for colonoscopy" (www.asge.org), 2015
- Amit Rastogi, Sachin Wani, "Colonoscopy" (www.giejournal.org), 2017
- Małgorzata Słowik, "Polipektomia endoskopowa", mp.pl, 2017
- Tonya Kaltenbach, Joseph C. Anderson, "Endoscopic removal of colorectal lesions", Gastrointestinal Endoscopy, 1303-1320, 2020
- National Institute of Diabetes and Digestive and Kidney Diseases, "Colonoscopy" (www.niddk.nih.gov), https://www.niddk.nih.gov/, 2023


-
3.7/5 (opinie 37)