Mastektomia z rekonstrukcją czy bez?
Mastektomia to chirurgiczne usunięcie piersi. Wyróżniamy kilka rodzajów takiej operacji, przy czym ten właściwy dla danej pacjentki dobiera się w zależności od wielkości i lokalizacji guza. Wpływ na wybór techniki zabiegowej ma również to, czy kobieta zamierza poddać się operacji rekonstrukcyjnej.
Pierś zrekonstruowana z użyciem implantu mało różni się wyglądem od prawdziwej, ale jest trochę inna w dotyku i nie ma w niej naturalnego czucia. Pierś odbudowana tylko z tkanek własnych pacjentki jest ciepła, a w dotyku taka sama jak naturalna. Opada podobnie.
Należy pamiętać, że niezależnie od metody pierś po rekonstrukcji może mieć ograniczone lub inne niż wcześniej czucie, a ostateczny kształt i pozycja piersi utrwalają się stopniowo w miesiącach po zabiegu.
Pierś da się odbudować już w trakcie operacji jej usunięcia. Dla lekarza jest to nawet łatwiejsze niż przy później przeprowadzanych zabiegach, bo tkanki otaczające miejsce po odjętej piersi jeszcze się nie zabliźniły. Również kobieta łatwiej znosi mastektomię, gdy od razu dostaje nowy biust.
Ale łączoną operację robi się tylko w pewnych okolicznościach. Jedną z nich jest stopień zaawansowania raka u pacjentki. Drugą – plany jej dalszego leczenia. Jeśli uwzględniają one radioterapię, rekonstrukcję trzeba będzie odłożyć na co najmniej sześć miesięcy od zakończenia radioterapii.
Pod wpływem napromieniowania mięśnie na klatce piersiowej ulegają zwłóknieniu, a tym samym słabną. Nie można więc pod nimi umieścić implantu, a one same nie dadzą rady go utrzymać. Do tego skóra staje się cienka i mało podatna na rozciąganie - może być pod nią za mało miejsca dla protezy.
W praktyce w wybranych przypadkach rozważa się także rozwiązania z implantem po radioterapii, ale wiążą się one z większym ryzykiem powikłań i wymagają bardzo starannej kwalifikacji oraz indywidualnej oceny ryzyka i korzyści.

Biorąc to wszystko pod uwagę, podejmuje się decyzję o terminie rekonstrukcji po mastektomii. Istnieje też tzw. opcja odroczona natychmiastowa, w której podczas mastektomii zakłada się tymczasowy ekspander (lub wykonuje się inne przygotowanie tkanek), a docelowa rekonstrukcja następuje po zakończeniu leczenia onkologicznego.
Odbudowa piersi to w rzeczywistości nie jeden, lecz cały cykl zabiegów. Każdy z nich stanowi pewien etap leczenia. Dzięki temu procesowi kobieta nie musi używać biustonosza z protezą i unika bólu kręgosłupa bardziej obciążonego z jednej strony. Dla wielu pacjentek jest to też kwestia odzyskania poczucia własnej wartości.
Często w kolejnych etapach wykonuje się symetryzację drugiej piersi, mikropigmentację otoczki i brodawki lub drobne korekty kształtu z użyciem własnego tłuszczu.
Czy zabieg rekonstrukcji piersi jest potrzebny?
Rekonstrukcja piersi po mastektomii jest potrzebna u pacjentek, które pragną przywrócić pierś do stanu przed operacją zarówno pod względem estetycznym, jak i funkcjonalnym, a także poprawić komfort psychiczny i jakość życia. Nie jest konieczna medycznie, ale jest często wybierana z powodów estetycznych i psychologicznych.
Decyzja zależy od preferencji pacjentki oraz wskazań onkologicznych. Rekonstrukcja nie zwiększa ryzyka nawrotu choroby i nie utrudnia kontroli onkologicznej, jednak czas jej przeprowadzenia powinien być dostosowany do planu dalszego leczenia (chemioterapia, radioterapia) i procesu gojenia.
Metody rekonstrukcji piersi
Jeśli zabieg jednoczesny nie wchodzi w grę, pozostaje tzw. rekonstrukcja odroczona. Można ją przeprowadzić u wszystkich pacjentek po mastektomii. Jedyne przeciwwskazania dotyczą znieczulenia ogólnego, bo w takim wykonuje się te operacje. Zwykle do wyboru jest kilka metod.
Oprócz planowanej radioterapii o wyborze decydują również m.in.:
wielkość i kształt drugiej piersi,
ilość dostępnej tkanki tłuszczowej (np. w okolicy brzucha lub ud),
stan i elastyczność skóry klatki piersiowej,
blizny po wcześniejszych operacjach,
choroby współistniejące (np. cukrzyca),
palenie tytoniu,
wskaźnik masy ciała (BMI),
oczekiwany czas rekonwalescencji,
akceptacja materiałów obcych (implant),
doświadczenie i możliwości techniczne ośrodka.
Istotne są też preferencje pacjentki co do naturalności w dotyku, trwałości efektu oraz gotowości do ewentualnych kolejnych zabiegów korygujących.
Metoda I – z mięśniem
Zakłada wykorzystanie mięśnia ciągnącego się wzdłuż grzbietu od łopatki aż do miednicy. Można go pobrać bez ryzyka zniekształcenia sylwetki, a na plecach zostaje mniej więcej 12-centymetrowa blizna.
Uzyskane w ten sposób tkanki wszywa się w ranę pooperacyjną na piersi, a potem mocuje pod nimi protezę. Na koniec odtworzone zostają brodawka sutkowa i jej otoczka. Nie robi się tego naraz, lecz etapami, co kilka miesięcy.
W niektórych przypadkach płat z mięśnia najszerszego grzbietu daje wystarczającą objętość bez implantu (zwłaszcza przy mniejszym biuście), częściej jednak służy do bezpiecznego pokrycia implantu dobrze ukrwioną tkanką, zwłaszcza gdy skóra po mastektomii jest cienka lub była napromieniana.
Metoda II – z ekspanderem
Metoda polega na etapowym rozciągnięciu skóry i tkanek klatki piersiowej za pomocą ekspandera, a następnie na wymianie go na docelowy implant. Nie pobiera się tkanek z innych okolic ciała. Ekspander można umieścić pod mięśniem piersiowym lub nad nim (z użyciem odpowiedniego wsparcia tkankowego, np. siatki).
Ekspander to rozprężacz tkankowy, rodzaj balonika ze specjalnym portem. Wszczepia się go pod mięsień pokrywający klatkę piersiową. Na początku balon jest pusty. Po około dwóch tygodniach – jeśli nie doszło nigdzie do zakażenia, a rany pooperacyjne wstępnie się zagoiły – zaczyna się wypełnianie ekspandera.
Co tydzień–dwa przez port wstrzykuje się do niego coraz większe ilości soli fizjologicznej. Balon się powiększa i powoli rozciąga ciało. Pod skórą tworzy się nisza dla implantu. Po trzech–czterech miesiącach tkanki się stabilizują. Wtedy usuwa się i port, i cały ekspander, zastępując go silikonową endoprotezą.
Można też od początku zastosować implant z funkcją ekspandera. Uzupełnia się go płynem do wybranego rozmiaru, a potem zostawia w ciele, usuwając tylko port. W wyselekcjonowanych sytuacjach, przy dobrych warunkach tkanek, możliwe jest umieszczenie implantu docelowego już podczas mastektomii (tzw. rekonstrukcja jednoetapowa).
Metoda III – rekonstrukcja po radioterapii
Metoda ta polega na wycięciu z podbrzusza płatu skóry z tkanką podskórną i naczyniami krwionośnymi, nie ruszając mięśni. Następnie naczynia zszywa się z tymi na klatce piersiowej, a z płata formuje się nową pierś. Utworzona z własnych tkanek ma naturalną temperaturę i konsystencję. Nawet opada w naturalny sposób, dzięki czemu łatwiej o symetrię względem drugiej piersi. Do tego wycięcie tkanek z brzucha wyszczupla sylwetkę.
To podejście to techniki mikrochirurgiczne z użyciem płatów perforatorowych, np. DIEP (płat nabrzuszny dolny z zachowaniem mięśnia), które pozwalają przenieść skórę i tkankę tłuszczową bez pobierania mięśni. Dzięki temu zmniejsza się ryzyko osłabienia ściany brzucha w porównaniu z klasycznym TRAM.
Gdy brzuch nie jest dobrym miejscem dawczym, rozważa się inne płaty z tkanek własnych (dobierane indywidualnie), np. z okolicy uda lub pośladka. Techniki te wymagają odpowiedniej kwalifikacji i dłuższej operacji oraz hospitalizacji, ale dają naturalny efekt bez implantu i sprawdzają się u wielu pacjentek po napromienianiu.
Metoda IV – rekonstrukcja z użyciem tłuszczu
Przy plastyce piersi po mastektomii da się również wykorzystać metodę z użyciem tłuszczu pobranego od pacjentki. Wstrzykuje się go do pozostałości po odjętej piersi, odtwarzając ją. W ten sam sposób można wyrównywać biust asymetryczny. Żeby dokonać rekonstrukcji tą metodą, trzeba kilku, np. pięciu zabiegów.
Przetoczony tłuszcz pozyskuje się zwykle podczas liposukcji z miejsc dawczych (np. brzucha, ud), następnie oczyszcza i podaje cienkimi kaniulami warstwowo, co zwiększa jego przyjęcie. Ta technika najczęściej służy do korekt kształtu, wypełniania ubytków i poprawy jakości skóry (np. po radioterapii), a nie do uzyskania całej objętości dużej piersi w jednym etapie.
Część przeszczepionego tłuszczu może się wchłonąć, dlatego zwykle planuje się serię zabiegów w odstępach kilku miesięcy. Po lipotransferze w piersi mogą pojawiać się drobne zwapnienia lub torbiele olejowe, które radiolog potrafi odróżnić od zmian niepokojących w badaniach obrazowych.
Gdy do rekonstrukcji zastosowany zostanie implant, odbudowana pierś nie będzie opadała. A to oznacza, że tę drugą trzeba do niej dostosować: podnieść, zaokrąglić itd. Zabieg nosi nazwę symetryzacji. Robi się go jednocześnie z operacją rekonstrukcyjną albo kilka miesięcy po początkowym etapie cyklu odbudowywania.
Wskazania i przeciwskazania do rekonstrukcji
Każda metoda rekonstrukcji piersi ma swoje wskazania i przeciwwskazania. Dla pacjentek, które nie przeszły radioterapii, bardziej odpowiednia może być metoda z użyciem implantów. Kobiety po radioterapii częściej wybierają rekonstrukcję z wykorzystaniem własnych tkanek.
Rekonstrukcja z mięśniem pleców czy z użyciem tkanki z brzucha może być lepsza dla osób z wystarczającymi zasobami tkankowymi. Metoda wstrzykiwania tłuszczu jest bardziej odpowiednia dla mniejszych korekt, a nie pełnych rekonstrukcji.
Wybór rekonstrukcji piersi w praktyce:
Implant/ekspander: zwykle dobre rozwiązanie przy mniejszej i średniej objętości piersi, elastycznej skórze, braku planowanej radioterapii oraz gdy zależy na krótszej operacji i rekonwalescencji. Należy zaakceptować obecność materiału obcego i możliwość reoperacji w przyszłości.
Płat z mięśnia najszerszego grzbietu: pomocny, gdy potrzeba dobrze ukrwionych tkanek do pokrycia implantu (np. po radioterapii lub przy cienkiej skórze); w części przypadków daje wystarczającą objętość bez implantu.
Techniki mikrochirurgiczne (np. DIEP): polecane przy potrzebie naturalnego efektu bez implantu, po napromienianiu, przy odpowiedniej ilości tkanki tłuszczowej i akceptacji dłuższej operacji oraz blizny w miejscu dawczym.
Przeszczep tłuszczu: uzupełniająco do wyrównania konturu, zmiękczenia blizn i poprawy jakości tkanek; rzadko jako jedyna metoda do pełnej rekonstrukcji większej piersi.
Przeciwwskazania względne do niektórych metod to m.in.:
aktywne palenie,
nieuregulowana cukrzyca,
zbyt niski lub bardzo wysoki BMI,
istotne choroby serca i płuc,
niewystarczające naczynia lub tkanka w miejscu dawczym.
Ostateczna kwalifikacja zawsze jest indywidualna i uwzględnia bezpieczeństwo onkologiczne oraz plan dalszego leczenia.
Przygotowania do operacji rekonstrukcji piersi

Niezależnie od tego, która z metod zostanie wybrana, przygotowania do operacji wyglądają podobnie. Lekarz zleca diagnostykę laboratoryjną krwi: morfologia, oznaczenie grupy krwi, poziomu kreatyniny, elektrolitów, cukru i białka, badanie krzepliwości. W razie konieczności robi się też USG piersi lub mammografię, EKG, a czasem także rentgen płuc.
Przez trzy tygodnie przed zabiegiem i tyle samo czasu po nim nie wolno palić. Nikotyna źle wpływa na gojenie ran. Dobrze jest także unormować masę ciała, wyrównać choroby przewlekłe (np. cukrzycę), omówić z lekarzem przyjmowane leki (zwłaszcza przeciwkrzepliwe) oraz zaplanować opiekę domową na pierwsze dni.
W przypadku rekonstrukcji mikrochirurgicznych czasem wykonuje się dodatkowe badania obrazujące naczynia w miejscu dawczym.
Ryzyko, powikłania
Podobnie jak każda operacja, rekonstrukcja piersi niesie ze sobą pewne ryzyko.
Możliwe powikłania obejmują:
wytworzenie się wokół protezy torebki łącznotkankowej,
przemieszczenie lub pęknięcie implantu,
wyciek silikonu,
zakażenie rany lub problemy z gojeniem,
utrzymujący się ból,
reakcje alergiczne na implanty,
krwiak lub zbiornik surowiczy (seroma),
martwica tłuszczowa, torbiele olejowe lub zwapnienia po przeszczepie tłuszczu,
częściowe niedokrwienie lub utrata płata (w metodach z płatami tkanek), zakrzepica w zespoleniach naczyniowych wymagająca pilnej reoperacji,
osłabienie ściany brzucha lub przepuklina po pobraniu tkanek z brzucha (ryzyko mniejsze przy technikach oszczędzających mięśnie, jak DIEP),
zaburzenia czucia w obrębie blizn i miejsc dawczych,
zakrzepica żył głębokich lub zatorowość płucna,
obrzęk limfatyczny kończyny górnej po leczeniu węzłów chłonnych (nie dotyczy samej rekonstrukcji, ale może współwystępować).
Zalecenia pooperacyjne
Po zabiegu trzeba ograniczyć poruszanie ręką po zoperowanej stronie ciała, a także wysiłek fizyczny w ogóle. Przez pierwszych kilka miesięcy nosi się też specjalny biustonosz (do kupienia w sklepach dla chorych). Zwykłą bieliznę, ale taką profesjonalnie dobraną przez brafitterkę, można zakładać po zagojeniu się ran.
To także moment powrotu do normalnego życia, łącznie z uprawianiem sportów. Trzeba tylko pamiętać, że pierś z implantem wewnątrz wymaga ochrony przed urazami.
Rehabilitacja i pielęgnacja mają kluczowe znaczenie dla sprawnego powrotu do zdrowia.
Warto zaplanować:
Wczesną fizjoterapię – naukę bezpiecznych pozycji, ćwiczeń oddechowych i delikatnych ćwiczeń zakresu ruchu barku, wprowadzanych stopniowo zgodnie z zaleceniami lekarza; profilaktykę i leczenie obrzęku limfatycznego, jeśli był operowany dół pachowy.
Pielęgnację ran – utrzymywanie czystości i suchości opatrunków, obserwację objawów zakażenia (narastający ból, zaczerwienienie, gorączka) i pilny kontakt z zespołem w razie niepokoju; postępowanie z drenami zgodnie z instrukcją.
Stopniowy powrót do aktywności – unikanie dźwigania i gwałtownych ruchów przez pierwsze tygodnie, spacery dla profilaktyki zakrzepicy, powrót do pracy dostosowany do rodzaju wykonywanych obowiązków (zwykle szybciej po metodach implantowych, dłużej po rekonstrukcjach z płatów).
Opiekę nad bliznami – po zagojeniu: delikatna mobilizacja, masaż blizny i ewentualnie plastry lub kremy silikonowe zgodnie z zaleceniem.
Kontrole – regularne wizyty u chirurga/plastyka i onkologa; badania obrazowe drugiej piersi zgodnie z harmonogramem.
Najczęstsze pytania o rekonstrukcję piersi
Jaki jest koszt rekonstrukcji piersi?
Cena rekonstrukcji piersi jest uzależniona od rozmaitych czynników, przede wszystkim zaś od zakresu zabiegu i wybranej techniki operacyjnej. Za rekonstrukcję piersi ekspanderem trzeba zapłacić od 6 do nawet 16 tys. zł. Rekonstrukcja piersi płatem z brzucha (mięsień, tkanka tłuszczowa, skóra) jest jeszcze droższa i wiąże się z wydatkiem rzędu 13,5-25 tys. zł.
Czy w trakcie mastektomii chirurg może przygotować pacjentkę do rekonstrukcji piersi?
Jak najbardziej. Jeśli planowana jest odroczona rekonstrukcja piersi, chirurg wykonujący mastektomię prowadzi cięcia w odpowiedni sposób - taki, który umożliwi późniejszy zabieg rekonstrukcyjny.
Czy rekonstrukcja piersi jest refundowana przez NFZ?
Narodowy Fundusz Zdrowia refunduje zabiegi rekonstrukcji piersi u kobiet z rozpoznaniem raka piersi. W przypadku mastektomii profilaktycznej, operacja ta nie jest refundowana.
Jakie czynniki bierze się pod uwagę podczas decydowania o charakterze mastektomii?
Kluczowy jest tutaj obraz kliniczny, przy czym decyzja o leczeniu oszczędzającym powinna być podjęta wspólnie z chorą. Istnieje bowiem wiele przeciwwskazań do przeprowadzenia tego rodzaju zabiegu. Zaliczamy do nich m.in. wieloośrodkowość zmian nowotworowych, dużego guza w małej piersi oraz obecność przeciwwskazań do radioterapii.
Czy NFZ refunduje każdą metodę rekonstrukcji piersi?
Niestety nie. Aktualnie NFZ refunduje implanty do rekonstrukcji, a siatki nie są refundowane.
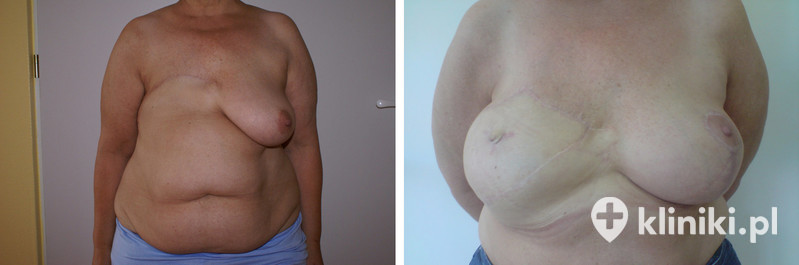
Galeria efektów rekonstrukcji piersi
Chcesz zobaczyć efekty rekonstrukcji piersi? Zdjęcia znajdujące się w poniższej galerii zostały wykonane u tych samych pacjentek przed i po procedurze.
Posłuchaj artykułu:
- Artykuł "Rekonstrukcje piersi" jest dostępny w formie audio z lektorem - posłuchaj teraz (18:15 minuty)
Źródła:
- E. Galicka, "Rekonstrukcja piersi", Medycyna estetyczna. Podręcznik dla studentów kosmetologii, Warszawa, 2017, ISBN 978-83-200-5383-8
- E. Galicka, "Anatomia i morfologia gruczołu piersiowego", Medycyna estetyczna. Podręcznik dla studentów kosmetologii, Warszawa, 2017
- J. Jankau, M. Trus-Urbańska, A. Renkielska, "Zmiana jakości życia po zabiegu rekonstrukcji piersi" (journals.viamedica.pl), Forum Medycyny Rodzinnej, 2011
- Jagsi R., Jiang J., Momoh A. O. i in., "Complications After Mastectomy and Immediate Breast Reconstruction for Breast Cancer: A Claims-Based Analysis", Annals of Surgery, 2020
- Fraser J. K. i in., "Implant-based breast reconstruction versus autologous tissue reconstruction: systematic review", Cochrane Database of Systematic Reviews, 2022
- American Society of Plastic Surgeons, "Breast Reconstruction Guidelines and Patient Safety Recommendations", 2020

4.3/5 (opinie 42)