Staw kolanowy tworzą kość udowa i kość piszczelowa. Od przodu zamknięty jest trzeszczką zwaną rzepką. Zarówno zakończenia kości tworzące staw kolanowy, jak i wewnętrzna strona rzepki pokryte są chrząstką stawową.
Chrząstka stawowa jest odmianą chrząstki szklistej, zbudowanej z sieci włókien kolagenowych oraz substancji podstawowej, w której skład wchodzą komórki chrzęstne, zwane chondrocytami.
Chrząstka stawowa kolana – budowa i rola
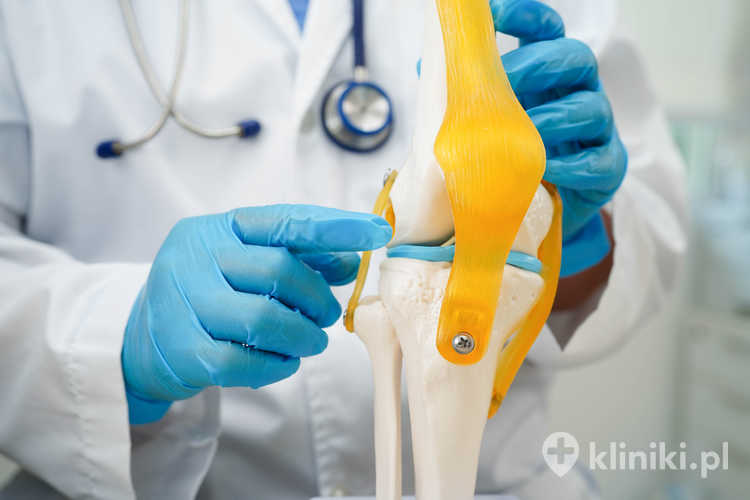
Prawidłowo wyglądająca chrząstka jest białą, gładką i elastyczną warstwą pokrywającą zakończenia kości udowej i piszczelowej oraz rzepkę. Na skutek urazów lub wraz z wiekiem zmienia barwę na żółtą, staje się mniej sprężysta, ulega ścieraniu, a niekiedy może nawet zaniknąć.
Chrząstka stawowa wyróżnia się spośród innych (chrząstki włóknistej, szklistej i sprężystej) niskim współczynnikiem tarcia, który w stawie kolanowym wynosi 0,002. Przy prawidłowo zbudowanej i obciążanej chrząstce wydzielany przez nią płyn stawowy odżywia ją i nawilża.
Niestety, chrząstka jest tkanką nieunerwioną i nieukrwioną, dlatego jej samoistna odbudowa u dorosłych jest bardzo ograniczona. Jeśli na skutek urazu lub nieprawidłowego obciążania dojdzie do jej ubytku czy zniszczenia, uszkodzony obszar wypełnia się zwykle tkanką włóknisto-chrzęstną, która nie posiada już takich właściwości jak chrząstka stawowa.
Regeneracja chrząstki – terapie biologiczne
Równocześnie intensywnie rozwijają się badania nad regeneracją chrząstki: wykorzystuje się terapie biologiczne (np. osocze bogatopłytkowe – PRP, koncentrat szpiku kostnego – BMAC, komórki mezenchymalne) oraz inżynierię tkankową (membrany kolagenowe, hydrożele i trójwymiarowe rusztowania).
Stosowane są również techniki hodowli i implantacji chondrocytów. Choć wyniki są obiecujące, nie każda metoda w pełni odtwarza chrząstkę szklistą i ich dostępność zależy od kwalifikacji medycznej i możliwości danego ośrodka. To właśnie te nowoczesne terapie chrząstki coraz częściej uzupełniają klasyczne postępowanie chirurgiczne i rehabilitacyjne.
Przyczyny i objawy uszkodzenia chrząstki w kolanie
Najczęstszą przyczyną uszkodzenia chrząstki jest uraz, czyli upadek lub skręcenie stawu kolanowego. Wśród sportowców nadmiernie eksploatujących staw do degeneracji chrząstki może dochodzić na skutek sumujących się mikrourazów i przeciążeń.
Innymi przyczynami są otyłość, nieprawidłowe obciążanie kolan na skutek źle wykonywanych ćwiczeń lub ich całkowity brak, przez co osłabione mięśnie nie są wsparciem dla pracującego stawu. Na upływający czas i związane z nim procesy nie mamy, niestety, wpływu, chrząstka się zużywa i już.
Skala Outerbridge – stopnie uszkodzeń
Stopnie uszkodzenia chrząstki w 1961 r. opisał Outerbridge i skala ta funkcjonuje po dziś dzień:
- I° – chrząstka jest rozmięknięta i obrzęknięta,
- II° – pojawiają się szczeliny i owrzodzenia, a chrząstka wydaje się być „zamszowa”,
- III° – szczeliny sięgają coraz głębiej, aż do warstwy podchrzęstnej,
- IV° – uszkodzenie jest na tyle głębokie, że dochodzi aż do kości.
Objawy uszkodzenia chrząstki kolana
Objawy uszkodzenia chrząstki najczęściej, niestety, pojawiają się dopiero w momencie, gdy uszkodzenie jest na tyle głębokie, że dociera do włókien nerwowych warstwy podchrzęstnej.
Często, jeśli chrząstka niszczeje i ubywa płynu stawowego, pacjenci skarżą się na chrupanie i trzaskanie w stawie oraz bóle kolan, szczególnie po przeciążaniu lub po długim unieruchomieniu.
Niekiedy oderwany fragment chrząstki staje się tzw. „ciałem wolnym” i blokuje kolano w pozycji zgięcia lub wyprostu. Każdy z tych objawów należy skonsultować z ortopedą lub rehabilitantem, który poprowadzi dalsze leczenie.
Profilaktyka i zapobieganie
Aby wspierać zapobieganie uszkodzeniom chrząstki warto wdrożyć proste zasady profilaktyki:
- utrzymywanie prawidłowej masy ciała i stopniowe zwiększanie obciążeń treningowych,
- wzmacnianie mięśni stabilizujących kolano (m.in. czworogłowy uda, pośladkowe, łydki) oraz trening równowagi i propriocepcji,
- dbanie o technikę biegu, przysiadów i skoków, a także o właściwe obuwie,
- korekcję zaburzeń osi kończyny, leczenie niestabilności więzadłowych i uszkodzeń łąkotek,
- unikanie długotrwałego klęczenia i pracy w głębokim zgięciu, regularną regenerację i sen,
- uzupełnianie ewentualnych niedoborów żywieniowych po potwierdzeniu w badaniach (znaczenie mechaniki stawu jest zwykle większe niż suplementacji).
Diagnostyka uszkodzeń chrząstki stawowej kolana
Najlepszym nieinwazyjnym badaniem oceniającym stan uszkodzenia chrząstki jest rezonans magnetyczny (MRI). Doświadczony radiolog jest w stanie zauważyć zmiany w strukturze chrzęstnej na USG.
Po wykonaniu zdjęcia rentgenowskiego kolan, najlepiej w obciążeniu, czyli w pozycji stojącej, lekarz jest w stanie ocenić osiowość kolan, głębokie uszkodzenia chrząstki dochodzące do kości oraz występowanie ciał wolnych.
Artroskopia diagnostyczna kolana
Jednak najbardziej obiektywnym badaniem jest artroskopia diagnostyczna. Lekarz operujący dzięki kamerce umieszczonej w sprzęcie artroskopowym „zagląda” do wnętrza kolana i jest w stanie najdokładniej ocenić stan i strukturę uszkodzenia chrząstki stawowej w kolanie.
Nieinwazyjne techniki diagnostyczne pozwalają na wczesne wykrycie problemów z chrząstką, co jest kluczowe dla sukcesu procesu leczenia. Regularne badania i konsultacje medyczne pomagają w monitorowaniu stanu zdrowia i prewencji poważniejszych uszkodzeń.
W wyspecjalizowanych ośrodkach stosuje się także zaawansowane sekwencje MRI oceniające właściwości macierzy chrzęstnej (np. mapowanie T2), co może wspierać decyzje terapeutyczne.
Leczenie zachowawcze i rehabilitacja chrząstki kolana
W leczeniu zachowawczym stosowane są suplementy diety w kapsułkach lub proszku, zawierające siarczany chondroityny lub glukozaminy, kwas hialuronowy i kolagen typu II.
Do często stosowanej terapii zalicza się tzw. wiskosuplementację, czyli podanie do stawu w formie zastrzyku stężonego kwasu hialuronowego, który odżywia i nawilża staw, zwiększa poślizg i zmniejsza tarcie.
W zależności od obrazu klinicznego rozważa się leki przeciwbólowe i modyfikację aktywności, a kluczowe znaczenie ma redukcja masy ciała przy nadwadze.
Poza tym warto udać się do fizjoterapeuty, który oceni funkcjonowanie stawu oraz dobierze odpowiednią formę rehabilitacji. Indywidualnie dobrana terapia ma na celu zmniejszenie nadmiernego napięcia mięśniowego oraz korekcję źle wykonywanych wzorców ruchowych.
Regularna fizjoterapia może mieć znaczący wpływ na poprawę ruchomości stawu i redukcję bólu.
Terapie biologiczne: PRP, BMAC i komórki mezenchymalne
Coraz częściej w leczeniu zachowawczym wykorzystuje się również terapie biologiczne, traktowane jako uzupełnienie rehabilitacji: podanie osocza bogatopłytkowego (PRP), koncentratu szpiku kostnego (BMAC) lub komórek pochodzących z tkanki tłuszczowej.
Badania wskazują na zmniejszenie bólu i poprawę funkcji u części pacjentów, jednak efekty są zróżnicowane, a zastosowanie tych metod wymaga kwalifikacji lekarskiej i omówienia realnych korzyści oraz ograniczeń. To przykłady tego, jak nowoczesne terapie chrząstki przenikają do praktyki klinicznej.
Leczenie operacyjne chrząstki stawowej kolana: metody i techniki
Najpowszechniejszą techniką operacyjną jest artroskopia kolana. Jest to zabieg małoinwazyjny, dlatego pobyt pacjenta w szpitalu i czas rehabilitacji jest krótszy niż przy technice otwartej.
Chrząstka znajdująca się w stawach nie jest unerwiona ani ukrwiona, dlatego jej regeneracja z pełnym odtworzeniem struktury, identycznym jak przed uszkodzeniem, zdarza się rzadko. Najczęściej powstaje blizna z chrząstki włóknistej, która ma inne właściwości mechaniczne niż chrząstka szklista.
Klasyfikacja metod chirurgicznych
Niemniej jednak operacja często jest jedyną formą leczenia umożliwiającą zmniejszenie bólu oraz normalizującą funkcję stawu. W zależności od głębokości i rozległości urazu wyróżniane są 4 procedury leczenia chirurgicznego chrząstki stawowej w kolanie:
-
Powierzchowne – shaving, koblacja, debridement,
-
Reparacyjne – przeszczep chrzęstno-kostny pobrany z nieobciążanej powierzchni stawowej kłykci kości udowej, plastyka mozaikowa,
-
Regeneracyjne – mikrozłamania, przeszczep płata okostnej z wyhodowanymi chondrocytami lub komórkami szpiku, spongializacja wg Ficata (odsłonięcie kości gąbczastej w celu napływu komórek ze szpiku),
-
Substytucyjne – łaty, błony i trójwymiarowe scaffoldy kolagenowe z wyhodowaną chrząstką stawową.
Dobranie odpowiedniej formy leczenia uzależnione jest od ubytku, dodatkowych schorzeń narządu ruchu, wieku i trybu życia pacjenta oraz jego poziomu aktywności fizycznej.
Techniki powierzchowne: shaving, koblacja, debridement
Shaving, koblacja i debridement to metody wykorzystywane przy niewielkich, powierzchownych uszkodzeniach chrząstki. Ich celem jest jej wygładzenie i wyrównanie powierzchni chrząstki. Mechanicznie usuwane są oderwane i niestabilne fragmenty chrząstki, a mediatory zapalne płynu stawowego są wypłukiwane.
Leczenie reparacyjne chrząstki kolana (OATS, mozaikoplastyka, ACI)
Do tej metody należy technika autogennego przeszczepu chrzęstno-kostnego (OATS) (ang. Osteochondral Autograft Transplantation Surgery). Najpierw mierzona jest wielkość i głębokość ubytku. Następnie przeszczep o tych samych wymiarach pobierany jest z bocznej lub przyśrodkowej powierzchni kłykcia kości udowej w rejonie nieobciążanym albo z dołu międzykłykciowego.
Pobrany przeszczep umieszczany jest w oczyszczonym ubytku chrząstki i wyrównywany.
Mozaikoplastyka (mosaicplasty)
Podobnym zabiegiem jest plastyka mozaikowa. Za pomocą wiertła pobierane są liczne przeszczepy o małej średnicy z obrzeży kłykci udowych lub z wcięcia międzykłykciowego, które następnie mocowane są w miejscu uszkodzonym.
W trakcie operacji wykorzystywany jest system SDS (ang. Soft Delivery System), opracowany dla delikatnego pobierania i umieszczania bloków kostno-stawowych z wykorzystaniem metody „press-fit” (czyli osadzenia „na wcisk”, bez konieczności użycia śrub lub kleju).
Autologiczna implantacja chondrocytów (ACI/MACI)
Alternatywną do dwóch poprzednich technik metodą jest autologiczna implantacja chondrocytów (ACI) (ang. Autologous Chondrocyte Implantation).
W trakcie pierwszego etapu pobierany jest mały fragment chrząstki, a komórki chrzęstne są namnażane w laboratorium. W drugim etapie komórki podaje się do oczyszczonego ubytku i przykrywa (dawniej płatem okostnej).
Obecnie częściej stosuje się odmianę MACI (matrix-induced ACI), w której namnożone chondrocyty są osadzane na membranie kolagenowej i wszczepiane do ubytku; technika ta uzyskała rejestrację m.in. w USA dla wybranych ubytków chrząstki stawu kolanowego. Metody te są złożone, wymagają długiej rehabilitacji i nie są przeznaczone do rozlanej choroby zwyrodnieniowej.
Regeneracyjne techniki leczenia chrząstki kolana
Mikrozłamania to najczęściej stosowana metoda leczenia uszkodzeń chrząstki w kolanie. Początkowo operator oczyszcza uszkodzenie do warstwy podchrzęstnej, tak, żeby uzyskać pionowy podkład ze zdrowej chrząstki wokół ubytku.
Następnie ubytek przy użyciu szydła kostnego nawiercany jest w kilku miejscach, aż do wypłynięcia kropelek tłuszczu i krwi, które tworzą skrzep z komórkami pochodzącymi ze szpiku kostnego. Z czasem ubytek wypełnia się tkanką włóknisto-chrzęstną (zwykle z przewagą kolagenu typu I), która ma gorsze parametry mechaniczne niż chrząstka szklista. Poprawa dolegliwości bólowych może pojawić się po kilku tygodniach, a dojrzewanie tkanki naprawczej trwa zwykle wiele miesięcy.
Plastyka płatami okostnej i komórki szpiku
Drugą metodą jest plastyka płatami okostnowymi i komórkami szpiku. Stosowana jest przy rozległych ubytkach chrzęstnych.
Zabieg polega na pobraniu z kości udowej lub piszczelowej pacjenta albo od zmarłego dawcy płata okostnej, który następnie wszywany jest w miejsce ubytku, obszywany wchłanialnymi nićmi i uszczelniany klejem tkankowym. Pod przymocowany płat wstrzykiwany jest szpik kostny z komórkami macierzystymi albo zawiesina z wyhodowanymi wcześniej chondrocytami. Obecnie metody te bywają łączone z membranami kolagenowymi, a wyniki kliniczne u odpowiednio dobranych pacjentów są obiecujące.
Spongializacja wg Ficata
W kolejnej metodzie regeneracyjnej, spongializacji wg Ficata, wycinana jest uszkodzona chrząstka wraz z blaszką podchrzęstną kości aż do kości gąbczastej. Brzegi ubytku pozostają ostre, aby skrzep z komórek macierzystych szpiku wypełniający ubytek łatwiej się do nich przyczepił. W praktyce oznacza to „odsłonięcie” gąbczastego podłoża, by pobudzić gojenie od strony szpiku.
Substytucyjne techniki odbudowy chrząstki kolana
W metodzie substytucyjnej ubytki większe niż 2 cm² wypełniane są rusztowaniem: błonami kolagenowymi lub syntetycznymi, hydrożelowymi albo polimerowymi scaffoldami. Operator nawierca miejsce ubytku techniką mikrozłamań i umieszcza w tym miejscu ów nośnik, który budową przypomina chrząstkę.
Komórki szpiku kostnego wypływające z kości oblewają błonę lub scaffold. Dodatkowo lekarz może na nich umieścić wyhodowane wcześniej chondrocyty. Na koniec zabiegu wypełniony ubytek obszywany jest płatem membrany kolagenowej z użyciem nici biowchłanialnych.
AMIC, MACI i przeszczepy allogeniczne
Do często stosowanych rozwiązań należy połączenie mikrozłamań z membraną kolagenową (AMIC – autologiczna chondrogeneza indukowana przez błonę), które wzmacnia efekt stymulacji szpiku.
W wybranych przypadkach stosuje się także gotowe (komórkowo „zasiane”) implanty z chondrocytami, jak w technice MACI, oraz przeszczepy allogenicznej chrząstki (np. drobnoziarniste przeszczepy tzw. „particulated” u młodych dawców). Są to elementy inżynierii tkankowej, które wpisują się w nowoczesne terapie chrząstki, jednak wymagają ścisłej kwalifikacji i doświadczonego zespołu.
Podsumowanie i rokowanie
Podsumowując, dobór metody (zachowawczej lub operacyjnej) zależy od wielkości i lokalizacji ubytku, wieku i aktywności pacjenta, osi kończyny oraz towarzyszących uszkodzeń.
Mimo postępów biologii i inżynierii tkankowej większość technik nie odtwarza w pełni chrząstki szklistej, dlatego równie ważne jak sam zabieg są rehabilitacja, korekcja biomechaniki i konsekwentne zapobieganie uszkodzeniom chrząstki na przyszłość.
Posłuchaj artykułu:
- Artykuł "Leczenie operacyjne chrząstki stawowej kolana" jest dostępny w formie audio z lektorem - posłuchaj teraz (18:33 minuty)
Źródła:
- OrthoInfo, "Articular Cartilage Restoration" (orthoinfo.aaos.org), OrthoInfo
- Elizabeth S. Tetteh, Sarvottam Bajaj, Neil S. Ghodadra, Brian J. Cole, "The Basic Science and Surgical Treatment Options for Articular Cartilage Injuries of the Knee" (www.jospt.org), Journal of Orthopaedic & Sports Physical Therapy, 2012
- A. R. Memon and J. F. Quinlan, "Surgical Treatment of Articular Cartilage Defects in the Knee: Are We Winning?" (www.ncbi.nlm.nih.gov), National Library of Medicine, 2012
- FREDERICK M. AZAR PAUL J. DUWELIUS KENNETH A. EGOL PAUL TORNETTA III, "https://www.drpascualmd.com/pdf/aaos.pdf" (www.drpascualmd.com), AAOS, 2013
- Filippo Migliorini, Jörg Eschweiler, Hanno Schenker, Alice Baroncini, Markus Tingart, Nicola Maffulli, "Surgical management of focal chondral defects of the knee: a Bayesian network meta-analysis" (josr-online.biomedcentral.com), Journal of Orthopaedic Surgery and Research, 2021
- ScienceDirect, "Articular Cartilage Repair" (www.sciencedirect.com), ScienceDirect, 2014
- Casey Tingle, "New techniques emerge amid the evolution of cartilage repair" (www.healio.com), Healio Orthopedics, 2022


-
4.0/5 (opinie 149)