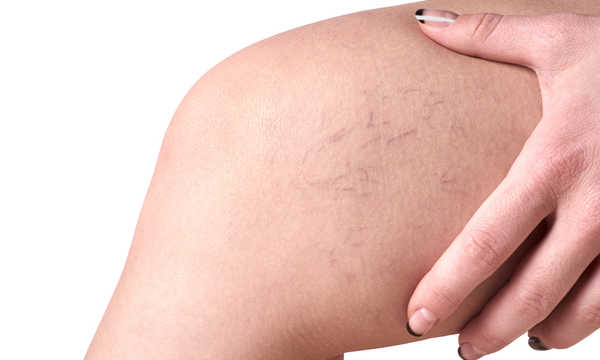
Pajączki naczyniowe, zwane również teleangiektazjami, to – najkrócej rzecz ujmując – poszerzone żyły podskórne (do średnicy ok. 1–3 mm). Z powodu uwarunkowań hormonalnych znacznie częściej występują u kobiet (szacuje się, że pojawią się nawet u 80% z nich na pewnym etapie życia).
Umiejscawiają się najczęściej w górnej połowie podudzia oraz dolnej części ud. W zależności od rodzaju poszerzonego naczynia, teleangiektazje mogą przyjmować barwę żywoczerwoną (tętniczki, naczynia włosowate) lub sinofioletową (żyłki).
Objawy pajączków naczyniowych i ich znaczenie kliniczne
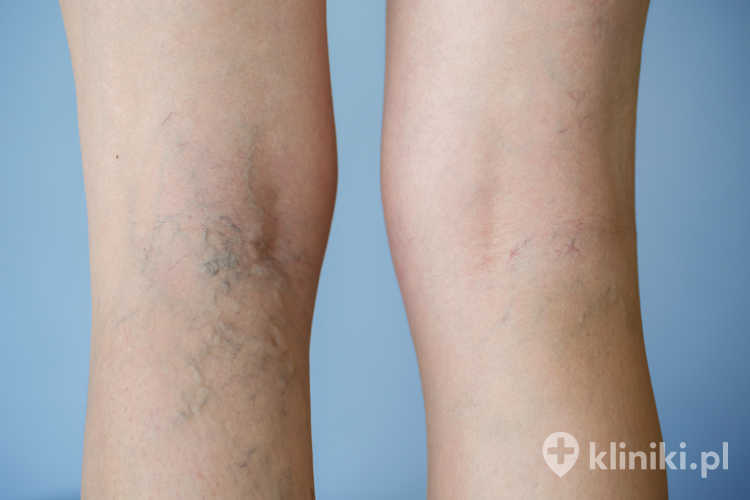
Pajączki naczyniowe nie są bolesne, choć niekiedy towarzyszy im uczucie swędzenia i pękanie naczynek, a sporadycznie mogą pękać, wywołując niewielkie krwawienie. Same w sobie nie są groźne dla zdrowia, będąc głównie defektem kosmetycznym – względy estetyczne to najczęstszy powód wizyty pacjentów z pajączkami u lekarza.
Niestety, pojawienie się teleangiektazji na nogach często bywa również pierwszym objawem schorzeń i niewydolności układu żylnego kończyn dolnych. Określane są one wspólną nazwą przewlekłej choroby żylnej (PChŻ), a jedną z jej postaci są m.in. żylaki.
W ostatnich latach zwraca się uwagę, że pajączki częściej pojawiają się u osób prowadzących siedzący tryb życia, a także u pacjentów z przewlekłym stanem zapalnym, otyłością lub zespołem metabolicznym. Aktualne obserwacje kliniczne podkreślają również rolę czynników genetycznych – dziedziczne predyspozycje mogą znacząco wpływać na elastyczność ścian naczyń i pracę zastawek żylnych.
Przyczyny powstawania pajączków
Według amerykańskich statystyk występowanie zauważalnych teleangiektazji ocenia się na 41% u kobiet i 15% u mężczyzn. Do najważniejszych czynników rozwoju tego schorzenia zaliczane są:
Czynniki hormonalne i fizjologiczne
- Płeć – teleangiektazje nawet czterokrotnie częściej występują u kobiet, czego przyczyny upatruje się w działaniu żeńskich hormonów. Progesteron i estrogeny (będące m.in. głównymi składnikami doustnych tabletek antykoncepcyjnych) zmniejszają sprężystość ścian naczyń żylnych i tym samym ułatwiają ich rozszerzanie się.
- Okres ciąży – ciąża jest jednym z kluczowych czynników przyczyniających się do powstawania pajączków naczyniowych (a także żylaków). W tym okresie stężenia żeńskich hormonów płciowych (zwłaszcza progesteronu) są znacząco wyższe, co bezpośrednio wpływa na osłabienie ścian naczyń żylnych. Ponadto równoczesny wzrost objętości krwi krążącej sprzyja rozciąganiu żył, co skutkuje dysfunkcją zastawek i zastoje krwi.
Czynniki związane ze stylem życia
- Wykonywany zawód – osoby spędzające w ciągu dnia wiele godzin w pozycji siedzącej (np. pracownicy biurowi) lub stojącej (kelnerki, barmani) podlegają zwiększonemu ryzyku rozwoju teleangiektazji. Wysokie ciśnienie hydrostatyczne, wywierane przez krew na zamknięte zastawki żylne, prowadzi do ich stopniowego osłabienia.
- Moda i styl życia – obuwie na wysokim obcasie oraz obcisłe spodnie utrudniają właściwą pracę mięśni nóg (tzw. pompę mięśniową), co spowalnia odpływ krwi w kierunku serca. Niekorzystnie działają także: palenie papierosów, gorące kąpiele, sauna oraz nadmierne opalanie się.
Czynniki genetyczne i dodatkowe obciążenia
- Wiek pacjenta – pajączki mogą pojawić się w każdym wieku, najczęściej między 18.–35. oraz 50.–60. rokiem życia.
- Predyspozycje rodzinne – jeśli w rodzinie występują żylaki lub pajączki, ryzyko ich wystąpienia rośnie nawet kilkukrotnie.
Na podstawie nowych badań podkreśla się, że predyspozycje genetyczne wpływają znacząco na rozwój zmian – dotyczą nie tylko wytrzymałości ścian żył, ale także funkcji śródbłonka i reakcji naczyń na hormony. Z kolei u osób z nadwagą lub otyłością przeciążenie układu żylnego przyspiesza rozwój zmian naczyniowych.
Leczenie i usuwanie pajączków na nogach

Pajączki naczyniowe umiejscowione w okolicach kostek i stóp prawie zawsze świadczą o bardziej zaawansowanej chorobie układu żylnego i wymagają konsultacji flebologa. Specjalista może zalecić badanie USG Doppler, aby ocenić funkcję zastawek żylnych i ewentualne zaburzenia przepływu krwi.
Do najczęściej stosowanych metod leczenia tego schorzenia zaliczane są: skleroterapia (wstrzyknięcie do naczynia środka obliterującego, powodującego jego zamknięcie), zabiegi laserowe uszczelniające i zamykające zmienione chorobowo żyły oraz – w najcięższych przypadkach – procedury chirurgiczne.
W ostatnich latach coraz większą popularność zyskują techniki łączone, takie jak skleroterapia piankowa w połączeniu z laseroterapią przezskórną. Metody te pozwalają uzyskać lepsze efekty estetyczne u pacjentów z rozległymi zmianami.
Jednocześnie rozwijają się zabiegi oparte na technologiach światłowodowych, umożliwiające precyzyjne zamykanie drobnych naczyń. Nowoczesne lasery o określonych długościach fali pozwalają lepiej dopasować parametry do koloru zmian i głębokości ich położenia.
Dla pacjentów istotna jest również profilaktyka nawrotów: regularna aktywność fizyczna, unikanie długotrwałego siedzenia lub stania, stosowanie pończoch uciskowych oraz dbanie o prawidłową masę ciała.
Coraz większy nacisk kładzie się także na edukację dotyczącą ergonomii pracy – drobne zmiany, takie jak przerwy na rozruszanie nóg, mogą znacząco ograniczyć ryzyko powstawania nowych zmian naczyniowych.
Źródła:
- Darren P. Sandean, Hasnain A. Syed, Ryan Winters, "Spider Veins", StatPearls [Internet]., 2024
- Marianne G. De Maeseneer, Stavros K. Kakkos, Thomas Aherne, i in., "Editor's Choice - European Society for Vascular Surgery (ESVS) 2022 Clinical Practice Guidelines on the Management of Chronic Venous Disease of the Lower Limbs", European journal of vascular and endovascular surgery, 184-267, 2022
- Luis Cu Nakano, Daniel G. Cacione, Jose Cc Baptista-Silva, i in., "Treatment for telangiectasias and reticular veins", The Cochrane database of systematic reviews, 2021

-
3.9/5 (opinie 18)