Co to jest dyskoliza ozonowa i na czym polega zabieg?
Dyskoliza ozonowa to zabieg, który polega na przezskórnym nakłuciu zmienionego krążka międzykręgowego i podaniu do jego wnętrza mieszaniny tlenu oraz ozonu. Procedura odbywa się pod stałą kontrolą obrazowania, najczęściej z wykorzystaniem tomografii komputerowej, co pozwala dokładnie umieścić igłę w obrębie jądra miażdżystego. Dzięki temu lekarz może precyzyjnie podać gazową mieszaninę bezpośrednio do miejsca objętego zmianami.
Sam zabieg ma charakter ambulatoryjny i zwykle wykonywany jest w znieczuleniu miejscowym. Do jądra miażdżystego zwyrodniałego krążka wprowadzana jest jałowa igła, przez którą aplikuje się niewielką objętość mieszaniny ozonowo-tlenowej. Następnie część mieszaniny może zostać podana także w okolice mięśni międzykręgowych. W niektórych przypadkach terapię uzupełnia się dodatkowo iniekcją sterydów, co według obserwacji bywa korzystne dla efektów leczenia.
Mechanizm działania tej procedury wiąże się z wpływem mieszaniny gazów na składniki jądra miażdżystego. Dochodzi do utlenienia proteoglikanów, co sprzyja zmniejszeniu objętości krążka i ograniczeniu jego uwypuklenia do kanału kręgowego. Znaczenie ma również działanie przeciwzapalne oraz poprawa lokalnych warunków w tkankach. Zmniejszenie ucisku i lepsze dotlenienie okolicy korzeni nerwowych może przekładać się na redukcję bólu oraz obniżenie napięcia mięśni przykręgosłupowych.
Jakie są wskazania do dyskolizy ozonowej?
Dyskoliza ozonowa jest wskazywana przede wszystkim u pacjentów z przepukliną lub wypukliną krążka międzykręgowego, u których dotychczasowe leczenie zachowawcze nie przyniosło wystarczającej poprawy. Najczęściej chodzi o sytuacje, w których mimo stosowania leków i rehabilitacji dolegliwości bólowe albo objawy związane z podrażnieniem korzeni nerwowych nadal występują.
Do kwalifikacji do zabiegu brane są pod uwagę przede wszystkim zmiany dyskowe odpowiedzialne za konkretne objawy kliniczne. Znaczenie mają więc nie tylko wyniki badań obrazowych, ale także charakter dolegliwości zgłaszanych przez pacjenta, zwłaszcza bólu promieniującego, przewlekłych dolegliwości dolnego odcinka kręgosłupa czy objawów typowych dla ucisku struktur nerwowych.
W praktyce wskazaniami do dyskolizy ozonowej mogą być między innymi:
- przepuklina krążka międzykręgowego,
- wypuklina dysku,
- zespoły bólowe korzeni nerwowych,
- rwa kulszowa,
- przewlekły ból dolnego odcinka kręgosłupa oporny na leczenie zachowawcze.
Lepsze rezultaty częściej obserwuje się u pacjentów z umiarkowanymi zmianami dyskowymi. Szczególne znaczenie ma sytuacja, w której nie doszło jeszcze do całkowitego przerwania pierścienia włóknistego. Właśnie dlatego tak ważna jest trafna kwalifikacja oraz wcześniejsza dokładna diagnostyka obrazowa.
Jak się przygotować do dyskolizy ozonowej?
Do dyskolizy ozonowej należy przygotować się zgodnie z zaleceniami placówki i lekarza kwalifikującego, ponieważ podstawą jest dokładna ocena zmian w obrębie kręgosłupa oraz wykluczenie przeciwwskazań do zabiegu. Przygotowanie nie ogranicza się więc do samego dnia procedury, ale zaczyna się już na etapie konsultacji specjalistycznej.
Pierwszym krokiem jest zwykle wizyta lekarska, podczas której analizowane są objawy, dotychczasowe leczenie oraz wyniki badań. Specjalista ocenia, czy dolegliwości rzeczywiście mogą mieć związek ze zmianami w obrębie krążka międzykręgowego i czy ten typ terapii będzie adekwatny w danym przypadku. To ważny etap, ponieważ skuteczność zabiegu w dużej mierze zależy od prawidłowej kwalifikacji.
Kluczową rolę odgrywają badania obrazowe, przede wszystkim rezonans magnetyczny. Badanie to pozwala precyzyjnie określić lokalizację zmian, ocenić obraz krążka międzykręgowego i zestawić wynik z objawami pacjenta.
W zależności od zasad obowiązujących w danym ośrodku potrzebne mogą być również badania laboratoryjne. Ich celem jest przede wszystkim sprawdzenie, czy nie występują okoliczności, które mogłyby zwiększać ryzyko zabiegu albo stanowić przeciwwskazanie do jego przeprowadzenia. To element standardowej ostrożności medycznej, szczególnie przy procedurach wymagających wkłucia i podania preparatu do określonej okolicy anatomicznej.
Przygotowanie do dyskolizy ozonowej obejmuje najczęściej:
konsultację lekarską,
analizę objawów i dotychczasowego leczenia,
wykonanie badań obrazowych, zwłaszcza rezonansu magnetycznego,
ewentualne badania laboratoryjne zlecone przez placówkę.
Ten etap przygotowań łączy się bezpośrednio z dalszym przebiegiem leczenia. Im dokładniej zostanie określone miejsce zmian i im staranniej zostaną wykluczone przeciwwskazania, tym łatwiej przejść do samej procedury w sposób uporządkowany i bezpieczny dla pacjenta.
Jak wygląda zabieg dyskolizy ozonowej krok po kroku?
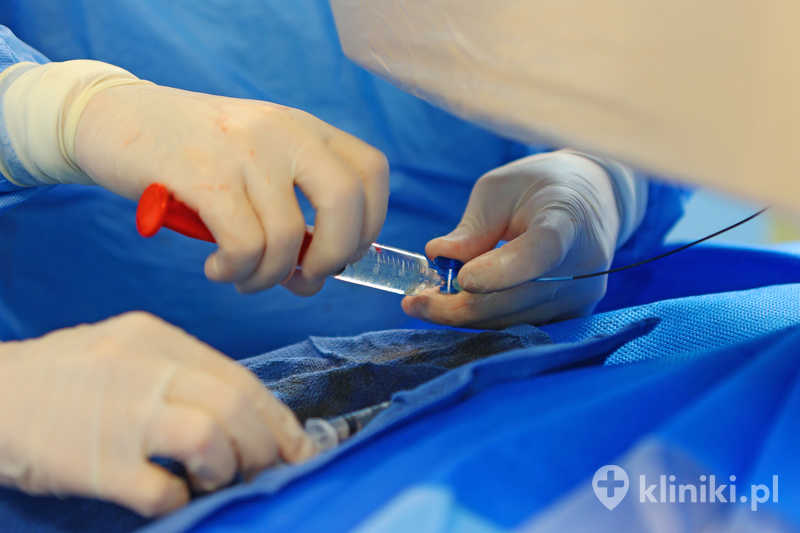
Zabieg dyskolizy ozonowej przebiega etapami i zwykle trwa około 30 minut. Procedura wykonywana jest ambulatoryjnie, w znieczuleniu miejscowym, dlatego pacjent nie wymaga długiego pobytu w placówce.
Na początku pacjent zostaje ułożony na stole zabiegowym w pozycji odpowiedniej do miejsca, które będzie poddane interwencji. Następnie przygotowuje się pole zabiegowe, czyli dezynfekuje skórę i wykonuje znieczulenie miejscowe. Ten etap ma znaczenie dla komfortu chorego i dla zachowania właściwych warunków podczas całej procedury.
Kolejnym krokiem jest wprowadzenie jałowej igły do obszaru objętego zmianami. Odbywa się to pod stałą kontrolą obrazowania, najczęściej z wykorzystaniem tomografii komputerowej. Dzięki temu lekarz może bardzo dokładnie ocenić położenie igły i bezpiecznie skierować ją do jądra miażdżystego zwyrodniałego krążka. Po uzyskaniu właściwego położenia podawana jest mieszanina ozonu i tlenu do wnętrza dysku, a następnie dodatkowa objętość może trafić również w okolice mięśni międzykręgowych.
W uproszczeniu cały przebieg zabiegu można przedstawić następująco:
ułożenie pacjenta na stole zabiegowym,
dezynfekcja miejsca wkłucia,
znieczulenie miejscowe,
wprowadzenie igły pod kontrolą obrazowania,
podanie mieszaniny ozonowo-tlenowej do krążka,
ewentualna aplikacja preparatu w okolice mięśni międzykręgowych,
krótka obserwacja po zakończeniu procedury.
Po zakończeniu procedury pacjent zazwyczaj pozostaje jeszcze przez krótki czas pod obserwacją, a następnie może wrócić do domu tego samego dnia. To jedna z cech, które odróżniają dyskolizę ozonową od bardziej rozległych metod leczenia zabiegowego. Krótki pobyt w placówce nie oznacza jednak, że etap terapeutyczny kończy się od razu po wyjściu z gabinetu.
Znaczenie ma przede wszystkim postępowanie po zabiegu. Należy unikać przeciążeń kręgosłupa, przestrzegać zaleceń kontrolnych i wdrażać rehabilitację zgodnie ze wskazaniami specjalisty. Regularna aktywność prowadzona w odpowiedni sposób może wspierać utrzymanie uzyskanych efektów i zmniejszać ryzyko nawrotu dolegliwości.
Jakie są efekty dyskolizy ozonowej i po jakim czasie widać poprawę?
Efekty dyskolizy ozonowej mogą pojawić się już po pierwszym zabiegu, a u części pacjentów poprawa jest odczuwalna bardzo szybko. Skuteczność terapii bywa oceniana na wczesnym etapie, co pozwala określić, czy interwencja przynosi oczekiwany rezultat i jak planować dalsze postępowanie.
Poprawa po zabiegu dotyczy przede wszystkim dolegliwości bólowych, ale nie tylko. Korzyści obejmują również ograniczenie objawów czuciowych, takich jak mrowienie czy drętwienie, a także zmniejszenie problemów związanych z osłabieniem siły mięśniowej. Według zgromadzonych danych u około 80% pacjentów obserwowano po zabiegu istotne zmniejszenie dolegliwości bólowych. To właśnie ten aspekt sprawia, że procedura jest rozpatrywana jako istotna opcja dla chorych, u których utrzymujące się objawy utrudniają codzienne funkcjonowanie.
W International Journal of Ozone Therapy wskazano skuteczność zabiegu u 88% pacjentów. W tej grupie:
u 68% objawy dyskopatii ustąpiły całkowicie,
u 20% odnotowano znaczną poprawę,
u 12% nie uzyskano efektu i konieczne było leczenie chirurgiczne.
Warto też zwrócić uwagę na dane dotyczące terapii uzupełnionej podaniem sterydów. Z rezultatów badania opublikowanego w American Journal of Neuroradiology wynika, że dodanie sterydów do zabiegu zwiększało skuteczność leczenia o dodatkowe 8% — z 70,3% do 78,3% w ocenie po sześciu miesiącach. Pokazuje to, że w wybranych przypadkach rozszerzenie procedury może wiązać się z dodatkowymi korzyściami, choć o takim postępowaniu każdorazowo powinien decydować specjalista.
Na znaczenie właściwej kwalifikacji pacjentów wskazują także najnowsze zalecenia oparte na wytycznych Europejskiego Towarzystwa Ozonoterapii. Podkreślają one, że dla uzyskania możliwie najlepszych efektów konieczne są standaryzowane procedury, dokładna diagnostyka obrazowa przed interwencją oraz monitorowanie rezultatów po kilku tygodniach od zabiegu. To spójne z obserwacją, że końcowy efekt terapii zależy nie tylko od samego podania mieszaniny ozonowo-tlenowej, ale również od starannego przygotowania i prawidłowego prowadzenia pacjenta.
Istotne jest także to, jak długo utrzymuje się poprawa. Według zgromadzonych informacji pozytywne efekty dyskolizy ozonowej mogą trwać przez wiele miesięcy, a niekiedy nawet przez lata. W części opisów wskazuje się okres od roku do trzech lat, choć przebieg po zabiegu zawsze zależy od indywidualnych uwarunkowań. U niektórych pacjentów konieczne może być uzupełnienie leczenia w przypadku nawrotu objawów, zwłaszcza jeśli po zabiegu nie przestrzegano zaleceń dotyczących dalszego postępowania.
Z tym wiąże się znaczenie fizjoterapii wdrażanej po interwencji. Wczesne rozpoczęcie odpowiednio dobranej rehabilitacji sprzyja utrwaleniu uzyskanych rezultatów. Nie chodzi więc wyłącznie o sam moment wykonania zabiegu, ale o cały proces, który obejmuje również okres po wyjściu z placówki. W praktyce to właśnie połączenie trafnej kwalifikacji, dobrze przeprowadzonej procedury i właściwego postępowania po zabiegu daje największą szansę na trwałą poprawę.
Czy dyskoliza ozonowa jest bezpieczna i jakie mogą być powikłania?

Dyskoliza ozonowa jest uznawana za zabieg bezpieczny, a ryzyko powikłań po jego wykonaniu oceniane jest jako bardzo niskie. Procedura ta jest wykonywana w znieczuleniu miejscowym i bardzo rzadko wiąże się z niepożądanymi następstwami. Na korzyść tej techniki przemawia także fakt, że odbywa się ona pod kontrolą obrazowania, co zwiększa precyzję działania.
Za korzystny profil tej procedury uznaje się między innymi małoinwazyjny charakter zabiegu oraz przypisywane mieszaninie ozonu i tlenu działanie przeciwzapalne. Nie oznacza to jednak całkowitego braku ryzyka. Jak przy każdej interwencji wymagającej wkłucia, także tutaj konieczne jest zachowanie odpowiednich standardów i prawidłowe przygotowanie pacjenta.
Najczęściej wskazywane możliwe powikłania dotyczą miejsca wkłucia. Chodzi głównie o ryzyko infekcji, które porównywane jest do ryzyka związanego z podaniem zwykłego zastrzyku.
Na bezpieczeństwo procedury wpływa kilka elementów jednocześnie:
właściwa kwalifikacja do zabiegu,
dokładna diagnostyka obrazowa przed interwencją,
wykonanie procedury pod kontrolą tomografii komputerowej,
zachowanie zasad aseptyki,
stosowanie się do zaleceń po zabiegu.
Jakie są przeciwwskazania do dyskolizy ozonowej?
Przeciwwskazania do dyskolizy ozonowej obejmują przede wszystkim stany, które mogą zwiększać ryzyko zabiegu albo utrudniać jego bezpieczne przeprowadzenie. Do tej grupy zalicza się aktywne infekcje, uczulenie na ozon, zaburzenia krzepnięcia krwi, niestabilność kręgosłupa, ciężkie choroby serca oraz niektóre choroby autoimmunologiczne. Zabieg nie jest również rekomendowany u kobiet w ciąży. W każdym przypadku konieczna jest indywidualna ocena stanu zdrowia, ponieważ sama obecność zmian w obrębie krążka międzykręgowego nie przesądza jeszcze o możliwości wykonania procedury.
Najczęściej wymieniane przeciwwskazania to:
- aktywne infekcje,
- uczulenie na ozon,
- ciężkie choroby serca,
- zaburzenia krzepnięcia,
- niestabilność kręgosłupa,
- wybrane choroby autoimmunologiczne,
- ciąża.
Ile kosztuje dyskoliza ozonowa?
Koszt dyskolizy ozonowej najlepiej sprawdzić bezpośrednio w wybranej placówce. Cena może się różnić w zależności od ośrodka, zakresu procedury oraz zasad obowiązujących w danym miejscu.
FAQ - najczęściej zadawane pytania na temat Dyskolizy ozonowej.
Jak długo trwa okres rekonwalescencji po zabiegu dyskolizy ozonowej?
Okres rekonwalescencji jest zazwyczaj krótki; pacjent może wrócić do domu tego samego dnia, ale pełny powrót do codziennych aktywności zależy od indywidualnego stanu pacjenta i zastosowanych zaleceń po zabiegu.
Czy dyskoliza ozonowa jest skuteczna w leczeniu wszelkich bólów pleców?
Dyskoliza ozonowa jest skuteczna głównie w przypadku przepukliny krążka międzykręgowego i nie wszystkie bóle pleców kwalifikują się do tego zabiegu; decyzja zależy od oceny specjalisty.
Czy zabieg jest refundowany przez NFZ?
Refundacja zabiegu przez Narodowy Fundusz Zdrowia zależy od obowiązujących w danej chwili przepisów i warto zapytać o to bezpośrednio w placówce lub sprawdzić na stronie NFZ.
Kiedy nie warto decydować się na dyskolizę ozonową?
Zabieg nie powinien być przeprowadzany, gdy występują przeciwwskazania takie jak aktywne infekcje, uczulenie na ozon, zaburzenia krzepnięcia krwi, a także w ciąży.
Czy istnieje ryzyko powikłań po zabiegu dyskolizy ozonowej?
Ryzyko powikłań jest niskie, ale mogą się zdarzyć infekcje w miejscu wkłucia lub reakcje alergiczne, dlatego ważna jest odpowiednia kwalifikacja i aseptyka procedury.
Posłuchaj artykułu:
- Artykuł "Dyskoliza ozonowa" jest dostępny w formie audio z lektorem - posłuchaj teraz (16:21 minuty)
Źródła:
- Andreula C.F., Simonetti L., De Santis F. i in., "Minimally invasive oxygen-ozone therapy for lumbar disk herniation", AJNR American Journal of Neuroradiology, 996–1000, 2003
- Ezeldin M., Leonardi M., Princiotta C. i in., "Percutaneous ozone nucleolysis for lumbar disc herniation", Neuroradiology, 1231–1241, 2018
- Steppan J., Meaders T., Muto M. i in., "A metaanalysis of the Effectiveness and Safety of Ozone Treatmens for Hernaited Lumbar Discs", Journal of Vascular&Interventional Radiology, 534–548, 2010

5.0/5 (opinie 1)