Dermatoskopia – kluczowe badanie skóry
Dermatoskopia to popularne badanie, które pozwala lekarzowi obejrzeć w powiększeniu znamiona i wstępnie ocenić ich charakter. Odgrywa ono istotną rolę przede wszystkim w rozpoznawaniu znamion barwnikowych, które niosą ze sobą ryzyko rozwoju czerniaka. Specjalne urządzenie, jakim jest dermatoskop, umożliwia dermatologowi obejrzenie zmiany w bardzo dużym, około 10-krotnym powiększeniu. Zdecydowanie ułatwia to odróżnienie niegroźnych „pieprzyków” od znamion atypowych.
Podczas badania dermatoskopowego, lekarz ocenia:
- granice zmiany,
- jej ewentualną asymetrię,
- kolor znamienia,
- obecność dodatkowych struktur, takich jak kropki czy smugi.
Dodatkowo, w praktyce klinicznej stosuje się kryteria wizualne ABCDE, które pomagają pacjentom i lekarzom rozpoznawać znamiona wymagające pilnej oceny.
Zasada ABCDE w ocenie znamion skórnych:
- A – Asymetria: dwie połowy znamienia nie są do siebie podobne.
- B – Brzeg: nieregularny, poszarpany, z ząbkowaniami lub wyraźnymi wypustkami.
- C – Kolor: niejednolity; obecność wielu odcieni (brąz, czerń, czerwony, biały, niebieskawy).
- D – Średnica: zwykle powyżej 6 mm, ale czerniak może być mniejszy.
- E – Ewolucja: każda zauważalna zmiana w wyglądzie lub objawach (powiększanie się, zmiana kształtu/koloru, świąd, pieczenie, krwawienie, owrzodzenie).
Pomocna bywa też zasada „brzydkiego kaczątka” – znamię wyraźnie różniące się od pozostałych u danej osoby powinno zwrócić uwagę.
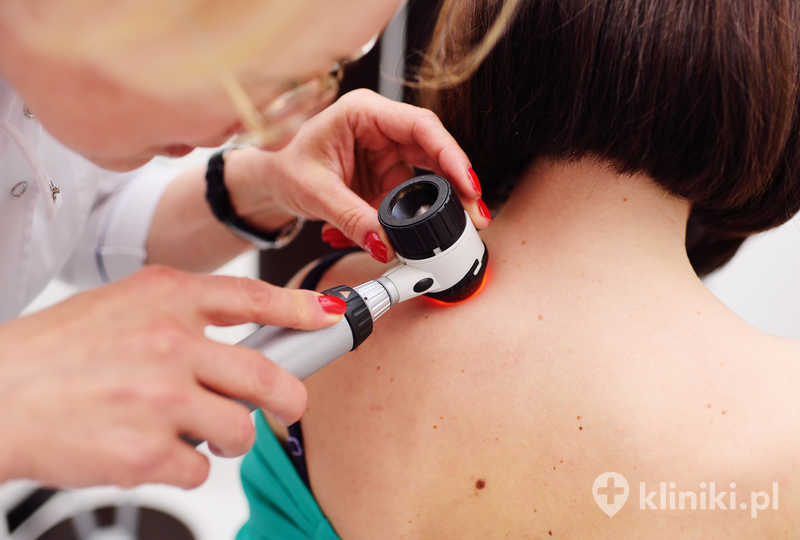
Do każdego z parametrów przypisuje się wartość liczbową, z której następnie oblicza się wskaźnik TDS (całkowity wskaźnik dermatoskopowy). Wynik poniżej 4,75 oznacza łagodne znamię barwnikowe. Wskaźnik od 4,75 do 5,45 świadczy o tym, że badana zmiana jest podejrzana i wymaga kontroli. Wynik powyżej 5,45 powinien pociągnąć za sobą chirurgiczne usunięcie zmiany i poddanie jej badaniu histopatologicznemu.
Warto podkreślić, że TDS jest narzędziem pomocniczym – o dalszym postępowaniu decyduje całościowa ocena kliniczno-dermatoskopowa wykonana przez doświadczonego lekarza.
Badanie nie wymaga specjalnego przygotowania. Warto jednak pamiętać, aby wcześniej nie używać w miejscu badania kosmetyków ani leków stosowanych na skórę, które mogą wpłynąć na jej wygląd. Jeśli oceniana jest płytka paznokciowa, przed wizytą należy usunąć lakier. Unikaj też intensywnej opalenizny, która może utrudniać interpretację obrazu.
Współcześnie szeroko wykorzystuje się cyfrową dermatoskopię obrazów, która umożliwia wykonywanie wysokiej jakości zdjęć dermatoskopowych, ich archiwizację i porównywanie w czasie (w tym mapowanie ciała/indeks znamion). Takie rozwiązania ułatwiają wykrywanie subtelnych zmian ewolucyjnych znamion między kolejnymi wizytami.
Obrazy dermatoskopowe mogą być też bezpiecznie przekazywane w ramach teledermatologii (ocena na odległość), co jest pomocne w triżu i kontroli wyników – w razie niepokojących cech konieczna pozostaje natomiast badanie stacjonarne i ewentualna biopsja.
Potencjalne przeciwwskazania i ograniczenia dermatoskopii:
brak bezwzględnych przeciwwskazań; badanie jest nieinwazyjne,
utrudniona ocena przy aktywnym zakażeniu, masywnym strupie/krwawieniu lub intensywnych pozostałościach kosmetyków,
w przypadku dermatoskopii kontaktowej – względne przeciwwskazanie przy bolesnych, otwartych ranach; decyzję modyfikuje się indywidualnie.
Videodermatoskopia – zaawansowana diagnostyka czerniaka

W diagnostyce czerniaka stosuje się także badanie, jakim jest videodermatoskopia. Przeprowadza się je z użyciem bardziej zaawansowanego urządzenia – videodermatoskopu. Urządzenie rejestruje obrazy w wysokiej rozdzielczości i umożliwia ich seryjne porównywanie. Oprogramowanie może wspierać ocenę cech znamienia (np. pomiary, analiza koloru) i wyliczanie wskaźników, jednak nie zastępuje ono oceny lekarza. Co ważne, system pozwala ocenić także rozwój zmian podczas kolejnych badań kontrolnych. Poza zdiagnozowaniem czerniaka videodermatoskop pomaga w zidentyfikowaniu także innych zmian skórnych.
Niektóre placówki mają w swojej ofercie tzw. indeks znamion. To kompleksowe badanie, podczas którego wszystkie znamiona na ciele pacjenta ocenia się za pośrednictwem dermatoskopu lub videodermatoskopu pod kątem złośliwości. Często łączy się je z fotografią całego ciała, co zwiększa szanse wczesnego wykrycia zmian nowych lub ewoluujących.
Videodermatoskopia jest szczególnie wartościowa w długoterminowym monitorowaniu podejrzanych znamion. Dzięki regularnym badaniom można śledzić ewolucję znamion, co jest kluczowe dla wczesnego wykrywania złośliwych zmian. Współpraca z teledermatologią (bezpieczne przesyłanie obrazów między wizytami) może usprawnić planowanie pilnych konsultacji, ale rozpoznania nie potwierdza się na odległość – w przypadku podejrzenia nowotworu konieczna jest bezpośrednia ocena i ewentualne wycięcie.
Ograniczenia i przeciwwskazania
Podobnie jak w dermatoskopii, brak bezwzględnych przeciwwskazań; ocena może być utrudniona przy aktywnych zakażeniach skóry, krwawieniu, obfitym owłosieniu nad zmianą lub niedostatecznej jakości obrazów.
Refleksyjna mikroskopia konfokalna – precyzyjna ocena zmian skórnych
Stosunkowo mało popularnym badaniem jest jeszcze ocena zmian skórnych z użyciem mikroskopu konfokalnego. Urządzenie to pozwala na obserwację całego naskórka oraz górnej części skóry właściwej (warstwy brodawkowatej), umożliwiając wykonanie „wirtualnej biopsji”.
Badanie mikroskopem konfokalnym szczególnie dobrze sprawdza się u pacjentów z mnogimi znamionami atypowymi, u których pomaga w diagnostyce czerniaka i innych nowotworów skóry bez interwencji chirurgicznej. Dopiero uwidocznienie struktur świadczących o rozwoju procesu nowotworowego zmusza do wycięcia zmiany i jej badania histopatologicznego.
Należy wiedzieć, że refleksyjna mikroskopia konfokalna jest badaniem trudnym w ocenie, przez co wymaga dużego doświadczenia ze strony lekarza. Otrzymany obraz jest widoczny jedynie w skali szarości, a dostęp do głębszych warstw skóry jest ograniczony. Może się zatem zdarzyć, że jednoznaczna ocena zmiany skórnej w badaniu mikroskopem konfokalnym nie będzie możliwa. Wówczas trzeba będzie przeprowadzić klasyczną biopsję.
Ważne jest, aby badanie to było przeprowadzane przez wykwalifikowanego specjalistę, który potrafi zinterpretować subtelności obrazu konfokalnego. Dodatkowo, mikroskopia konfokalna może być używana jako narzędzie wspomagające dla innych metod diagnostycznych, co podkreśla jej wartość w kompleksowej ocenie zmian skórnych.
Przeciwwskazania są nieliczne i mają głównie charakter praktyczny (bolesne, krwawiące lub silnie zakażone zmiany, trudne anatomicznie lokalizacje). Decyzję o przydatności metody podejmuje lekarz.
Diagnostyka łysienia za pomocą trychoskopii
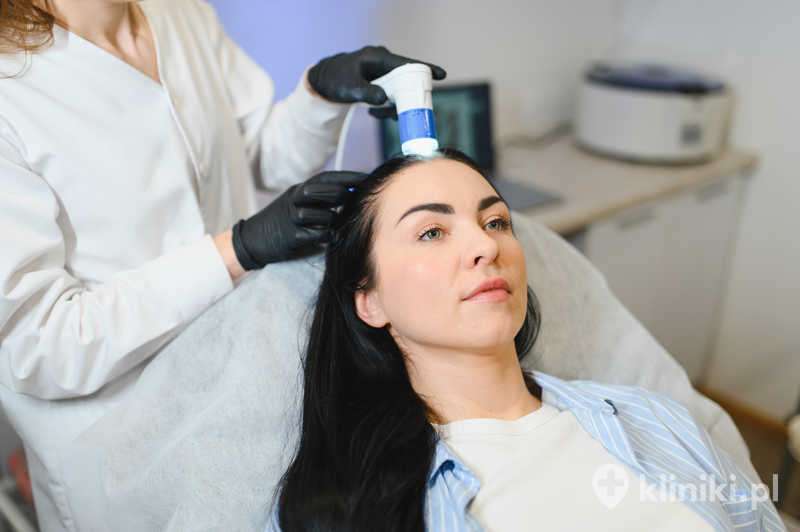
Nadmierna utrata włosów to problem, z którym do dermatologów i trychologów zgłasza się wielu pacjentów. Kluczowa w diagnostyce łysienia jest trychoskopia. Badanie to wykonuje się za pomocą kamery ze specjalną soczewką, która powiększa badany obszar nawet 60-krotnie. Dzięki temu możliwa jest dokładna ocena kondycji skóry głowy, a także gęstości, grubości i struktury włosów. Trychoskopia uwidacznia także objawy chorób, stany zapalne czy łupież.
Trychoskopię warto wykonać ją w przypadku objawów takich jak:
- nadmierne wypadanie włosów,
- świąd skóry głowy,
- przetłuszczanie się włosów,
- łupież.
Trychoskopia staje się coraz bardziej popularna dzięki możliwości wczesnego wykrycia problemów z włosami i skórą głowy. Technologie używane w trychoskopii pozwalają na śledzenie postępów wszelkich terapii zalecanych przez specjalistów.
Ograniczenia i przygotowanie
Nie ma istotnych przeciwwskazań; dla wiarygodnego obrazu warto nie farbować włosów i nie stosować ciężkich produktów stylizacyjnych przez kilka dni przed badaniem, a skórę głowy utrzymywać czystą i bez zadrapań.
Badanie histopatologiczne – ostateczne potwierdzenie diagnozy
Badanie histopatologiczne przeprowadza się w przypadku podejrzenia czerniaka. Wycinki pobrane ze zmienionych chorobowo miejsc poddaje się następnie ocenie pod mikroskopem. Ze względu na różnice w układzie i rodzaju komórek w ten sposób można odróżnić np. typowe znamię barwnikowe od nowotworu złośliwego.
Pobranie wycinka przeprowadza się w znieczuleniu miejscowym, dzięki czemu procedura jest bezbolesna. Następnie zakłada się szwy (wyjątek stanowią bardzo małe zmiany), które zdejmuje się po 7–14 dniach od zabiegu. W przypadku podejrzenia czerniaka najczęściej zaleca się biopsję wycinającą (usunięcie całej zmiany z wąskim marginesem), co umożliwia pełną ocenę i właściwe zaplanowanie leczenia.
Współczesna diagnostyka histopatologiczna opiera się na mikroskopii świetlnej, a w razie potrzeby także na barwieniach immunohistochemicznych i wybranych badaniach molekularnych, które pomagają potwierdzić rozpoznanie i – w określonych sytuacjach – dobrać leczenie. Mikroskopia elektronowa nie jest stosowana rutynowo w diagnostyce zmian skórnych.
Przeciwwskazania i środki ostrożności do biopsji:
zaburzenia krzepnięcia lub leczenie przeciwzakrzepowe (wymagają indywidualnego planu postępowania),
aktywne zakażenie w miejscu planowanego cięcia,
alergia na środki znieczulające miejscowo (konieczny dobór alternatywy),
utrudniony dostęp anatomiczny lub brak współpracy pacjenta (wymaga modyfikacji techniki).
Po postawieniu rozpoznania i/lub usunięciu zmiany pacjent powinien otrzymać zalecenia dotyczące profilaktyki i samoobserwacji: regularne kontrole dermatologiczne według indywidualnego planu, comiesięczna samokontrola skóry w lustrze (z wykorzystaniem zasad ABCDE i „brzydkiego kaczątka”), dokumentowanie zdjęć zmian do porównań, unikanie solariów, ochrona przeciwsłoneczna (filtry SPF 30–50 z szerokim spektrum UVA/UVB, dokręcanie co 2 godziny i po kąpieli, odzież z długim rękawem, kapelusz, okulary), a także szybki kontakt z lekarzem w razie pojawienia się nowej lub zmieniającej się zmiany.
Testy płatkowe – identyfikacja alergenów skórnych

Tak zwane testy płatkowe wykonuje się w celu wykrycia przyczyn alergii skórnych, czyli kontaktowych. Badanie wskazuje alergeny uczulające danego pacjenta, dzięki czemu wie on, czego musi unikać. Mogą to być np. metale, składniki kosmetyków (głównie substancje zapachowe), leki czy rośliny.
Wskazaniem do przeprowadzenia testów płatkowych jest przewlekły, swędzący i łuszczący się wyprysk. Podczas badania substancje z określonymi alergenami nakłada się na skórę pleców w formie plastra, który zdejmuje się po dwóch dobach. Reakcję skórną na alergen ocenia się jeszcze po 72 i 96 godzinach od naklejenia plastra.
Przed wykonaniem testów pacjent powinien skonsultować się ze specjalistą alergologiem, aby dokładnie omówić swoje objawy i historię chorób. Warto również unikać ekspozycji na słońce oraz innych czynników mogących wpłynąć na skórę przed badaniem.
Przeciwwskazania i ograniczenia:
rozległe, aktywne zmiany zapalne na plecach (brak miejsca do aplikacji),
świeża opalenizna lub fototerapia w ostatnim czasie (ryzyko fałszywie ujemnych wyników),
miejscowe silne glikokortykosteroidy na plecach w ostatnich dniach lub ogólnoustrojowe leki immunosupresyjne (mogą hamować reakcję),
ciąża – testy zwykle odracza się, chyba że korzyści z ich wykonania przeważają nad ryzykiem; decyzję podejmuje lekarz,
ostre zakażenia skóry lub uczulenie na komponenty plastrów.
Wybór specjalisty / kliniki
Wybór odpowiedniego specjalisty lub kliniki do diagnozowania zmian skórnych jest kluczowy.
Oto kilka wskazówek, które mogą pomóc w podjęciu właściwej decyzji:
Poszukaj opinii o lekarzach dermatologach lub klinikach specjalizujących się w diagnostyce zmian skórnych. Internetowe fora i rekomendacje znajomych mogą być pomocne.
Sprawdź kwalifikacje i doświadczenie lekarza. Ważne jest, aby specjalista miał odpowiednie wykształcenie i doświadczenie w obszarze dermatologii oraz diagnostyki zmian skórnych.
Wybierz placówkę oferującą dostęp do nowoczesnego sprzętu, takiego jak dermatoskopy i videodermatoskopy. Upewnij się, że klinika inwestuje w najnowsze technologie diagnostyczne.
Zweryfikuj listę oferowanych badań i usług – np. dermatoskopia, videodermatoskopia, refleksyjna mikroskopia konfokalna, czy testy płatkowe.
Zwróć uwagę na dostępność konsultacji oraz łatwość umawiania wizyt, co jest istotne w nagłych przypadkach wymagających pilnej oceny.
FAQ – najczęstsze pytania o diagnostykę zmian skórnych
Ile kosztuje dermatoskopia?
Średnia cena badania dermatoskopowego skóry to 180 zł. Koszt jest uzależniony m.in. od renomy i lokalizacji placówki oraz sprzętu wykorzystywanego do badania.
Jaka jest cena badania videodermatoskopowego?
Za badanie videodermatoskopowe skóry trzeba zapłacić średnio 270 zł, jednak ceny zaczynają się już od 150 zł.
Ile kosztuje trychoskopia?
Średnia cena badania trychoskopowego to około 250 zł, jednak w niektórych placówkach trychoskopię można wykonać już za 150 zł.
Jaka jest cena badania histopatologicznego?
Za badanie histopatologiczne trzeba zapłacić średnio 80 zł. Cena ta jest jednak uzależniona od danego laboratorium - jego renomy i lokalizacji.
Posłuchaj artykułu:
- Artykuł "Diagnostyka zmian skórnych" jest dostępny w formie audio z lektorem - posłuchaj teraz (16:28 minuty)
Źródła:
- Z. Adamski, A. Kaszuba, "Metody diagnostyczne w dermatologii, wenerologii i mikologii lekarskiej", Warszawa, 2015, ISBN: 978-83-7563-207-1
- J. Dąbkowski, D. Czubiński, "Atlas dermatoskopii", Lublin, 2019, ISBN: 978-83-7563-276-7
- L. Rudnicka, M.Olszewska, A. Rakowska, "Atlas trichoskopii. Dermoskopia w chorobach włosów i skóry owłosionej", Lublin, 2020, ISBN: 978-83-7563-285-9
- M. Błaszczyk-Kostanecka, H. Wolska, "Znamiona barwnikowe", Dermatologia w praktyce, Warszawa, 2020, ISBN: 978-83-200-6281-6


3.6/5 (opinie 36)