Co to jest atopowe zapalenie skóry?
Atopowe zapalenie skóry (AZS) to przewlekła, nawrotowa choroba, nazywana inaczej wypryskiem atopowym, alergicznym zapaleniem skóry, wypryskiem alergicznym czy świerzbiączką. Jej objawy pojawiają się na skutek kontaktu danej osoby z uczulającymi ją alergenami – np. pokarmowymi lub wziewnymi. Alergeny te kontaktują się z komórkami obronnymi skóry, po czym doprowadzają do rozwoju uczulenia poprzez pobudzenie limfocytów. Kiedy dojdzie do powtórnego spotkania z tymi czynnikami, na skórze zaczynają pojawiać się określone zmiany: zaczerwienienie, grudki, pęcherze, a nawet niewielkie ranki, które z czasem pokrywa zgrubiała, wysuszona skóra. Innym podstawowym objawem klinicznym choroby jest uporczywy świąd.
Przyczyny atopowego zapalenia skóry
Nie jest do końca jasne, jakie są przyczyny atopowego zapalenia skóry, niemniej uznaje się, że na rozwój tej choroby wpływają zarówno czynniki genetyczne, jak i środowiskowe oraz funkcjonowanie układu odpornościowego. Pojawienie się AZS jest najprawdopodobniej wynikiem interakcji między genami odpowiedzialnymi za wrodzoną podatność, czynnikami zakaźnymi, środowiskiem osobniczym, zaburzeniami w funkcjonowaniu bariery skórnej oraz odpowiedzią immunologiczną ze strony układu odpornościowego.
Źródła AZS:
- czynniki genetyczne,
- zaburzenia immunologiczne,
- defekt bariery naskórkowej,
- czynniki psychosomatyczne,
- czynniki środowiskowe.
Genetyczne podłoże AZS
Jednak kluczowe znaczenie mają niewątpliwie czynniki genetyczne. Obserwuje się bowiem, że istnieje duży związek między atopią, zwłaszcza AZS, u rodziców a występowaniem i ciężkością wczesnego atopowego zapalenia skóry u ich dzieci. W przypadku choroby u obojga rodziców ryzyko pojawienia się AZS u dziecka wynosi aż 80%, natomiast w przypadku jednego rodzica – mniej więcej 40%.
Czynniki środowiskowe wpływające na AZS
Warunki klimatyczne
Wśród czynników środowiskowych wpływających na rozwój AZS wpływają m.in. warunki klimatyczne, które oddziałują na barierę skórno-naskórkową poprzez stopień wilgotności powietrza, temperaturę i nasłonecznienie. Klimat związany jest też z modelem rozwoju fauny i flory poszczególnych regionów i może w związku z tym określać rozwój potencjalnych alergenów.
Zanieczyszczenie środowiska
Nie bez znaczenia jest również zanieczyszczenie środowiska, które także wpływa na rozwój i częstość występowania chorób alergicznych, a w tym atopowego zapalenia skóry. Istotny jest natomiast w tym kontekście skład i stopień zanieczyszczeń obecnych w danym regionie, co ma związek szczególnie z rodzajem uprawianego na tym obszarze przemysłu. W wyniku oddziaływania szkodliwych czynników, m.in. związków chemicznych pochodzących ze spalin czy tworzyw sztucznych, następuje uszkodzenie naturalnych mechanizmów odpornościowych ustroju, co ułatwia przedostawanie się alergenów do organizmu.
Alergeny pokarmowe
Na rozwój atopowego zapalenia skóry mogą również wpływać spożywane przez daną osobę produkty. Ma to duże znaczenie w szczególności w kontekście małych dzieci. Wśród czynników powodujących objawy alergii pokarmowej, które odkrywają kluczową rolę w patomechanizmie AZS, wymienia się w szczególności mleko i produkty mleczne, soję, pszenicę, orzeszki ziemne, jaja kurze oraz ryby.
Alergeny powietrznopochodne
Przyczyny rozwoju AZS wiązane są też z alergenami powietrznopochodnymi, do których zalicza się m.in. roztocza kurzu domowego, alergeny pyłku roślin, alergeny pochodzenia zwierzęcego oraz bakteryjnego i grzybiczego. Przy czym częstość diagnozowanej nadwrażliwości na alergeny tego rodzaju jest niejednakowa i mieści się w przedziale od 50 do 90%.
Objawy atopowego zapalenia skóry
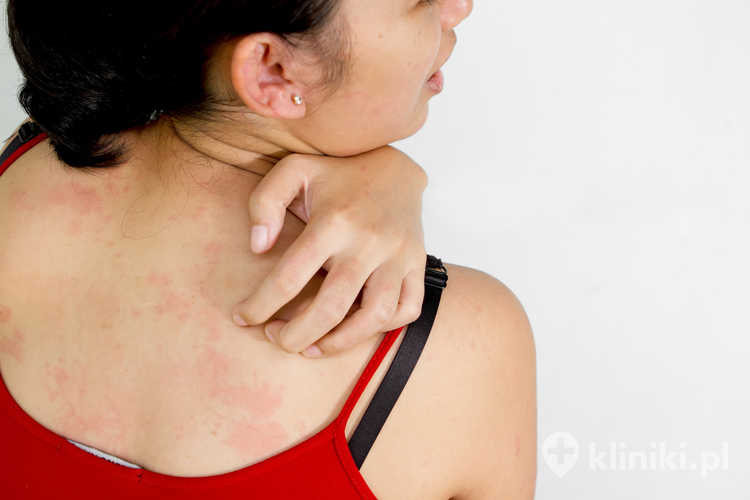
Podstawowym objawem skóry atopowej jest świąd, nasilający się wieczorem i w nocy. U pacjentów cierpiących na atopowe zapalenie skóry na dłoniach lub w innych częściach ciała obserwuje się też zmiany skórne, które początkowo przyjmują postać zaczerwienień, grudek, pęcherzyków, a czasami również sączących się ranek. Z biegiem czasu, zwłaszcza u starszych dzieci i osób dorosłych, skóra staje się grubsza, wyraźnie wysuszona, a na jej powierzchni pojawiają się naturalne bruzdy, które w niektórych partiach, np. na nadgarstkach mogą przypominać korę drzewa.
AZS niemowlęce (do 2. r.ż.):
- zmiany skórne występują ok. 3. miesiąca życia, przyjmując charakter ostrego stanu zapalnego;
- typowe dla niego są sączące się grudki na rumieniowym podłożu;
- zmiany pojawiają się w szczególności na twarzy, płatkach usznych, wewnętrznych częściach kończyn oraz owłosionej skórze głowy;
- włosy są najczęściej cienkie, matowe i łamliwe;
- występuje też wówczas świąd skóry, a na skutek drapania dochodzi do powstania kolejnych zmian, tzw. przeczosów, nadżerek i strupów;
- w okolicy pieluszkowej nie obserwuje się zazwyczaj żadnych zmian;
- w ciężkiej postaci zmiany skórne zajmują całą powierzchnię ciała, co prowadzi do tzw. erytrodermii.
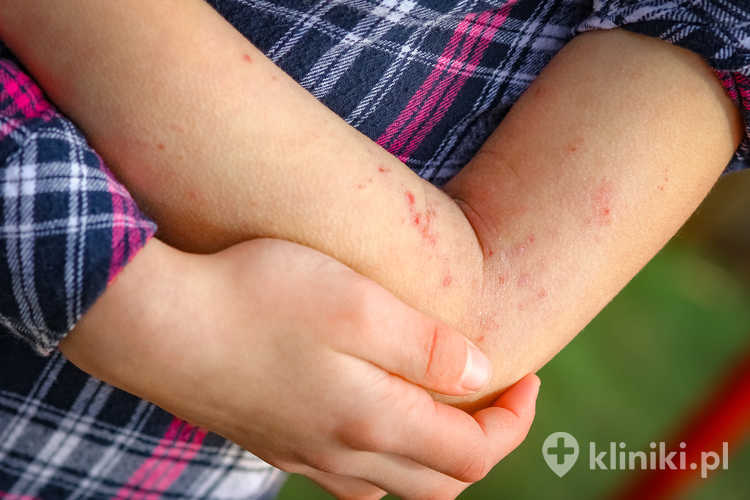
AZS dziecięce (2.–12. r.ż.):
- zmiany skórne mogą pojawić się po raz pierwszy, ale mogą również stanowić kontynuację zmian występujących w okresie niemowlęcym;
- charakterystyczne dla tej postaci są grudki i zaczerwienienia oraz wyraźna suchość skóry i świąd;
- często na skórze dziecka pojawiają się ślady drapania, a także zgrubienie i ściemnienie naskórka – skóra przypomina korę drzewa;
- zmiany skórne zazwyczaj występują w dołach podkolanowych i łokciowych, w okolicy nadgarstków, na szyi i twarzy oraz na grzbietach rąk i stóp – symetrycznie;
- może też wówczas pojawiać się ostry stan zapalny, wraz z sączeniem, strupami, nadżerkami i zakażeniem bakteryjnym;
- u wybranych dzieci pojawia się również złuszczanie naskórka oraz pęknięcie skóry na opuszkach palców rąk i podeszew.
AZS młodzieńczy i wieku dorosłego (> 12 r.ż.):
- dominują wówczas zmiany wypryskowe, które w wielu przypadkach pokrywa z czasem gruba, wysuszona skóra;
- charakterystyczna jest też wówczas suchość skóry oraz silny świąd, który prowadzi do pojawienia się śladów po drapaniu, nadżerek i strupów;
- zmiany skórne pojawiają się zazwyczaj na twarzy, szyi, w dołach łokciowych i podkolanowych, na górnej części klatki piersiowej, a także na grzbiecie rąk i stóp;
- Czy wiesz, że: u 60% chorych objawy AZS pojawiają się w pierwszym roku życia, a u 70–85% osób do piątego roku życia?
AZS – objawy skórne
- Grudki
- Świąd skóry
- Pęcherzyki
- Wyraźna suchość skóry
- Zaczerwienienia
- Ocieplenie skóry
- Sączące się zmiany skórne
- Bruzdy – skóra może przypominać korę drzewa
- Pogrubienie i ściemnienie naskórka
- Łamliwe, cienkie i matowe włosy
- Złuszczenie naskórka i pęknięcia skóry
- Przeczosy, nadżerki i strupy wynikające z drapania skóry
Wpływ AZS na inne aspekty zdrowia
U chorych na AZS mogą występować nawracające zakażenia bakteryjne, grzybicze i wirusowe. Możliwe jest również powiększenie węzłów chłonnych, które ma związek z pojawiającymi się na ciele zmianami. U wybranych pacjentów atopowe zapalenie skóry powoduje nawet zaburzenia wzroku – powodem tego są wówczas zmiany zapalne powiek oraz struktur budujących oczy.
Z jakimi chorobami można pomylić AZS?
- Łuszczyca
- Erytrodermia
- Histiocytoza
- Zespół hiper-IgE
- Chłoniaki, głównie T-komórkowe
- Świerzb
- Acrodermatitis enteropathica
- Łojotokowe zapalenie skóry
- Zespół Comela-Nethertona
- Poronna rybia łuska
- Opryszczkowate zapalenie skóry
- Pieluszkowe zapalenie skóry
- Kontaktowe i nieswoiste zapalenie skóry
Diagnozowanie atopowego zapalenia skóry
Podstawą rozpoznania atopowego zapalenia skóry jest obraz kliniczny, a więc ocena zgłaszanych przez pacjenta objawów. Wśród często stosowanych kryteriów diagnostycznych wymienia się kryteria według Hanifina i Rajki, obejmujące 4 kryteria większe i 23 kryteria mniejsze – do zdiagnozowania AZS wystarczą 3 większe i 3 mniejsze.
Kryteria większe:
- świąd,
- przewlekły, nawrotowy charakter,
- charakterystyczna morfologia zmian i ich lokalizacjami,
- osobniczy lub rodzinny wywiad atopowy.
Kryteria mniejsze:
- suchość skóry,
- rybia łuska,
- natychmiastowe reakcje skórne,
- podwyższony poziom IgE,
- wczesny wiek występowania zmian,
- skłonność do nawrotowych zakażeń skóry,
- nieswoisty wyprysk rąk/stóp,
- wyprysk sutków,
- zapalenie czerwieni i warg,
- nawrotowe zapalenie spojówek,
- fałd Dennie-Morgana,
- stożek rogówki,
- zaćma,
- zacienie wokół oczu,
- łupież biały,
- fałd szyjny,
- świąd po spoceniu,
- nietolerancja pokarmów,
- nietolerancja wełny,
- zaostrzenia po zdenerwowaniu,
- biały dermografizm,
- rumień twarzy,
- akcentacja mieszków włosowych.
AZS – metody diagnostyczne:
- ocena obrazu klinicznego, np. z uwzględnieniem kryteriów wg Hanifina i Rajki,
- oznaczenie całkowitego stężenia IgE (cIgE) w surowicy,
- oznaczenie swoistych przeciwciał IgE (sIgE),
- skórne testy punktowe (STP),
- atopowe testy płatkowe.
Metody leczenia atopowego zapalenia skóry

W przebiegu AZS bardzo ważne jest stosowanie preparatów pomagających w odtworzeniu naturalnej bariery skórnej. Niezwykle pomocne więc są rozmaite kremy i maści na atopowe zapalenie skóry. Produkty nawilżające i natłuszczające (emolienty), nazywane aktywnymi emolientami i mające w swoim składzie komponenty naskórka, np. ceramidy, nienasycone kwasy tłuszczowe, cholesterol, są aktywnie transportowane do komórek warstwy naskórka, gdzie dochodzi do ich metabolizowania i wytworzenia wspólnie z endogennymi lipidami warstwy lipidowej naskórka.
Lekarze zalecają też nierzadko stosowanie emolientów zawierających agonistę receptorów aktywowanych przez PPARs, które uruchamiają odpowiednie receptory pobudzające syntezę endogennych lipidów. Do preparatów stosowanych w leczeniu atopowego zapalenia skóry należą również produkty z mocznikiem, nawilżającym skórę pacjenta. Kluczowe znaczenie może mieć również używanie kosmetyków zwierających m.in. witaminę A i C, niacynę, minerały, nienasycone kwasy tłuszczowe, roślinne ekstrakty, antyoksydanty, fitoestrogeny, cytokiny czy ektoinę zdolną do ograniczenia procesu zapalnego. Wszystkie te składniki pomagają w odtwarzaniu i przywracania prawidłowej struktury i funkcji naskórka.
Leczenie AZS – produkty, metody
Leczenie podstawowe:
- aktywne emolienty zawierające komponenty naskórka;
- maści i kremy na atopowe zapalenie skóry z mocznikiem;
- olejki naturalne lub mineralne (stosowane podczas kąpieli);
- emolient, 0,05% propionian flutikazonu lub furoinian mometazonu (do nasączenia opatrunku);
- kosmetyki zawierające: witaminę A, C i K, niacynę, minerały, nienasycone kwasy tłuszczowe, antyoksydanty, roślinne ekstrakty, fitoestrogeny, komponenty przeciwzapalne, cytokiny, ektoinę.
Leczenie postaci średnio nasilonej:
- glikokortykosteroidy miejscowe (mGKS),
- leki immunomodulujące stosowane miejscowo,
- leki przeciwhistaminowe,
- środki przeciwinfekcyjne.
Warto wiedzieć: podstawą leczenia AZS jest miejscowe stosowanie leków hamujących stan zapalny (glikokortykosteroidy i inhibitory kalcyneuryny), odpowiednia pielęgnacja skóry oraz unikanie czynników wywołujących lub nasilających objawy.
Leczenie systemowe:
- cyklosporyna,
- metrotreksat,
- azatiopryna,
- fototerapia.
- Leczenie biologiczne:
- omalizumab,
- efalizumab,
- antagoniści TNF-ɤ.
Zmiany w stylu życia i domowe sposoby na AZS
Ze względu na to, że atopowe zapalenie skóry jest chorobą nawrotową i przewlekłą, głównym celem leczenia AZS jest łagodzenie towarzyszących mu objawów. Kluczowe znaczenie ma przy tym optymalna pielęgnacja skóry poprzez stosowanie emolientów i nawilżanie skóry, a także unikanie czynników wzmagających objawy: kontaktowych, wziewnych i pokarmowych.
Jak żyć z atopowym zapaleniem skóry?

Nawet wtedy, kiedy na skórze pacjenta cierpiącego na AZS nie pojawiają się aktualnie charakterystyczne zmiany chorobowe, niezbędna jest prawidłowa dbałość i pielęgnacja skóry za pomocą odpowiednich środków natłuszczających. Kluczowe znaczenie ma również unikanie czynników mogących wywoływać lub nasilać wspomniane objawy.
Wskazówki dla pacjentów z AZS:
- unikaj częstego i długiego mycia rąk lub kąpieli,
- od razu po kąpieli nałóż na skórę środki nawilżające,
- unikaj stosowania szorstkich ręczników,
- chroń dłonie za pomocą rękawic, kiedy wykonujesz prace domowe,
- kiedy czujesz świąd, uciskaj lub klep skórę, staraj się jej nie drapać,
- nie używaj środków zasadowych,
- pierz nowe ubrania przed ich pierwszym włożeniem,
- pierz ubrania w płynnych detergentach,
- unikaj stosowania środków zmiękczających tkaniny,
- unikaj ekstremalnych temperatur i zbyt wilgotnego albo suchego powietrza,
- bierz kąpiel lub prysznic od razu po wyjściu z basenu,
- unikaj dymu tytoniowego, ostrych zapachów i kontaktu ze zwierzętami,
- zmniejszaj narażenie na roztocze kurzu domowego (dot. zdiagnozowanej alergii),
- dbaj o dobrą kondycję psychiczną,
- stosuj dietę eliminacyjną (dot. potwierdzonej alergii pokarmowej).
Źródła:
- Millan M., Mijas J, "Atopowe zapalenie skóry – patomechanizm, diagnostyka, postępowanie lecznicze, profilaktyka", „Nowa Pediatria”, 21(4), s. 114–122., 2017
- Świerczyńska-Krępa M, "Atopowe zapalenie skóry (AZS) u dorosłych: przyczyny, objawy i leczenie", Medycyna Praktyczna, 2022
- Woldan-Tambor A., Zawilska J.B., "Atopowe zapalenie skóry (AZS) – problem XXI wieku", „Terapia i Leki”, t. 65, nr 11, s. 804–811., 2009


-
4.5/5 (opinie 6)