Endosonografia EUS – wskazania i zastosowanie
Badanie endosonograficzne (EUS) wykonywane jest przy użyciu endoskopu wyposażonego w głowicę ultrasonograficzną (USG), która umożliwia bardzo dokładną ocenę struktur znajdujących się w pobliżu przewodu pokarmowego.
Metoda ta znajduje zastosowanie m.in. w:
-
diagnostyce chorób trzustki – wykrywaniu stanów zapalnych, torbieli oraz guzów,
-
ocenie dróg żółciowych – identyfikacji przeszkód w odpływie żółci, kamieni oraz innych nieprawidłowości,
-
diagnostyce guzów ściany żołądka i przełyku – określaniu ich charakteru i stopnia zaawansowania,
-
ocenie zmian zlokalizowanych w sąsiedztwie przewodu pokarmowego – takich jak powiększone węzły chłonne, guzy śródpiersia, zmiany w obrębie lewej nerki, nadnerczy czy jamy otrzewnej.
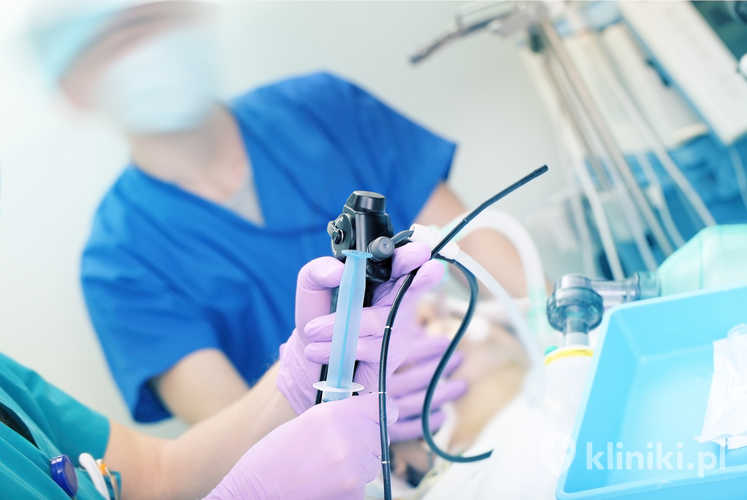
Endosonografia jest bardzo ważna w diagnostyce przewlekłych zapaleń trzustki, torbieli oraz raka w początkowym stadium zaawansowania, kwalifikującego się do radykalnego leczenia. Umożliwia wykrywanie nawet małych zmian ogniskowych w trzustce, czyli wczesną diagnostykę nowotworów trzustki. Prawidłowy obraz EUS pozwala z dużym prawdopodobieństwem wykluczyć raka.
„Endosonografia umożliwia ocenę guzów, nacieków oraz stopnia zaawansowania nowotworów przełyku, żołądka czy dwunastnicy. Pozwala także bardzo dokładnie ocenić trzustkę czy wątrobę i wykryć w niej nawet najdrobniejsze zmiany. Wykonanie tego badania często decyduje o wyborze właściwego leczenia i stanowi cenne uzupełnienie dla USG jamy brzusznej, gastroskopii, a w niektórych przypadkach tomografii komputerowej czy rezonansu magnetycznego” — mówi dr hab. n. med. Krzysztof Gutkowski, kierownik Oddziału Gastroenterologii i Hepatologii w Wojewódzkim Szpitalu Specjalistycznym w Rzeszowie.
Elastografia EUS – ocena twardości tkanek
W ostatnich latach wprowadzono nowe technologie, takie jak endosonografia z funkcją elastografii, która umożliwia ocenę twardości tkanek. Jest to pomocne w różnicowaniu nowotworów złośliwych i łagodnych. Elastografia EUS tworzy kolorową mapę sprężystości tkanek i pozwala na półilościową ocenę (np. współczynnik odkształcenia).
W ten sposób ułatwia różnicowanie zmian łagodnych i złośliwych w trzustce i węzłach chłonnych oraz pomaga w wyborze optymalnego miejsca biopsji. Jest to metoda uzupełniająca — nie zastępuje badania cytologicznego lub histopatologicznego, które pozostaje podstawą ostatecznego rozpoznania.
Ponadto EUS można łączyć z technikami endoskopowego ultrasonograficznego drenażu, co ułatwia leczenie określonych schorzeń dróg żółciowych i torbieli trzustki.
EUS a CT/MRI – porównanie badań obrazowych
Na tle innych badań obrazowych EUS wyróżnia się bardzo wysoką rozdzielczością obrazowania struktur położonych tuż przy przewodzie pokarmowym oraz możliwością jednoczesnego pobrania materiału do badania. Tomografia komputerowa (CT) i rezonans magnetyczny (MRI) lepiej sprawdzają się w ocenie całej jamy brzusznej i klatki piersiowej, poszukiwaniu przerzutów odległych oraz planowaniu rozległego leczenia onkologicznego. Metody te wzajemnie się uzupełniają.
EUS jest szczególnie przydatna w ocenie:
- małych guzów trzustki,
- zmian podśluzówkowych przewodu pokarmowego,
- warstwowej budowy ściany oraz naciekania sąsiednich struktur,
- do celowanego pobrania biopsji.
CT/MRI są preferowane do:
- całościowej oceny zaawansowania choroby,
- wykrywania przerzutów odległych, gdy konieczny jest szeroki przegląd całego ciała.
Przebieg badania EUS i przygotowanie
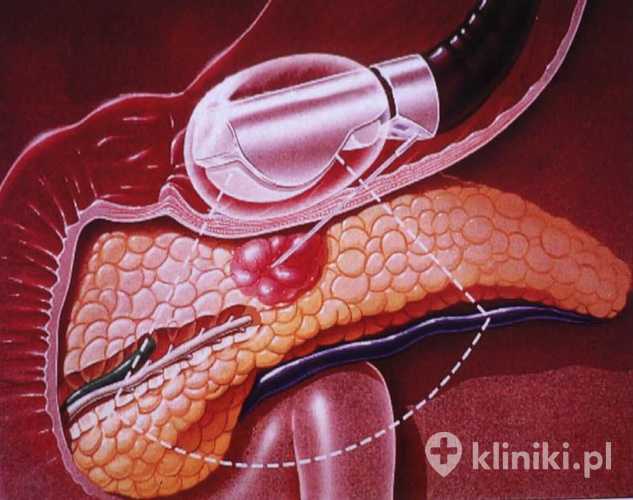
Badanie endosonograficzne trwa około 20–30 minut, a jego przebieg dla pacjenta zbliżony jest do standardowych badań gastroskopii czy kolonoskopii. Po wcześniejszej sedacji (podaniu środków uspokajających) lub znieczuleniu anestezjologicznym endoskop wprowadzany jest przez usta do przewodu pokarmowego.
Wysyłane przez głowicę fale ultradźwiękowe odbijają się od otaczających tkanek i po odebraniu zwrotnym są przetwarzane podobnie jak przy „zwykłym” USG. Obraz ultrasonograficzny wybranych narządów i struktur zostaje wyświetlony na monitorze.
Ponieważ głowica diagnostyczna przylega prawie bezpośrednio do badanej zmiany lub narządu — przez ścianę żołądka lub dwunastnicy — pozwala to uzyskać bardzo dokładny i wyraźny obraz oraz wysoką precyzję diagnostyczną.
Przed wykonaniem badania ważne jest, aby pacjent pozostawał na czczo przez co najmniej sześć godzin, aby zapewnić najlepsze warunki do uzyskania jasnego i czytelnego obrazu ultrasonograficznego. W niektórych przypadkach zaleca się również unikanie leków wpływających na krzepliwość krwi, aby zminimalizować ryzyko krwawienia podczas biopsji.
W przypadku EUS bez biopsji ryzyko krwawienia jest niewielkie i często nie wymaga modyfikacji leczenia przeciwkrzepliwego, jednak decyzję każdorazowo podejmuje lekarz. Przed sedacją warto omówić także inne przyjmowane leki, alergie i choroby towarzyszące; w dniu badania pacjent z reguły nie powinien prowadzić pojazdów po podaniu leków uspokajających.
Ultrasonografia śródprzewodowa IDUS – na czym polega?
Szczególną odmianą endosonografii jest ultrasonografia śródprzewodowa (IDUS, intraductal ultrasound) trzustki lub dróg żółciowych. Badanie tych struktur staje się możliwe dzięki małej średnicy sondy USG, wynoszącej od 1,2 do 3,4 mm.
Metodą tą można wykryć zmiany o średnicy mniejszej niż 1 mm, znajdujące się w odległości do 8 mm od sondy.
Ultrasonografia śródprzewodowa (IDUS) – nowoczesna diagnostyka trzustki i dróg żółciowych
W odróżnieniu od standardowej EUS, która ocenia narządy przez ścianę przewodu pokarmowego, IDUS wykonywana jest z wnętrza przewodów żółciowych lub trzustkowych. Najczęściej przeprowadza się ją w trakcie procedury ERCP: cienką sondę wprowadza się przez kanał roboczy endoskopu do przewodu z użyciem prowadnika.
Pozwala to bardzo dokładnie ocenić zwężenia, złogi oraz naciekanie ściany przewodu.
Przygotowanie do IDUS w praktyce odpowiada przygotowaniu do ERCP: pacjent pozostaje na czczo, zwykle stosuje się sedację dożylną lub znieczulenie. Ponieważ IDUS bywa łączona z zabiegami endoskopowymi (np. sfinkterotomią czy protezowaniem), postępowanie z lekami przeciwkrzepliwymi planuje się tak, jak do procedur o potencjalnie wyższym ryzyku krwawienia.
Sama IDUS nie wymaga nakłuć igłowych, ale ryzyko ostrego zapalenia trzustki pozostaje obecne, podobnie jak w ERCP. W wybranych sytuacjach, przy utrudnionym odpływie żółci, może być rozważona profilaktyka antybiotykowa zgodnie z zaleceniami ośrodka.
Jeżeli zajdzie taka potrzeba, w trakcie badania przeprowadzana jest tzw. biopsja aspiracyjna cienkoigłowa (BAC), czyli pobranie cienką igłą materiału do badania cytologicznego pod mikroskopem. Warto podkreślić, że IDUS nie umożliwia bezpośrednio wykonania BAC; jeśli konieczna jest weryfikacja mikroskopowa, materiał pobiera się inną techniką (np. szczoteczkowanie/biopsja w trakcie ERCP) lub podczas odrębnego badania EUS z biopsją.
Zalety i ryzyko badania EUS
Endosonografia EUS to bezpieczne, precyzyjne badanie, które jest kluczowe w diagnostyce wielu chorób przewodu pokarmowego, dróg żółciowych i trzustki, a jego największą zaletą jest wczesne wykrywanie zmian chorobowych oraz możliwość pobrania biopsji podczas badania. Zalety endosonografii EUS są liczne i obejmują zarówno precyzję diagnostyczną, jak i komfort pacjenta.
Do najważniejszych zalet należą:
- wysoka dokładność diagnostyczna,
- minimalnie inwazyjne badanie,
- brak zewnętrznych nacięć i blizn,
- możliwość biopsji,
- wczesne wykrywanie nowotworów,
- ocena nacieków i rozprzestrzeniania nowotworów,
- zastosowanie w wielu schorzeniach,
- uzupełnienie innych badań.
Możliwe powikłania i bezpieczeństwo
Pomimo wielu zalet, jak każde badanie inwazyjne, EUS wiąże się z pewnymi ryzykami. W małym procencie przypadków pacjenci mogą doświadczać powikłań, takich jak krwawienie czy perforacja przewodu pokarmowego.
Dzięki nowoczesnym technologiom i doświadczeniu operatora ryzyko to jest minimalne, niemniej jednak pacjenci powinni być świadomi potencjalnych komplikacji przed przystąpieniem do badania.
Przeprowadzenie badania obarczone jest niewielkim ryzykiem wystąpienia krwawienia lub perforacji (przebicia) przewodu pokarmowego. W przypadku biopsji aspiracyjnej cienkoigłowej istnieje także ryzyko wystąpienia zapalenia trzustki, gdy nakłuwane są zmiany obecne w tym narządzie.
Ryzyko krwawienia istotnie wzrasta, jeśli podczas EUS wykonywana jest biopsja, zwłaszcza u osób przyjmujących leki przeciwkrzepliwe lub przeciwpłytkowe — dlatego tak ważne jest właściwe przygotowanie i indywidualne ustalenie postępowania z tymi lekami.
Elastografia EUS jest metodą nieinwazyjną i nie zwiększa ryzyka powikłań. Należy pamiętać, że EUS nie zastępuje CT/MRI w ocenie przerzutów odległych; najlepsze wyniki diagnostyczne uzyskuje się, łącząc te metody zgodnie z zaleceniami lekarza prowadzącego.
Posłuchaj artykułu:
- Artykuł "Badanie endosonograficzne EUS przewodu pokarmowego" jest dostępny w formie audio z lektorem - posłuchaj teraz (12:30 minuty)
Źródła:
- Newton A C S Wong, "My approach to endoscopic ultrasound-guided fine-needle aspiration biopsy specimens of the pancreas", Journal of Clinical Pathology, 6(73), 2020
- Akira Yamamiya, Atsushi Irisawa, Koki Hoshi, Akane Yamabe i inni, "Recent Advances in Endosonography—Elastography: Literature Review", Journal of clinical medicine,10(16), 2021
- Magdalena Wiercińska, "Ultrasonografia endoskopowa (endoskopia, EUS): wskazania i przebieg badania" (www.mp.pl), mp.pl, 2022
- Katarzyna Paciorek, "Endosonografia – badanie EUS – na czym polega, kiedy wykonać, przygotowanie i powikłania" (wylecz.to), 2020


-
3.7/5 (opinie 160)