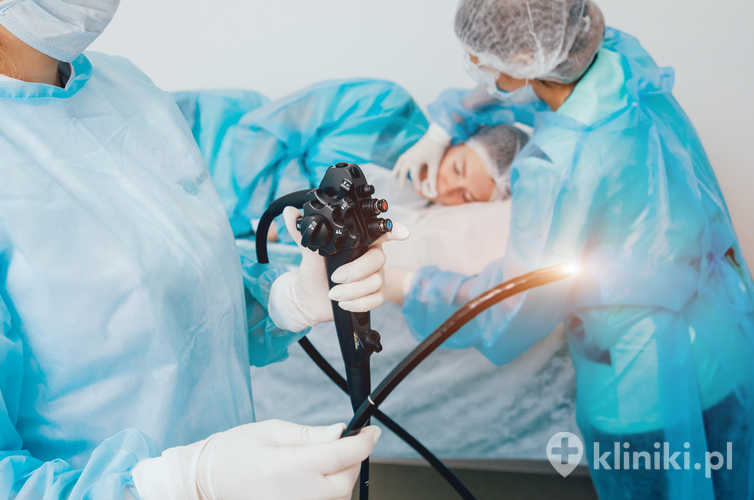
Endoskopowa Cholangiopankreatografia Wsteczna - ECPW (ang. Endoscopic Retrograde Cholangiopancreatography) jest inwazyjnym zabiegiem diagnostycznym łączącym w sobie dwa badania: endoskopowe i radiologiczne. ECPW pozwala lekarzowi zbadać przewody żółciowe i trzustkowe. Największe znaczenie ma w przypadku leczenia zwężeń dróg żółciowych i trzustkowych oraz w kamicy przewodu żółciowego.
Endoskopowa cholangiopankreatografia wsteczna jako narzędzie diagnostyczno-lecznicze funkcjonuje już od wielu lat. Od czasu pierwszego opisu w latach 60-tych XX wieku, ECPW jako techniki diagnostycznej, procedura ta przekształciła się w niemal wyłączne działanie terapeutyczne. Z biegiem lat takich zabiegów wykonywano coraz więcej.
Jak mówią dane statystyczne z 2004 roku w Stanach Zjednoczonych co roku przeprowadzano ich ponad 500 000. Obecnie może być wykonywanych trochę mniej zabiegów ECPW. Wynika to z faktu, iż metoda ta przekształciła swój charakter na leczniczy oraz z pojawieniem się innych metod diagnostycznych pozwalających zobrazować wyżej opisane narządy. Mowa tu o badaniu EUS, czyli endoskopowej ultrasonografii oraz MRCP, czyli cholangiografii rezonansu magnetycznego.
Niemniej jednak endoskopowa cholangiopankreatografia wsteczna pozostaje bardzo przydatną metodą w zakresie diagnostyki zabiegowej chorób dróg żółciowych i trzustki.
Wskazania i przeciwwskazania do wykonania ECPW
Wśród podstawowych wskazań do wykonania endoskopowej cholangiopankreatografii wstecznej wymienić należy:
- podejrzenie cholestazy zewnątrzwątrobowej, którą mogła spowodować kamica przewodowa czy nowotwór dróg żółciowych,
- podejrzenie występowania patologicznych zmian w obrębie przewodów trzustkowych, m.in. takich jak nowotwór, torbiele, przetoki żółciowe czy przewlekłe zapalenie trzustki,
- żółciopochodne ostre zapalenie trzustki,
- eliminacja złogów ze światła dróg żółciowo-trzustkowych,
- drenaż torbieli trzustki oraz dróg żółciowych lub trzustkowych,
- sfinkterotomia.
Warto zaznaczyć, że ECPW jest również wykorzystywana w leczeniu zwężeń pozapalnych oraz w przypadku określenia przyczyn nawracających bólów brzucha nieznanego pochodzenia, co czyni ją niezwykle wszechstronną metodą terapeutyczną.
Choć ECPW jest użytecznym narzędziem diagnostycznym i terapeutycznym, istnieją pewne przeciwwskazania do jego wykonania. Są to między innymi:
- brak zgody pacjenta,
- ciężki stan ogólny pacjenta, który uniemożliwia bezpieczne przeprowadzenie procedury,
- zaburzenia krzepnięcia krwi, które nie mogą być odpowiednio kontrolowane,
- świeże perforacje przewodu pokarmowego,
- ostre zapalenie dróg żółciowych niekontrolowane leczeniem zachowawczym.
Przygotowanie i przebieg zabiegu ECPW
Przygotowanie do zabiegu obejmuje:
- wykonanie badań laboratoryjnych, takich jak morfologia krwi, grupa krwi i parametry układu krzepnięcia,
- wstrzymanie się od spożywania pokarmów na 6 godzin przed zabiegiem,
- nieprzyjmowanie płynów na 4 godziny przed zabiegiem.
Pacjent zakwalifikowany do wykonania ECPW powinien być świadomy tego, iż na minimum 6 godzin przed zabiegiem nie powinien spożywać żadnych pokarmów, a na 4 godziny żadnych płynów. W trakcie zabiegu pacjent leży na lewym boku, a sama procedura przeprowadzana jest w znieczuleniu.
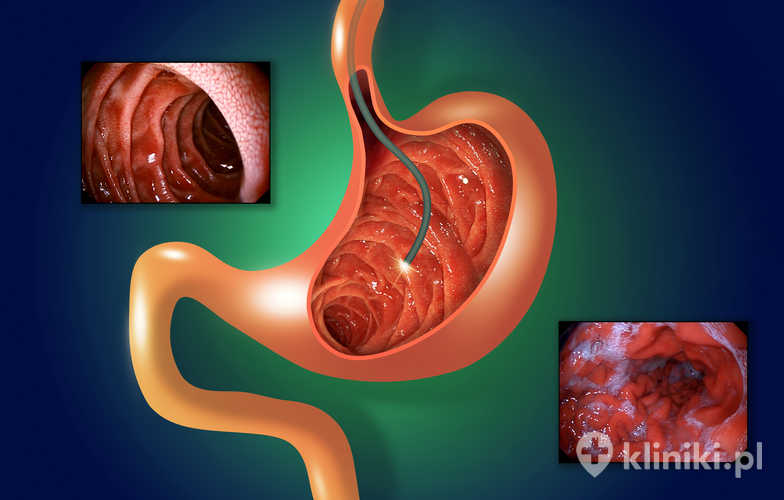
O jego formie decydują lekarz anestezjolog w konsultacji z lekarzem operatorem. Najczęściej są to leki uspokajające i analgetyczne, które umożliwiają zniesienie bólu i nieprzyjemnych doznań, ale nie usypiają całkowicie pacjenta. Przez jamę ustną wkładany jest endoskop, który wędruje poprzez przełyk, żołądek aż do dwunastnicy, gdzie lekarz szuka brodawki Vatera, która jest ujściem przewodów żółciowych i trzustkowych.
Następnie przy pomocy specjalnego cewnika do wyżej wymienionych dróg podawany jest kontrast oraz wykonywane są zdjęcia radiologiczne obrazujące oba przewody. Lekarz ocenia w ten sposób szerokość, kształt, zarysy oraz wypełnienie dróg żółciowych i przewodów trzustkowych. W razie stwierdzenia nieprawidłowości możliwe jest wykonanie jednego z zabiegów terapeutycznych możliwych w trakcie trwania badania, a mianowicie sfinkterotomii (przecięcie zwieracza), drenażu bądź protezowaniu dróg żółciowych, litotrypsji (rozkruszeniu kamieni dróg żółciowych) oraz cholangioskopii.
Nowoczesne technologie stosowane podczas ECPW znacząco zwiększają bezpieczeństwo i skuteczność procedury. W celu minimalizacji ryzyka przenoszenia zakażeń między pacjentami, coraz częściej wykorzystuje się duodenoskopy jednorazowego użytku. Ponadto, w skomplikowanych przypadkach stosuje się cholangiopankreatoskopię cyfrową (np. system SpyGlass™), która polega na wprowadzeniu przez kanał roboczy duodenoskopu miniaturowego endoskopu.
Pozwala to na bezpośrednią wizualizację wnętrza przewodów żółciowych i trzustkowych, precyzyjne pobranie biopsji celowanej oraz wykonanie litotrypsji laserowej lub elektrohydraulicznej w przypadku dużych, trudnych do usunięcia złogów.
Powikłania ECPW i zalecenia po zabiegu
Czas całej procedury ECPW zależy od rozpoznanej choroby i zabiegów terapeutycznych, które w trakcie procedury należy wykonać. Najczęściej waha się w przedziale między 0,5-2 godziny. Po zabiegu pacjent pozostaje pod opieką i obserwacją medyczną przez około 24-48 godzin, pod kątem oceny wystąpienia możliwych powikłań, bowiem ECPW jak każdy zabieg obarczony jest ryzykiem ich wystąpienia.
Najczęstszym z nich jest ostre zapalenie trzustki, którego częstość według statystyk oscyluje w granicach 5%. Wśród innych możliwych wymienić należy krwawienie, perforację przewodu pokarmowego lub dróg żółciowych czy zapalenie dróg żółciowych. Jednak ich ryzyko wystąpienia oceniane jest poniżej 1%.
W ostatnich latach, dzięki postępom w technikach endoskopowych, udało się zredukować ryzyko powikłań poprzez zastosowanie specjalnych protez oraz technik endoskopowych, które minimalizują uszkodzenia tkanek. Kluczowe znaczenie w profilaktyce najczęstszego powikłania, czyli ostrego zapalenia trzustki po ECPW (tzw. PEP), ma stosowanie sprawdzonych strategii.
Do najważniejszych strategii należą:
- doodbytnicze podanie niesteroidowego leku przeciwzapalnego (najczęściej indometacyny lub diklofenaku) bezpośrednio przed lub po zabiegu,
- założenie profilaktycznej protezy do przewodu trzustkowego u pacjentów wysokiego ryzyka.
Ważne jest, aby pacjent był świadomy konieczności natychmiastowego zgłoszenia się do lekarza w przypadku wystąpienia jakichkolwiek niepokojących objawów po zabiegu.
Zalecenia po zabiegu
Po zabiegu ECPW, pacjent powinien przestrzegać kilku zaleceń, aby wspomóc proces rekonwalescencji. Ważne jest, aby unikać ciężkich posiłków i intensywnego wysiłku fizycznego przez kilka dni. Pacjent powinien również być świadomy objawów, które mogą wskazywać na powikłania, takich jak ból brzucha, gorączka czy żółtaczka, i natychmiast zgłosić je lekarzowi.
Regularne wizyty kontrolne u lekarza prowadzącego mogą być zalecane, aby monitorować ewentualne długoterminowe skutki zabiegu.
Zalety, ograniczenia i alternatywy dla ECPW
Endoskopowa cholangiopankreatografia wsteczna jest bardzo skuteczną metodą pozwalającą rozpoznać przyczynę cholestazy (zastoju żółci w organizmie), tj. obecność złogów i zwężeń czy nacieków nowotworowych. Pozwala również wykryć nawet minimalne zniekształcenia np. w świetle przewodów trzustkowych, bardzo istotne w diagnostyce przewlekłego zapalenia trzustki.
Dodatkowo zabieg ten umożliwia pobranie wycinków do badania histopatologicznego potwierdzającego daną diagnozę. Pomimo licznych zalet, ECPW ma również swoje ograniczenia. Nie zawsze jest możliwe całkowite usunięcie dużych złogów, co może wymagać kolejnych interwencji.
Ponadto, metoda ta jest mniej wykorzystywana jako narzędzie czysto diagnostyczne, ze względu na dostępność mniej inwazyjnych metod obrazowania, takich jak MRCP czy EUS, które pozwalają na wizualizację dróg żółciowych i trzustkowych bez potrzeby wprowadzania endoskopu.
Alternatywne metody diagnostyczne
Aktualne wytyczne podkreślają, aby unikać ECPW w celach wyłącznie diagnostycznych, jeśli dostępne są bezpieczniejsze alternatywy. Nowoczesne podejście opiera się na strategii: "najpierw diagnozuj nieinwazyjnie, potem lecz inwazyjnie". Oznacza to, że u pacjenta z podejrzeniem kamicy przewodowej najpierw wykonuje się cholangiografię rezonansu magnetycznego (MRCP) lub ultrasonografię endoskopową (EUS).
Dopiero po potwierdzeniu diagnozy i stwierdzeniu konieczności interwencji, pacjent jest kwalifikowany do terapeutycznego zabiegu ECPW. Takie postępowanie pozwala zarezerwować inwazyjną procedurę dla pacjentów, którzy odniosą z niej bezpośrednią korzyść terapeutyczną, minimalizując ryzyko u pozostałych.
Warto zaznaczyć, że ECPW, w porównaniu z innymi metodami diagnostycznymi, jest bardziej inwazyjna i wiąże się z większym ryzykiem powikłań. MRCP i EUS oferują podobne możliwości diagnostyczne, ale z mniejszym ryzykiem, co czyni je preferowanymi metodami w wielu przypadkach.
Rola zespołu medycznego

Rola zespołu medycznego jest kluczowa w ocenie ryzyka i korzyści z przeprowadzenia ECPW dla konkretnego pacjenta. Lekarz przeprowadzający zabieg, anestezjolog i inni specjaliści muszą wspólnie ocenić stan zdrowia pacjenta oraz potencjalne korzyści i ryzyka związane z zabiegiem.
Taka współpraca pozwala na podejmowanie świadomych decyzji medycznych, które są dostosowane do indywidualnych potrzeb pacjenta. W przypadku niepowodzenia ECPW lub kiedy jest ona niewystarczająca, dostępne są alternatywne techniki terapeutyczne.
Dostępne alternatywne techniki terapeutyczne obejmują:
- chirurgiczne usunięcie kamieni,
- przezskórna przezwątrobowa cholangiografia (PTC) ze stentowaniem.
Posłuchaj artykułu:
- Artykuł "ECPW - endoskopowa cholangiopankreatografia wsteczna" jest dostępny w formie audio z lektorem - posłuchaj teraz (12:32 minuty)
Źródła:
- Ahmad Malas i inni, "Endoscopic Retrograde Cholangiopancreatography (ERCP)" (emedicine.medscape.com), Medscape, 2023
- Buxbaum JL, Freeman ML, Amateau SK i inni, "Modifications in ERCP technique for the prevention of post-ERCP pancreatitis", Gastrointestinal Endoscopy, 157-165, 2023
- Martin L. Freeman, "Overview of endoscopic retrograde cholangiopancreatography (ERCP) in adults", UpToDate, 2024
- Almadi M, Barkun A., "The role of endoscopic retrograde cholangiopancreatography in cholangiocarcinoma", Gastrointestinal Endoscopy Clinics of North America, 481-503, 2017
- Akshintala VS, Singh VK, "ecent advances in the prevention of post-endoscopic retrograde cholangiopancreatography pancreatitis", World Journal of Gastroenterology, 4976-4985, 2017


-
4.4/5 (opinie 37)