Zwyrodnienie plamki związane z wiekiem (AMD, z ang. age-related macular degeneration) to przewlekła, degeneracyjna choroba oczu, obejmująca centralną część siatkówki (tzw. plamkę żółtą) w tylnej części oka. Typowe objawy choroby to:
- widzenie linii prostych jako falistych i postępujące upośledzenie widzenia "na wprost"
- zniekształcenia obrazu - tzw. metamorfopsje, powiększenie lub pomniejszenie obrazu
- mroczek centralny – ciemna plama w centrum pola widzenia
- obniżone poczucie kontrastu i widzenia barwnego - oglądane kolory są słabiej wysycone
AMD jest jedną z najczęstszych przyczyn ślepoty osób dorosłych na świecie. Ujawnia się zwykle ok. 50-60 roku życia, a po 70 roku życia rozpoznawana jest prawie u 30% osób.
Przyczyny rozwoju choroby nie zostały do końca zbadane i ustalone, ale wśród czynników ryzyka, oprócz wieku, wymieniane są m.in. płeć żeńska, rasa biała, występowanie AMD w rodzinie, schorzenia układu sercowo-naczyniowego (nadciśnienie tętnicze), palenie papierosów, wieloletnie narażenie na intensywne światło (np. podczas pracy na świeżym powietrzu) oraz niedobór przeciwutleniaczy (witaminy C, witaminy E, beta-karotenu, selenu). Jeżeli w jednym oku rozwinie się AMD, ryzyko powstania takich zmian w drugim oku rośnie o 10% rocznie.
Rodzaje AMD i ich objawy
 Sucha i mokra postać zwyrodnienia plamki
Sucha i mokra postać zwyrodnienia plamki

- postać sucha (zanikowa) – łagodniejsza odmiana choroby, dotycząca ok. 90% pacjentów. Rozwija się powoli, stopniowo pogarszając widzenie centralne w ciągu miesięcy lub nawet lat. Zmiany związane są głównie z zanikiem komórek fotoreceptorowych oraz komórek nabłonka barwnikowego i choriokapilar, odpowiadających za prawidłowe funkcjonowanie siatkówki. W stadium zaawansowanym dochodzi do rozległych zaników siatkówkowo-naczyniówkowych (tzw. zanik geograficzny).
- postać mokra (wysiękowa, neowaskularna) – dotyczy ok. 10% przypadków. Przybiera znacznie agresywniejszą formę o ciężkim przebiegu. Zmiany degeneracyjne i znaczna utrata pola widzenia mogą pojawić się niespodziewanie w ciągu kilku dni. Związana z rozrostem nieszczelnych, nieprawidłowych naczyń krwionośnych położonych pod plamką żółtą (tzw. neowaskularyzacja podsiatkówkowa). Może powodować wysięki płynu, krwi, obrzęki oraz powstanie blizn i trwałe uszkodzenie siatkówki.
Obecnie trwają intensywne badania nad nowymi metodami wczesnego wykrywania postaci mokrej AMD. Jednym z aktualnych trendów jest wykorzystanie algorytmów sztucznej inteligencji w analizie obrazów OCT, co może znacząco przyspieszyć diagnozę i pozwolić na wcześniejsze rozpoczęcie leczenia.
Zastrzyki doszklistkowe w leczeniu AMD
Mechanizm działania i procedura
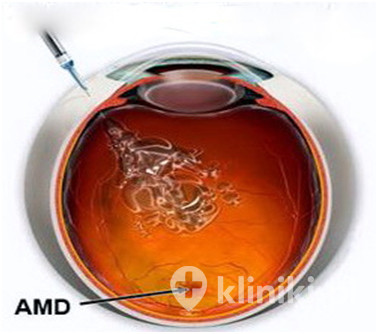
Iniekcja doszklistkowa to inaczej mówiąc zastrzyk wykonywany bezpośrednio do oka, a dokładniej do komory ciała szklistego. Taka metoda aplikacji leku pozwala na szybszą i lepszą penetrację siatkówki. Mimo groźnie brzmiącej nazwy "zastrzyk do oka" jest procedurą stosunkowo bezpieczną, bezbolesną i szybką. Wykonuje się go bardzo cienką igłą, w znieczuleniu miejscowym i z zachowaniem pełnej aseptyki.
Rodzaje leków stosowanych w iniekcjach
W przypadku AMD stosuje się leki takie jak:
- Lucentis - substancją czynną jest ranibizumab w dawce 2,3 mg. Ranibizumab to przeciwciało monoklonalne (typ białka), zaprojektowane w taki sposób, aby rozpoznawać określone struktury białkowe w oku, zwane ludzkim śródbłonkowym czynnikiem wzrostu naczyń typu A (VEGF-A). Ich nadmierna ilość jest przyczyną nieprawidłowego rozrostu naczyń krwionośnych oraz powstawania w oku obrzęków mogących prowadzić do zaburzeń widzenia.
- Avastin - preparat o działaniu zbliżonym do Lucentisu oraz podobnej skuteczności i bezpieczeństwie. Zawiera substancję czynną bewacyzumab, czyli rekombinowane, humanizowane przeciwciało monoklonalne, wytwarzane z użyciem technologii DNA w komórkach jajnika chomika chińskiego. Formalnie jest on zarejestrowany do leczenia niektórych typów nowotworów w połączeniu z chemioterapią. W przypadku injekcji doszklistkowych stosowany jest "off label", czyli poza oficjalnymi wskazaniami, za zgodą pacjenta.
- Eylea - lek oficjalnie zarejestrowany do wstrzykiwań doszklistkowych w przypadku AMD. Substancją czynną preparatu jest aflibercept, wytwarzany przy zastosowaniu technologii rekombinacji DNA. Powoduje blokowanie czynnika VEGF-A i PlGF, odpowiadających za patologiczny rozrost naczyń krwionośnych gałki ocznej.
- Macugen – syntetyczny lek stosowany w leczeniu neowaskularnej (wysiękowej) postaci AMD. Ampułko-strzykawka z pojedynczą dawką zawiera 1,65 mg pegaptanibu sodu. Działa poprzez hamowanie wzrostu nowych naczyń oraz hamuje krwawienie i przecieki płynu w gałce ocznej.
O wyborze konkretnego preparatu, ilości i częstotliwości podania leku decyduje lekarz prowadzący po zbadaniu pacjenta i wykonaniu m.in. takich badań jak OCT (optyczna koherentna tomografia dna oka) i angiografia fluoresceinowa. Leczenie polega na podaniu kilku zastrzyków, w określonych odstępach czasowych (minimum 1 miesiąc).
Nowoczesne terapie w AMD
W ostatnich latach pojawiły się nowe opcje terapeutyczne w postaci długodziałających implantów uwalniających lek (np. Port Delivery System z ranibizumabem), które mogą zmniejszyć konieczność częstych wizyt i zastrzyków. Są one obecnie przedmiotem badań, ale ich dostępność w wybranych krajach już staje się faktem.
Profilaktyka AMD i wsparcie pacjenta
W leczeniu AMD ogromne znaczenie ma także profilaktyka i styl życia. Regularne kontrole okulistyczne, szczególnie po 50. roku życia, pozwalają na wykrycie wczesnych zmian w plamce żółtej, zanim dojdzie do znacznego pogorszenia widzenia.
Pacjentom zaleca się dietę bogatą w przeciwutleniacze, luteinę, zeaksantynę, cynk i kwasy omega-3, które mogą wspomagać zdrowie siatkówki. Suplementacja preparatami AREDS2 (Age-Related Eye Disease Study 2) została potwierdzona jako korzystna w spowalnianiu progresji suchej postaci AMD.
Pomocne są również pomoce optyczne, takie jak lupy, okulary z filtrem żółtym oraz oprogramowanie powiększające na komputerach i telefonach. Wczesna rehabilitacja wzrokowa pozwala wielu osobom z AMD utrzymać samodzielność i jakość życia mimo utraty ostrości widzenia.
Posłuchaj artykułu:
- Artykuł "Iniekcje doszklistkowe w leczeniu AMD" jest dostępny w formie audio z lektorem - posłuchaj teraz (08:34 minuty)
Źródła:
- Prem A. H. Nichani, Marko M. Popovic, Arjan S. Dhoot, i in., "Treat-and-extend dosing of intravitreal anti-VEGF agents in neovascular age-related macular degeneration: a meta-analysis", Eye (London, England), 2855-2863, 2023
- Xiaobei Yin, Ting He, Shanshan Yang, i in., "Efficacy and Safety of Antivascular Endothelial Growth Factor (Anti-VEGF) in Treating Neovascular Age-Related Macular Degeneration (AMD): A Systematic Review and Meta-analysis", Journal of immunology research, 2022
- Jun Ba, Run-Sheng Peng, Ding Xu, i in., "Intravitreal anti-VEGF injections for treating wet age-related macular degeneration: a systematic review and meta-analysis", Drug design, development and therapy, 5397-5405, 2015



-
4.5/5 (opinie 11)