Kapsułka endoskopowa to zaawansowane technologicznie urządzenie diagnostyczne. Ma wymiary około 25x10 mm i masę 3 g (wartości te mogą się różnić w zależności od producenta). W jej wnętrzu znajduje się miniaturowa kamera cyfrowa z szerokokątnym obiektywem powiększającym obraz około 8-10 razy, źródło światła w postaci diody LED, bateria oraz emiter fal radiowych.
Dzięki niemu kapsułka przesyła obraz do elektrod odbiorczych naklejonych na skórę brzucha pacjenta, które są połączone z przenośnym rejestratorem danych. Całość zamknięta jest w biokompatybilnej obudowie, przypominającej dużą tabletkę.
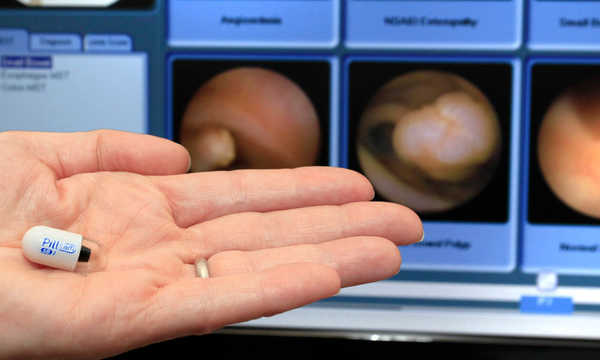
Podczas badania kapsułka przesuwa się przez przewód pokarmowy dzięki naturalnym skurczom perystaltycznym, tak samo jak treść pokarmowa. Rejestruje przy tym obraz w tempie średnio 2 klatek na sekundę, co w efekcie tworzy film składający się z kilkudziesięciu tysięcy zdjęć.
Nowoczesne systemy wykorzystują algorytmy komputerowe oparte na sztucznej inteligencji, które potrafią automatycznie analizować nagranie i wskazywać lekarzowi klatki z potencjalnymi patologiami, takimi jak źródła krwawienia, co znacznie skraca czas oceny badania.
Wskazania i zalety endoskopii kapsułkowej

Niezaprzeczalną przewagą kapsułki nad tradycyjną endoskopią jest możliwość zobrazowania całego jelita cienkiego, które jest trudno dostępne w gastroskopii i kolonoskopii, a także nieporównywalnie większy komfort dla pacjenta.
Początkowo głównym wskazaniem było poszukiwanie źródła tzw. utajonego krwawienia z przewodu pokarmowego, czyli sytuacji, gdy badania krwi wskazują na niedokrwistość, a standardowe endoskopie nie wykazują przyczyny. Często powodem są angiodysplazje (nieprawidłowe, kruche naczynia krwionośne) w ścianie jelita.
Badania kliniczne potwierdzają, że czułość endoskopii kapsułkowej w wykrywaniu źródeł krwawienia jest wyższa niż w przypadku tradycyjnych metod i sięga nawet 95%. Obecnie wskazania do badania są znacznie szersze.
Endoskopię kapsułkową wykorzystuje się w diagnostyce:
- Nieswoistych chorób zapalnych jelit (IBD), takich jak choroba Leśniowskiego-Crohna, zwłaszcza do oceny zmian w jelicie cienkim.
- Celiakii, szczególnie w przypadkach wątpliwych lub w celu oceny stopnia zaniku kosmków jelitowych.
- Zmian nowotworowych i polipów w jelicie cienkim. Uważa się ją za metodę o wyższej czułości niż badania radiologiczne z kontrastem czy tomografia komputerowa w wykrywaniu wczesnych zmian patologicznych.
- W niektórych przypadkach może być stosowana jako alternatywa dla diagnostycznej gastroskopii lub kolonoskopii u pacjentów, którzy nie mogą lub nie chcą poddać się tradycyjnemu badaniu.
Rozwój tej technologii rozpoczął się w 1997 roku, kiedy izraelska firma Given Imaging stworzyła pierwszy model M2A, później znany jako PillCam. Metoda została dopuszczona do powszechnego użytku przez FDA w 2003 roku, a dziś jest dostępna w wielu ośrodkach na całym świecie, oferowana przez różnych producentów (np. Endocapsule firmy Olympus czy MicroCam firmy IntroMedic).
Przygotowanie do badania kapsułką endoskopową
Przed badaniem konieczna jest wizyta kwalifikacyjna u lekarza gastroenterologa. Niezbędne jest poinformowanie go o wszystkich przyjmowanych lekach, przebytych operacjach w obrębie jamy brzusznej, ewentualnych trudnościach w połykaniu oraz zdiagnozowanych chorobach przewodu pokarmowego. Informacje te są kluczowe dla bezpieczeństwa i prawidłowej kwalifikacji do procedury.
Szczególną ostrożność należy zachować, jeżeli pacjent posiada wszczepiony stymulator serca bądź kardiowerter-defibrylator. Fale radiowe emitowane przez kapsułkę mogą zakłócać pracę tych urządzeń, dlatego taka informacja musi być bezwzględnie przekazana lekarzowi.
Jeśli kwalifikacja przebiegnie pomyślnie, pacjent otrzyma szczegółowe instrukcje dotyczące przygotowania, w tym okresu pozostawania na czczo, który zależy od badanego odcinka:
- Badanie przełyku: należy być na czczo przez 2 godziny (można pić wodę).
- Badanie jelita cienkiego: należy być na czczo przez 10 godzin (bez jedzenia i picia).
- Badanie jelita grubego: należy być na czczo przez 12 godzin (bez jedzenia i picia).
Dodatkowo, na 24 godziny przed badaniem nie należy palić papierosów, ponieważ nikotyna przyspiesza perystaltykę jelit, co może skrócić czas pasażu kapsułki i pogorszyć jakość obrazu. Na 2 godziny przed badaniem nie wolno również przyjmować żadnych leków doustnych, aby nie zakłóciły one obrazu rejestrowanego przez kamerę.
Przebieg badania – przełyk i jelita
Sama procedura różni się w zależności od tego, który odcinek przewodu pokarmowego jest badany. Badanie nie wymaga znieczulenia ani podawania środków przeciwbólowych.
Badanie przełyku (ezofagoskopia kapsułkowa)
W przypadku badania przełyku elektrody odbiorcze umieszczane są na klatce piersiowej pacjenta i podłączane do rejestratora noszonego na pasie. Pacjent połyka kapsułkę, popijając ją niewielką ilością wody, leżąc na specjalnym stole z regulacją nachylenia.
Aby zapewnić powolny pasaż kapsułki i dokładną rejestrację obrazu, co kilka minut stół jest unoszony o 30 stopni, aż do osiągnięcia pozycji siedzącej. Całe badanie trwa około 30 minut, po czym pacjent może opuścić gabinet. Wynik jest dostępny po kilku dniach, po analizie zapisu przez lekarza.
Badanie jelita cienkiego i grubego
Badanie jelit trwa znacznie dłużej, bo około 8-12 godzin, ale nie wymaga pobytu w placówce medycznej. Elektrody umieszcza się na skórze brzucha. Po połknięciu kapsułki w pozycji siedzącej i upewnieniu się, że rejestrator działa (sygnalizuje to dioda), pacjent może wrócić do swoich codziennych, spokojnych aktywności.
Otrzymuje również dzienniczek, w którym zapisuje czas posiłków, aktywności oraz ewentualne dolegliwości. W trakcie badania należy unikać gwałtownych ruchów, skłonów i intensywnego wysiłku fizycznego, aby nie odkleić elektrod. Należy też okresowo sprawdzać, czy dioda na rejestratorze sygnalizuje prawidłową pracę.
Lekarz poinformuje, po jakim czasie można spożyć pierwszy lekki posiłek. Po około 8 godzinach pacjent wraca do placówki w celu zdjęcia aparatury.
Co dzieje się po zakończeniu badania?
Po zwrocie rejestratora lekarz zgrywa zapisany materiał wideo i dokonuje jego szczegółowej analizy. Na podstawie uzyskanego obrazu stawia diagnozę i przygotowuje opis badania, który jest gotowy do odbioru po kilku dniach.
Sama kapsułka jest jednorazowego użytku i zostaje wydalona z organizmu w sposób naturalny, zazwyczaj w ciągu 2-3 dni. Zaleca się, aby pacjent samodzielnie obserwował stolec w celu upewnienia się, że kapsułka została wydalona.
Posłuchaj artykułu:
- Artykuł "Kapsułka endoskopowa – na czym polega badanie?" jest dostępny w formie audio z lektorem - posłuchaj teraz (08:55 minuty)
Źródła:
- Melissa F. Hale, Reena Sidhu, Mark E. McAlindon, "Capsule endoscopy: Current practice and future directions" (pmc.ncbi.nlm.nih.gov), 2014
- Ana-Maria Singeap, Carol Stanciu, Anca Trifan, "Capsule endoscopy: The road ahead" (pmc.ncbi.nlm.nih.gov), 2016
- Basil Akpunonu, Jeannine Hummell, Joseph D. Akpunonu, Shahab Ud Din, "Capsule endoscopy in gastrointestinal disease: Evaluation, diagnosis, and treatment" (www.ccjm.org), 2022
- Anna Szaflarska-Popławska, Cezary Popławski, Grażyna Mierzwa, "Przydatność badania przewodu pokarmowego metodą endoskopii kapsułkowej u dzieci i młodzieży – doświadczenia własne", Prz. Gastroenterol., 7 (4), 209-215, 2012

-
3.8/5 (opinie 49)