Gruczoł krokowy (łac. prostata) zwany również sterczem to nieparzysty narząd miąższowo – gruczołowy znajdujący się pod pęcherzem moczowym i otaczający górny odcinek cewki moczowej. Budowa gruczołu przypomina kasztan, a jego objętość u zdrowego mężczyzny wynosi ok. 20 ml. W organizmie odpowiada za produkcję wydzieliny wchodzącej w skład ejakulatu. Ponadto zaliczany jest do gruczołów płciowych męskich.
Schorzenia gruczołu krokowego mogą wystąpić u mężczyzn w różnym wieku, najczęściej jednak problem pojawia się po 40 roku życia. Większość procesów chorobowych objawia się dolegliwościami ze strony układu moczowego.
Łagodny rozrost prostaty – przyczyny i objawy

Choroby jakie mogą rozwinąć się w gruczole krokowym to:
- stany zapalne (ostre lub przewlekłe),
- łagodny rozrost gruczołu czyli BPH,
- rozrost nabłonka gruczołowego – PIN (prostatic intraepithelial neoplasia),
- rak gruczołu krokowego.
Najczęściej występującym schorzeniem jest łagodny rozrost stercza. Choroba ta polega na przeroście gruczołu krokowego, który prowadzi do ucisku cewki moczowej i wywołuje problemy z oddawaniem moczu. Zmiany histologiczne powiększenia prostaty można zaobserwować u wielu mężczyzn po 50 roku życia. Choroba postępuje z wiekiem i według statystyk dotyka ponad 80% mężczyzn będących między 70 a 80 rokiem życia.
Etiopatogeneza łagodnego rozrostu stercza nie jest jednoznacznie zdefiniowana. Z przeprowadzonych badań wynika, że na powiększenie prostaty wpływ mają zaburzenia hormonalne oraz czynniki wzrostu (growth factors). Ponadto wykazano, iż zmiany dotyczą zrębu i elementów gruczołowych. Liczne teorie pozwalają sądzić, że rozwój choroby jest uwarunkowany kilkoma czynnikami etiologicznymi.
Objawy łagodnego rozrostu stercza
Objawy kliniczne jakie wywołuje łagodny rozrost stercza to:
- powiększenie gruczołu krokowego,
- dolegliwości związane z dolnymi drogami moczowymi czyli LUTS (Objawy LUTS to m.in. częste oddawanie moczu, nykturia, czyli oddawanie moczu w nocy, poczucie niepełnego opróżnienia pęcherza, przerywany strumień, trudność w rozpoczęciu mikcji, a także w kolejnej fazie nawracające zakażenia czy tworzące się kamienie w pęcherzu moczowym.),
- problem w odpływie moczu z pęcherza.
Głównym czynnikiem wystąpienia powyższych objawów jest przede wszystkim wiek. Z biegiem lat zmniejsza się objętość oddawanego moczu oraz pogorszeniu ulegają parametry przepływu cewkowego. Ponadto zachodzą zmiany w komórkach pęcherza moczowego i zmiany w cyklu napełniania oraz opróżniania pęcherza moczem.
Stopień nasilenia objawów jest bardzo zróżnicowany i zależy głównie od stosunku gruczolaka do cewki moczowej. Gruczolak może rozwijać się podpęcherzowo lub śródpęcherzowo. Należy jednak pamiętać, iż powiększenie prostaty nie zawsze jest równoznaczne z wystąpieniem przeszkody podpęcherzowej.
Znaczenie mają nie tylko rozmiar prostaty, ale również:
- nasilenie dolegliwości,
- ilość zalegającego moczu,
- wpływ objawów na codzienne funkcjonowanie.
Szczególnej uwagi wymagają nagłe zatrzymanie moczu, nawracające zakażenia, krwiomocz lub pogorszenie pracy nerek, ponieważ mogą one świadczyć o bardziej zaawansowanej postaci choroby.
Diagnostyka prostaty i leczenie BPH
Wstępna diagnoza łagodnego rozrostu stercza jest stawiana przez lekarza urologa. Lekarz przeprowadza szczegółowe badanie podmiotowe i przedmiotowe pacjenta. Zakres wymaganego leczenia określany jest na podstawie stopnia nasilenia dolegliwości chorego.
W przypadku podejrzenia łagodnego rozrostu stercza wykonuje się następujące badania:
- badanie moczu,
- morfologia krwi,
- badanie odbytu – per rectum,
- badanie obrazowe USG,
- badanie urodynamiczne,
- uroflowmetria,
- badanie ciśnieniowo – przepływowe,
- PSA u wybranych chorych.
Zakres przeprowadzanych badań dobierany jest indywidualnie do każdego pacjenta. Na tej podstawie lekarz jest w stanie wdrożyć odpowiednią metodę leczenia.
Leczenie łagodnego rozrostu stercza obejmuje terapię farmakologiczną lub zabieg chirurgiczny. Celem terapii jest złagodzenie dolegliwości bądź usunięcie przeszkody podpęcherzowej. Wybór metody leczenia jest uwarunkowany stopniem rozwoju choroby, wiekiem, ogólnym stanem zdrowia chorego oraz ewentualnymi chorobami współistniejącymi. W początkowym stadium schorzenia stosuje się leczenie farmakologiczne. Pozwala ono zniwelować objawy choroby, ale nie likwiduje jej przyczyny.
Opcje leczenia
Łagodny przerost prostaty można leczyć operacyjnie poprzez zabieg otwarty (metody Millina, Juvara) lub endoskopowo. Zabieg otwarty jest zazwyczaj zalecany, gdy gruczolak stercza ma znaczną objętość (powyżej 80 cm³).
Do technik przezcewkowych należą:
- elektroresekcja (TURP),
- enukleacja laserowa prostaty (TULIP), która pozwala na usunięcie przerośniętej tkanki stercza przy użyciu lasera,
- termoablacja (TUMT), czyli przezcewkowa mikrofalowa termoterapia prostaty, wykorzystująca mikrofale do zmniejszenia gruczolaka.
Każda metoda jest dobierana indywidualnie, biorąc pod uwagę objętość prostaty i preferencje pacjenta.
TURP prostaty – wskazania, przygotowanie i przebieg zabiegu

Obecnie dostępnych jest wiele metod chirurgicznego leczenia przerostu stercza. Pionierem wśród zabiegów jest TURP czyli przezcewkowe usunięcie prostaty (transurethral resection of the prostate). Metoda ta cieszy się dużym powodzeniem i jest stosowana u 90% pacjentów, u których wystąpiły wskazania do zabiegu. Leczenie przerostu prostaty za pomocą TURP przeznaczone jest dla osób, u których leczenie farmakologiczne nie przyniosło spodziewanych efektów.
Ponadto zabieg przeprowadzany jest u chorych:
- z nawracającymi infekcjami układu moczowego,
- z powtarzającym się krwiomoczem,
- ze znacznym zaleganiem moczu,
- z nietrzymaniem moczu w wyniku przewlekłej retencji,
- z niewydolnością nerek związaną z przerostem stercza,
- z dużymi uchyłkami pęcherza moczowego,
- z zaburzeniami opróżniania.
Przeprowadzenie zabiegu metodą TURP jest możliwe u pacjentów, u których objętość gruczołu krokowego nie przekracza 80 ml. W przypadku większych rozmiarów stercza, pacjent kwalifikowany jest do zabiegu metodą klasyczną.
Przeciwwskazaniem do wykonania przezcewkowego usunięcia prostaty jest:
- duża objętość gruczołu krokowego (powyżej 80 ml),
- aktywna infekcja układu moczowego,
- zaburzenia krzepnięcia,
- zesztywnienie stawów biodrowych, które uniemożliwia ułożenie pacjenta w pozycji ginekologicznej.
Pacjent zakwalifikowany do zabiegu przezcewkowej resekcji prostaty zostaje zaznajomiony z procedurą operacyjną przez lekarza prowadzącego – urologa. Lekarz informuje pacjenta o planowanym zabiegu, ewentualnych powikłaniach oraz przebiegu rekonwalescencji.
Poddanie się operacji prostaty wymaga od pacjenta wyrażenia zgody na zabieg w formie pisemnej. Chory przed zabiegiem odbywa również rozmowę z anestezjologiem, w trakcie której lekarz przeprowadza dokładny wywiad. Należy szczegółowo poinformować lekarza o wszelkich chorobach, przyjmowanych lekach oraz uczuleniach.
Przygotowanie do zabiegu TURP
Zabieg poprzedza wykonanie odpowiednich badań:
- morfologia, grupa krwi, ocena układu krzepnięcia,
- RTG klatki piersiowej,
- ogólne badanie moczu oraz posiew moczu,
- badanie per rectum,
- badanie stężenia kreatyniny,
- oznaczenie poziomu PSA,
- badanie poziomu elektrolitów,
- badanie EKG.
Ostateczny zakres przeprowadzanych badań jest ustalany przez lekarza prowadzącego. Pacjent przed zabiegiem powinien odbyć dokładną kąpiel. Natomiast w dniu zabiegu należy pozostać na czczo.
Przebieg przezcewkowej elektroresekcji prostaty
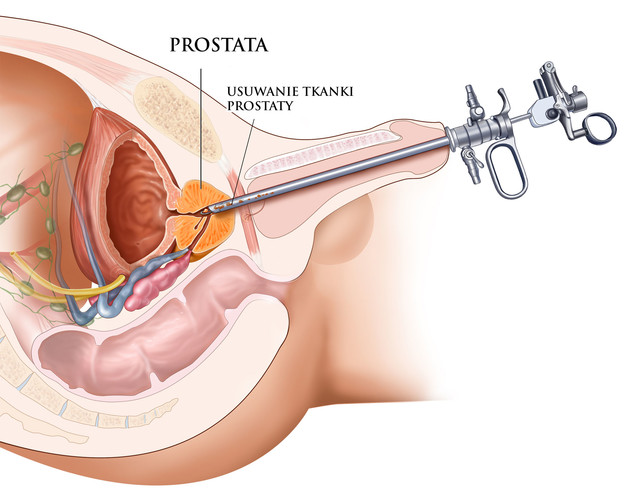
Zabieg przezcewkowej elektroresekcji prostaty przeprowadzany jest zazwyczaj w znieczuleniu regionalnym lub niekiedy ogólnym. Bezpośrednio przed operacją lekarz anestezjolog wykonuje znieczulenie podpajęczynówkowe. Przeprowadzenie zabiegu wymaga ułożenia pacjenta w pozycji ginekologicznej (nogi umieszczone są na podpórkach pod stawami kolanowymi).
Następnie przygotowuje się pole operacyjne oraz rozpoczyna zabieg. Procedura zabiegowa wykonywana jest przez cewkę moczową. Urolog wprowadza do prostatycznej części cewki moczowej resektoskop wyposażony w pętlę tnącą oraz układ optyczny, który pozwala pod kontrolą wzroku usunąć nadmiar tkanki gruczołu krokowego.
Resektoskop składa się również z układu hydraulicznego, który wypełnia pęcherz moczowy płynem płuczącym zwiększając widoczność operowanego pola. Cały przebieg operacji prostaty jest dokładnie widoczny na powiększeniu monitora.
Operator wycina nadmiar stercza zmniejszając jego ucisk na cewkę moczową oraz ułatwiając opróżnianie pęcherza. Podczas usuwania skrawków gruczolaka, urolog koaguluje krwawiące naczynia. Wycięte skrawki prostaty trafiają do pęcherza moczowego, skąd zostają przez urologa wypłukane za pomocą płaszcza resektoskopu bądź usunięte specjalną strzykawką.
Długość zabiegu jest uzależniona od wielkości przerośniętego gruczołu i trwa w granicach od 30 do 60 minut. Na koniec usuniętą tkankę gruczołu krokowego zbiera się do pojemnika oraz wysyła do badania histopatologicznego.
Badanie histopatologiczne materiału pooperacyjnego ma duże znaczenie praktyczne. Pozwala potwierdzić charakter zmian i wykluczyć współistnienie ognisk nowotworowych niewidocznych wcześniej w badaniach. Jest to jeden z istotnych elementów odróżniających TURP od części metod, które nie dostarczają materiału do oceny mikroskopowej.
Po przeprowadzeniu zabiegu urolog wprowadza do pęcherza moczowego cewnik Foley'a. Najczęściej zakładany jest cewnik trójdrożny, który pozwala podłączyć płukanie, jeżeli dojdzie do krwawienia z loży po usuniętej prostacie. Cewnik moczowy usuwany jest po oczyszczeniu moczu z krwi i skrzepów, co najczęściej następuje po 48 godzinach od zabiegu.
Rekonwalescencja po TURP i możliwe powikłania

Chory po zabiegu elektroresekcji prostaty pozostaje na oddziale urologicznym przez 2-3 dni, do momentu usunięcia cewnika oraz samodzielnego oddawania moczu. W ciągu kilku tygodni po operacji prostaty pacjent powinien prowadzić oszczędzający tryb życia, w szczególności unikać wysiłku fizycznego. Okres rekonwalescencji jest indywidualny dla każdego pacjenta.
Zabieg wywołuje natychmiastową poprawę, pacjenci bezpośrednio po operacji odczuwają ulgę w oddawaniu moczu. U niektórych mężczyzn po usunięciu cewnika mogą wystąpić parcia bądź pieczenie w czasie oddawania moczu, są to objawy przejściowe, które utrzymują się zazwyczaj kilka dni lub tygodni. Ponadto mogą wystąpić nieduże ilości krwi w moczu, które również powinny się utrzymywać przez krótki czas. W przypadku nie ustępowania powyższych objawów należy niezwłocznie skonsultować się z lekarzem.
Ból pooperacyjny pacjent może złagodzić za pomocą dostępnych bez recepty środków analgetycznych. W wyznaczonym przez lekarza terminie pacjent powinien się zgłosić na kontrolę urologiczną. Termin wizyty następuje w ciągu 2-4 tygodni po zabiegu.
W pierwszych tygodniach po TURP zaleca się:
- odpowiednie nawodnienie,
- unikanie dźwigania,
- ostrożny powrót do codziennej aktywności.
Czas pełnego gojenia może być dłuższy niż sam pobyt w szpitalu, dlatego krótkotrwałe pieczenie, częstsze oddawanie moczu czy niewielkie domieszki krwi zwykle nie są zaskakujące, o ile stopniowo ustępują.
Po zabiegu u znacznej większości mężczyzn (75%) może wystąpić wytrysk wsteczny, czyli cofnięcie nasienia do pęcherza moczowego. Nie jest to nic groźnego, nasienie wydostaje się na zewnątrz w czasie następnego oddania moczu. U niektórych pacjentów mogą wystąpić przejściowe lub długotrwałe zaburzenia erekcji.
Do objawów alarmowych po zabiegu należą:
- nasilone krwawienie,
- gorączka,
- zatrzymanie moczu,
- silny ból,
- obecność dużej ilości skrzepów.
Ich pojawienie się wymaga pilnego kontaktu z lekarzem. Regularna kontrola urologiczna po TURP pozwala ocenić skuteczność leczenia, wynik badania histopatologicznego oraz dalszy plan postępowania.
Posłuchaj artykułu:
- Artykuł "Przezcewkowa elektroresekcja prostaty TURP" jest dostępny w formie audio z lektorem - posłuchaj teraz (14:46 minuty)
Źródła:
- Andrzej Borkowski, "Urologia - podręcznik dla studentów medycyny", PZWL Wydawnictwo Lekarskie, 2015, 9788320049244
- Andrzej C.Krajewski, "Andrzej C.Krajewski Prywatny Gabinet Urologiczny tel.503841444 Elektroresekcja prostaty-TURP" (urolog.wordpress.com), https://urolog.wordpress.com
- Mayo Clinic Staff, "Transurethral resection of the prostate (TURP)" (www.mayoclinic.org), https://www.mayoclinic.org, 2024
- NHS, "Transurethral resection of the prostate (TURP)" (www.nhs.uk), https://www.nhs.uk/
- Stephen W. Leslie, Soumaya Chargui, Gavin Stormont, "Transurethral Resection of the Prostate" (www.ncbi.nlm.nih.gov), https://www.ncbi.nlm.nih.gov, 2023

dlaczego po TURP nie mam erekcji, nie mam wytrysków, jestem nie płodny, mam nietrzymanie moczu, mam zakażenie układu moczowego, w cewce moczowej gronkowca, paciorkowce, i grzybica układu moczowego po 2 letnim leczeniu zakażenia szpitalnego ?