Rzepka to płaska, trójkątna kość położona z przodu stawu kolanowego, między kością udową a piszczelową. Jest największą trzeszczką w ciele i znajduje się pod ścięgnem mięśnia czworogłowego uda, dlatego napięcie mięśnia porusza rzepką. Stabilizują ją więzadło właściwe rzepki oraz struktury torebkowo-ścięgniste i troczki.
Rzepka wraz z kością udową tworzy staw rzepkowo-udowy. Od strony wewnętrznej pokrywa ją najgrubsza warstwa chrząstki stawowej w organizmie, która w części centralnej może mieć do 6 mm. Rzepka przenosi duże obciążenia, zwiększa ramię siły mięśnia czworogłowego (bez niej traci on ok. 30% siły przy zgięciu 45°) oraz chroni przód kolana, stąd określenie knee cap. Jej położenie sprawia jednak, że jest narażona na urazy.
Jednym z głównych schorzeń rzepki jest chondromalacja chrząstki rzepki. Chondromalacja początkowo jest stanem zapalnym, który doprowadza do powolnego rozmiękania chrząstki, a następnie do jej ścierania i scieńczenia. W zaawansowanej fazie dochodzi do zwyrodnienia w stawie rzepkowo-udowym oraz ograniczenia ruchu rzepki, które przenosi się na ograniczenie ruchu całego kolana.
Chondromalacja rzepki – przyczyny i objawy
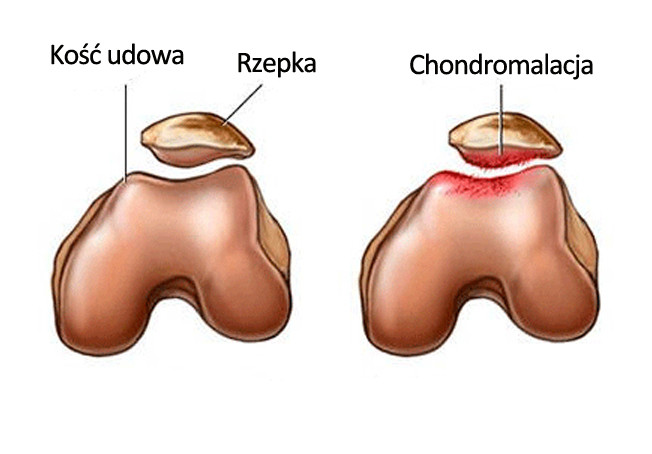
Zdrowa chrząstka stawowa powinna być gładka, lśniąca i elastyczna. Niemal każdy upadek i przeciążenie kolana, osłabienie mięśni uda czy zaburzenie osi stawu kolanowego może doprowadzić do rozwoju chondromalacji rzepki.
Przyczyny chondromalacji rzepki:
- upadki i urazy kolana
- przeciążenia stawu kolanowego
- osłabienie mięśni uda
- zaburzenia osi stawu kolanowego
- przyparcie rzepki do kości udowej (konflikt w stawie rzepkowo-udowym)
- dysbalans siły mięśni otaczających kolano
Objawy chondromalacji rzepki:
- ból z przodu kolana podczas ruchu (np. chodzenie po schodach, kucanie)
- ból kolana w spoczynku
- obrzęk po przeciążeniu (np. po nartach lub bieganiu)
- trzaskanie i chrupanie w kolanie przy zginaniu i prostowaniu
- utrudnienie codziennego funkcjonowania wymagające konsultacji ortopedycznej lub rehabilitacyjnej
Chondromalacja rzepki to dolegliwość utrudniająca normalne funkcjonowanie i warto zgłosić się z nią do ortopedy lub rehabilitanta, którzy podejmą odpowiednie kroki lecznicza.
Leczenie zachowawcze chondromalacji rzepki
Do leczenia zachowawczego zalicza się postępowanie nieoperacyjne obejmujące kilka elementów terapii.
Do leczenia zachowawczego zalicza się:
- farmakoterapia
- modyfikacja aktywności fizycznej
- edukacja pacjenta
- zmniejszenie masy ciała
- indywidualnie dopasowany program rehabilitacji, obniżający tonus zbyt napiętych tkanek oraz wyrównujący dysbalans mięśniowy
Przy dużych dolegliwościach bólowych można pacjentowi zasugerować noszenie ortezy odciążającej rzepkę lub zaaplikować na skórę plastry, tzw. Kinesiology Tape’y, które nalepione w odpowiedni sposób zmienią tor ruchu rzepki lub zmniejszą przyparcie rzepki w stawie rzepkowo-udowym.
Leczenie farmakologiczne oparte jest na zażywaniu suplementów diety zawierających siarczany glukozaminy lub chondroityny, kolagen i kwas hialuronowy, które mogą poprawić odżywienie stawu. Dodatkowym leczeniem jest tzw. wiskosuplementacja, czyli podanie kwasu hialuronowego do stawu rzepkowo-udowego, co zwiększa „poślizg” rzepki względem kości udowej, odżywia oraz nawilża jej chrząstkę.
Komórki macierzyste, osocze bogatopłytkowe i Orthokine®

Najnowszymi metodami leczenia nieinwazyjnego jest podanie w formie zastrzyku wypreparowanych z krwi pacjenta komórek macierzystych, osocza bogatopłytkowego lub białka przeciwzapalnego wykorzystywanego w terapii Orthokine®.
Najczęściej stosowane terapie iniekcyjne:
- komórki macierzyste
- osocze bogatopłytkowe
- białko przeciwzapalne w terapii Orthokine®
Pierwsza z terapii polega na wstrzyknięciu do stawu rzepkowo-udowego skoncentrowanych komórek macierzystych pobranych ze szpiku kostnego, krwi pępowinowej lub obwodowej, które pod wpływem otaczającego je środowiska aktywują procesy zmniejszające stan zapalny i wspomagają regenerację uszkodzonej chrząstki.
Drugą metodą jest podanie osocza bogatopłytkowego w okolice uszkodzonej chrząstki, czyli stężonej ilości płytek krwi zawierających czynniki wzrostu, które przyspieszają proces gojenia tkanki. Wyniki badań przedstawionych przez dr Marcello Napolitano w Blood Transfusion Journal pokazały, że leczenie osoczem bogatopłytkowym zmian degeneracyjnych chrząstki zmniejszyło ból i sztywność oraz poprawiło funkcję stawu i jakość życia pacjentów.
Ostatnią metodą jest Orthokine®, polegająca na podaniu wyselekcjowanego z krwi pacjenta białka przeciwzapalnego, tzw. antagonisty receptora interleukiny-1 (IL-1Ra), który wycofuje proces zapalny nawet do 2 lat. Łukasz Biela, skrzydłowy AZS-u Radex Szczecin, miał leczoną chondromalację rzepki metodą Orthokine® w Klinice Dom Lekarski. Zawodnik po każdym zastrzyku zgłaszał delikatną poprawę, aż po 3 zabiegu zauważył znaczne ustąpienie bólu.
Leczenie operacyjne chondromalacji rzepki
Podstawowym zabiegiem operacyjnym chondromalacji rzepki jest artroskopia kolana. Zabieg polega na wprowadzeniu do stawu przez niewielkie nacięcia dwóch światłowodów zawierających kamerkę oraz mikronarzędzia chirurgiczne.
W trakcie artoskopii lekarz ocenia wnętrze stawu i w zależności od zastanego stopnia i rozległości uszkodzeń chrząstki podejmuje czynności naprawcze. Przy niedużym uszkodzeniu chrząstki operator najczęściej oczyszcza powierzchnię stawową przy pomocy shavera.
Możliwe procedury wykonywane podczas artroskopii:
- oczyszczanie i wyrównanie chrząstki (shaver)
- mikrozłamania
- przeszczepy chrzęstno-kostne
- techniki z użyciem błon kolagenowych
- plastyka okostnej wymagająca artrotomii
Mikrozłamania chrząstki stawowej
Jeśli specjalista zastanie głębsze pęknięcia lub ubytki chrząstki, może wykonać zabieg techniką mikrozłamań. Nawierca wówczas uszkodzone miejsce aż do kości, aby spowodować wypłynięcie ze szpiku komórek tłuszczu i krwi, dzięki czemu ubytek zaczyna się wypełniać komórkami mezenchymalnymi i powstaje tkanka chrząstkopodobna zawierająca kolagen typu II i proteoglikany.
Mikrozłamania wywołują kontrolowany stan zapalny, co może prowadzić do zwiększenia przepływu krwi oraz przyciągnięcia komórek macierzystych i czynników wzrostu do obszaru uszkodzenia. W efekcie może powstać nowa tkanka chrząstna, zastępująca uszkodzoną tkankę.
Autologiczny przeszczep chrzęstno – kostny OATS
Inną techniką stosowaną w rozleglejszych uszkodzeniach chrząstki jest przeszczep chrzęstno-kostny. Metoda ta nazywana jest autogennym przeszczepem chrzęstno – kostnym (Osteochondral Autograft Transplantation Surgery – OATS). Lekarz pobiera przeszczep wielkości ubytku chrząstki i umieszcza go we wcześniej oczyszczonym miejscu uszkodzenia, a następnie wyrównuje powierzchnię chrząstki.
Autologiczna Implantacja Chondrocytów - ACI
W 1995 r. w USA wykonano jedną z pierwszych technik uznawanych za alternatywną metodę do mikrozłamań i OATS. Jest to Autologous Chondrocyte Implantation – ACI. Polega ona na pobraniu od pacjenta niewielkiego fragmentu chrząstki lub komórek chrzęstnych i wysłaniu ich do laboratorium, gdzie przez okres 6-8 tygodni są namnażane aż do uzyskania ilości od 10 do 12 milionów chondrocytów.
W trakcie drugiego zabiegu operator oczyszcza miejsce ubytku i pobiera fragment okostnej z przedniej powierzchni guzowatości piszczeli, którą wszywa jak wieczko nad ubytkiem chrząstki. Następnie pod to „wieczko” wstrzykiwane są wyhodowane chondrocyty.
Technika ta nadal się rozwija. Obecnie są prowadzone badania sponsorowane przez Agencję ds. Żywności i Leków (FDA) testujące dwie metody: Neocart Implant produkowany przez Histogenic oraz Implant De Novo ET z firmy Zimmer.
Błony lub Scaffoldy kolagenowe wypełniające ubytki chrząstki stawowej
Kolejna metoda leczenia uszkodzeń chrząstki stawowej wykorzystuje błonę kolagenową Chondro Gide w technice AMIC (Autologous Matrix-Induced Chondrogenesis) lub scaffoldy syntetyczne, hydrożelowe lub polimerowe. Nośniki te są przestrzennym rusztowaniem, którego budowa przypomina strukturę chrząstki.
Lekarz nawierca miejsce ubytku techniką mikrozłamań aż do szpiku kostnego. Następnie w loży ubytku umieszczana jest błona lub scaffold, na której lokują się komórki macierzyste ze szpiku. Umieszczone mogą być na niej również wyhodowane wcześniej w warunkach in vitro chondrocyty.
Dodatkowo w trakcie zabiegu loża ubytku obszywana jest płatkiem membrany kolagenowej, a nici do tego użyte mogą być pokryte komórkami macierzystymi pacjenta. Zabiegiem tym leczy się uszkodzenia powyżej 2 cm².
Plastyka płatami okostnowymi i komórkami szpiku dużych ubytków chrzęstnych
Płat okostnej pobierany jest zazwyczaj z kości udowej powyżej kolana. Można też użyć przeszczepu od zmarłego dawcy, ale w tym przypadku potrzebna jest zgodność tkankowa. Dopasowany płat wszywany jest w miejsce ubytku, uszczelniany klejem tkankowym i obszywany wchłanialnymi nićmi. Dodatkowo pod przymocowany płat wstrzykiwane są komórki macierzyste uzyskane ze szpiku kostnego lub wyhodowane wcześniej komórki chrzęstne.
W przeszłości metoda ta uznawna była za ostateczną, gdy inne metody okazały się nieskuteczne. Jednak badania przedstawione przez The Journal of Sports Medicine wykazały, że 90% pacjentów leczonych tą metodą wróciło do sportu.
Rehabilitacja po operacji i rekonwalescencja

W zależności od wykonanej techniki operacyjnej odpowiednio dobrany program rehabilitacji kolana jest konieczny do uzyskania jak najlepszych rezultatów. Chrząstka odżywiana jest przez płyn stawowy, który wytwarzany jest w trakcie ruchu stawu, dlatego zabronione jest pełne unieruchomienie kolana.
Po każdym zabiegu wykonanym na chrząstce stawowej rzepki bardzo istotna jest mobilizacja rzepki, praca na szynie do ciągłego ruchu biernego (CPM) oraz częściowe odciążenie kończyny od 6 do 8 tygodni, tak aby zapewnić najlepsze warunki gojenia chrząstki.
Rehabilitacja po operacji rzepki jest kluczowa w procesie powrotu do zdrowia i pełnej sprawności fizycznej, ponieważ pozwala na stopniowe przywracanie funkcji stawu. Dodatkowo odpowiednio prowadzona rehabilitacja pomaga zmniejszyć obrzęk i ból oraz sztywność, które mogą wystąpić po operacji.
Posłuchaj artykułu:
- Artykuł "Chondromalacja rzepki - leczenie" jest dostępny w formie audio z lektorem - posłuchaj teraz (13:18 minuty)
Źródła:
- Steven F. Habusta; Ryan Coffey; Subitchan Ponnarasu; Ahmed Mabrouk; Edward E. Griffin, "Chondromalacia Patella" (www.ncbi.nlm.nih.gov), National Library of Medicine, 2022
- William Morrison, Suzanne Allen, "Chondromalacia" (www.healthline.com), Healthline, 2018
- Dr Pippa Vincent, "Chondromalacia Patellae" (patient.info), patient.info, 2023
- Weitao Zheng, Hanluo Li, Kanghong Hu, Liming Li, Mingjian Bei, "Chondromalacia patellae: current options and emerging cell therapies" (stemcellres.biomedcentral.com), Stem Cell Research & Therapy
- Joe M. Hart, Chris Kuenze, David R. Diduch i inni, "Prospective, Randomized, Double-Blind Evaluation of the Efficacy of a Single-Dose Hyaluronic Acid for the Treatment of Patellofemoral Chondromalacia" (journals.sagepub.com), Sage Journals, 2019
- Robert H. Shmerling, "Chondromalacia patella" (www.health.harvard.edu), Harvard Health Publishing, 2023


Mam już IV stopień chondromalacji rzepki (wynik MRI), w sumie w obu kolanach. Miałam robione artroskopie już 8-9 lat temu, wówczas był to III-IV stopień, częściowo wówczas ból ustąpił. Obecnie bolą mnie nie tylko kolana, ale dzieje się też coś złego z lewą kostką. Puchnie i boli... Jedyna pomoc jaką mi przepisał ortopeda to dwie serie laseroterapii i ultradźwięków. Teraz proponuje ustawić się w kolejce po ortoprotezę. Czy nie ma dla mnie innego sposobu leczenia? Tu jakoś nikt o wymianie kolan nie napisał...
POLECAM plastry rehabilitacyjne/ortopedyczne - mam II stopień chondromalacji i chcą mnie operować ale najpierw chce spróbować innych rzeczy. Ostatnio juz tak mnie bolało kolano ze cieżko było schodzic po schodach, przy zwykłym chodzeniu myslalam tylko o bólu i całe nocę kręciłam się żeby tylko kolano ułożyc tak zwby buło mu \"wygodnie\". Przypomnialam sobie że juz kiedys obklejałam kolan i mi pomogło. Dziś rehabilitant mi znów założył PLASTRY i ten najgorszy ból jak ręką odjął. Mój rehabilitant mówi ze trzeba ze trzy miesiące się obklejąć (plastry sie nosi 3-5 dni, potem kilka dni przerwy i spowrotem) i czasie odżywiać kolano cały czas oraz ćwiczenia, nawet 2x po pół godz dziennie. On sam ma problemy z kolanami i mówi że po operacji wcale nie będzie lepiej i sam jej unika. Nie poddawajcie się, a plastry naprawdę przynoszą ulgę - proponuje poczytać o tym i spróbowac:)
No to chyba jesteś handlowcem w firmie produkujacej te plastry:)))