Mianem laparoskopii określa się zarówno procedurę diagnostyczną, jak i zabieg operacyjny przeprowadzany za pomocą laparoskopu – rodzaju wziernika, wprowadzanego przez niewielkie nacięcie powłok brzusznych oraz wyposażonego w źródło światła i kamerę przekazującą obraz na zewnętrzny monitor.
Badanie laparoskopowe, umożliwiające wizualną ocenę narządów wewnętrznych, szczególną rolę odgrywa w ginekologii, gdzie wykorzystywane jest m.in. w przypadku podejrzenia mięśniaków macicy, guzków, torbieli w jajnikach, endometriozy lub ciąży pozamacicznej.
Wykonanie laparoskopii jest również jednym z kluczowych etapów leczenia niepłodności – w sytuacji wykrycia dysfunkcji budowy lub działania narządu (np. niedrożności jajowodów) możliwe jest natychmiastowe przeprowadzenie zabiegu chirurgii laparoskopowej.
Wskazania do laparoskopii ginekologicznej
Zabieg laparoskopowy jest często stosowany, gdy inne metody diagnostyczne, takie jak USG (ultrasonografia), nie dostarczają wystarczających informacji.
Główne wskazania do przeprowadzenia laparoskopii diagnostycznej w ginekologii:
-
Przewlekły ból miednicy, którego przyczyny nie można ustalić za pomocą standardowych badań diagnostycznych.
-
Laparoskopia jest złotym standardem w diagnostyce endometriozy, umożliwiając nie tylko potwierdzenie obecności zmian endometrialnych poza jamą macicy, ale także ich dokładną lokalizację, rozległość i ewentualne usunięcie.
-
Umożliwia identyfikację potencjalnych przyczyn niepłodności, w tym ocenę drożności jajowodów, zrosty wewnątrzotrzewnowe oraz anomalie strukturalne narządów.
-
Diagnostyka i ewentualne usunięcie zrostów, które mogą być przyczyną bólu lub niepłodności.
-
Ocena lokalizacji, wielkości i liczby mięśniaków, co może mieć wpływ na planowanie dalszego leczenia.
-
Umożliwia dokładną ocenę mas lub guzów wykrytych w jajnikach, macicy lub innych strukturach miednicy, np. w przypadku podejrzenia torbieli jajnika.
-
Wczesna diagnostyka i stadializacja nowotworów ginekologicznych, takich jak rak jajnika, macicy czy szyjki macicy.
-
Diagnostyka wrodzonych anomalii macicy i innych narządów płciowych.
Nowoczesna laparoskopia ginekologiczna pozwala na wykonywanie zabiegów z minimalnym uszkodzeniem tkanek, co znacząco skraca czas rekonwalescencji. W ciągu kilku dni po zabiegu wiele pacjentek wraca do codziennych aktywności.
Przygotowanie do laparoskopii ginekologicznej
Zabieg laparoskopii poprzedza wykonanie wstępnych badań, jak w przypadku „zwyczajnej” operacji. Należą do nich m.in. morfologia krwi, wskaźnik krzepnięcia krwi, stężenie białka w surowicy, EKG i inne. Zapewniany jest także dostęp dożylny i podaje się standardowe płyny dożylne (np. krystaloidy) zgodnie z zaleceniem anestezjologa.
Leki przed zabiegiem
Przed laparoskopią ginekologiczną może być konieczne tymczasowe odstawienie leków rozrzedzających krew, takich jak aspiryna czy ibuprofen, oraz innych leków mogących wpływać na krzepnięcie krwi. Ważne jest, aby skonsultować z lekarzem, które leki można bezpiecznie kontynuować, a które należy przerwać przed zabiegiem.
Zalecenia dotyczące postępowania przedoperacyjnego
Zazwyczaj zaleca się, aby pacjent był na czczo przez około 6–12 godzin przed zabiegiem. Oznacza to brak spożywania pokarmów stałych, płynów, a nawet żucia gumy. Szczegółowe zalecenia dotyczące bycia na czczo ustala anestezjolog.
Niemniej ważne jest również psychiczne przygotowanie pacjentki do zabiegu. Zaleca się omówienie wszelkich wątpliwości z lekarzem, a także zbadanie możliwości wsparcia emocjonalnego przed i po zabiegu.
Laparoskopia diagnostyczna z chromoskopią – przebieg
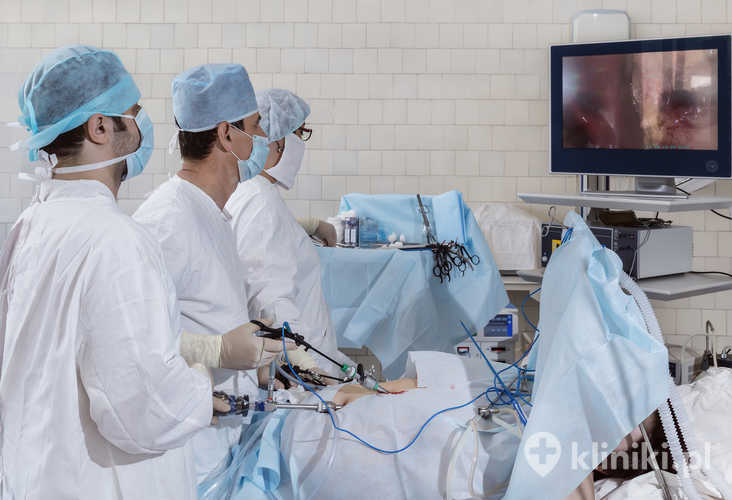
Procedura wykonywana jest w znieczuleniu ogólnym, więc podczas badania nie odczuwa się dolegliwości bólowych. Przez niewielkie, kilkunastomilimetrowe nacięcie powłok jamy brzusznej pod pępkiem wprowadzana jest kaniula, przez którą następnie wprowadza się laparoskop i, w razie potrzeby, inne instrumenty chirurgiczne.
W czasie zabiegów laparoskopowych za pomocą jednego z przyrządów, zwanego trokarem, wprowadza się do wnętrza brzucha, poprzez specjalną igłę, dwutlenek węgla w celu wytworzenia odmy otrzewnowej. Gaz unosi powłoki brzuszne do góry oraz rozpiera jelita, pozwalając na lepsze uwidocznienie narządów, stworzenie większego pola manewru wewnątrz jamy brzusznej, znacznie ułatwiając manipulację narzędziami, oraz umożliwiając lepszą obserwację wykonywanych wewnątrz czynności. Po zakończonym zabiegu nacięcia są zamykane szwami wchłanialnymi lub specjalnymi chirurgicznymi plastrami.
W przypadku diagnostyki niepłodności u kobiet, która w 30–40% przypadków spowodowana jest tzw. czynnikami jajowodowymi, często przeprowadza się laparoskopię diagnostyczną z chromoskopią (częściej określaną jako chromotubacja lub chromopertubacja; bywa też nazywana kolorografią), czyli podaniem do macicy odpowiedniego barwnika i obserwacją jego przepływu przez jajowody poprzez specjalny tor wizyjny umieszczony wewnątrz jamy brzusznej. Jest to obecnie najdokładniejszy sposób oceny wyglądu i funkcji (drożności) jajowodów.
Chromotubacja (chromopertubacja) jajowodów
Na czym technicznie polega chromoskopia jajowodów? Podczas laparoskopii na szyjkę macicy zakłada się szczelną kaniulę lub manipulator maciczny. Następnie do jamy macicy powoli podaje się barwnik (najczęściej błękit metylenowy lub indigokarmin) za pomocą strzykawki lub pompy. Operator obserwuje w kamerze laparoskopu, czy barwnik przechodzi przez ujścia maciczne do światła jajowodów i wypływa do jamy otrzewnej w okolicy strzępek (lejków) jajowodów.
Oobustronny swobodny wypływ świadczy o drożności obu jajowodów; wypływ jednostronny – o drożności jednego jajowodu; brak wypływu i wyczuwalny opór podczas podawania barwnika sugerują niedrożność. Niekiedy chwilowy skurcz proksymalnego odcinka jajowodu może dawać obraz pozornej niedrożności – w takiej sytuacji pomocne bywa odczekanie, zmiana ciśnienia podawania lub ponowna próba.
Na wiarygodność wpływa też szczelność kaniuli (ucieczka barwnika przez pochwę może zafałszować wynik) oraz obecność zrostów ograniczających rozchodzenie się barwnika w jamie otrzewnej. Dlatego wynik zawsze interpretuje się łącznie z obrazem laparoskopowym miednicy mniejszej.
Zalety i ograniczenia laparoskopii ginekologicznej

Podstawową zaletą diagnostyki laparoskopowej jest rozpoznanie schorzeń trudnych do zdiagnozowania przy użyciu innych metod. Nie bez znaczenia jest również możliwość przeprowadzenia ewentualnego zabiegu bez rozległego rozcinania powłok brzusznych (jak w przypadku klasycznej operacji) oraz minimalne blizny pozabiegowe, praktycznie niewidoczne dla osób postronnych, i ograniczony do minimum czas rekonwalescencji.
Zaletą laparoskopii jest również to, że oferuje lepszy wgląd i dostęp do narządów miednicy mniejszej, co umożliwia dokładniejsze badanie narządów płciowych kobiety. Laparoskopia z chromoskopią umożliwia precyzyjne usunięcie zmian patologicznych, takich jak torbiele jajników, mięśniaki czy ogniska endometriozy, przy minimalnym uszkodzeniu zdrowych tkanek. Zmiany te mogą być przyczyną niepłodności kobiecej.
W przypadkach przewlekłego bólu miednicy laparoskopia z oceną drożności pozwala na dokładne zidentyfikowanie i leczenie przyczyn bólu. Umożliwia także ocenę zaawansowania i – w wybranych sytuacjach – leczenie nowotworów ginekologicznych.
Chromoskopia – porównanie metod
Chromoskopia a inne metody oceny drożności jajowodów:
-
W porównaniu z histerosalpingografią (HSG) nie wykorzystuje promieniowania i nie wymaga podania jodowego kontrastu; dzięki znieczuleniu ryzyko fałszywie dodatniej „niedrożności” spowodowanej skurczem proksymalnego odcinka jajowodu jest mniejsze. Dodatkowo umożliwia rozpoznanie i jednoczasowe leczenie zmian pozajamowych (np. zrostów, ognisk endometriozy), których HSG nie wykrywa.
-
W porównaniu z ultrasonograficzną oceną drożności (HyCoSy/HyFoSy) pozwala bezpośrednio obejrzeć jamę otrzewnej i okolice strzępek jajowodu, wykrywając przyczyny mechaniczne poza światłem jajowodu (np. zrosty okołojajowodowe), a także potwierdzić rzeczywisty wypływ barwnika do jamy otrzewnej.
-
Podczas tej samej procedury można od razu wykonać adheziolizę, koagulację ognisk endometriozy czy uwolnienie zrostów okołojajowodowych, co ogranicza liczbę osobnych interwencji.
Ograniczenia chromoskopii w porównaniu z HSG/HyCoSy to przede wszystkim większa inwazyjność, konieczność znieczulenia ogólnego i warunków sali operacyjnej. Badania obrazowe, takie jak HSG czy HyCoSy/HyFoSy, są mniej obciążające i często stanowią pierwszy etap diagnostyki; w przypadku niejednoznacznych wyników lub podejrzenia patologii pozajamowej wskazana bywa laparoskopia z chromoskopią.
Przeciwwskazania i ryzyko laparoskopii

Przeciwwskazania do laparoskopii ginekologicznej można podzielić na bezwzględne i względne. Oznacza to, że w niektórych przypadkach zabieg może być całkowicie niewskazany, podczas gdy w innych sytuacjach ryzyko może być oceniane indywidualnie.
Oto najważniejsze przeciwwskazania:
-
Ciężka niewydolność serca lub poważne zaburzenia rytmu serca, które mogą stanowić zbyt duże ryzyko podczas operacji i anestezji.
-
Zaawansowana przewlekła obturacyjna choroba płuc lub inne poważne choroby płuc.
-
Ciężkie zaburzenia krzepnięcia krwi, które mogą prowadzić do niekontrolowanego krwawienia podczas i po operacji.
-
Ostre zapalenie wyrostka robaczkowego, które może wymagać laparotomii.
-
Zaawansowane stany zapalne lub infekcje.
-
Ciąża – szczególnie w zaawansowanym stadium; chociaż laparoskopia może być bezpiecznie wykonywana w ciąży, wymaga to szczególnej ostrożności i jest zwykle ograniczona do określonych wskazań.
Powikłania i działania niepożądane
Pomimo licznych zalet, laparoskopia diagnostyczna nie jest wolna od ryzyk. Istnieje możliwość wystąpienia powikłań, takich jak infekcje, uszkodzenie narządów wewnętrznych czy reakcje alergiczne na znieczulenie. Rzadko mogą wystąpić reakcje nadwrażliwości na podawane barwniki stosowane podczas chromoskopii. Dlatego ważne jest dokładne przeanalizowanie wszystkich czynników ryzyka przed podjęciem decyzji o zabiegu.
Podczas planowania laparoskopii ważne jest indywidualne podejście do pacjentki i dokładna ocena możliwości uzyskania korzyści diagnostycznych w stosunku do potencjalnego ryzyka. Regularne konsultacje z ginekologiem oraz monitorowanie stanu zdrowia po zabiegu mogą znacząco zmniejszyć ryzyko powikłań.
Posłuchaj artykułu:
- Artykuł "Co to jest laparoskopia diagnostyczna z chromoskopią?" jest dostępny w formie audio z lektorem - posłuchaj teraz (13:25 minuty)
Źródła:
- Necattin Firat, Baris Mantoglu, Emrah Akin, Fatih Altintoprak, Enes Bas, "Why diagnostic laparoscopy?" (ppch.pl), https://ppch.pl/, 2021
- Muzafar Yousuf Parray, Ajaz Ahmad Malik, Yaqoob Hassan, "The role of diagnostic laparoscopy in the era of modern imaging techniques: a study from a single center" (www.ijsurgery.com), https://www.ijsurgery.com/, 2019
- Lior Levy, Jim Tsaltas, "Recent advances in benign gynecological laparoscopic surgery" (www.ncbi.nlm.nih.gov), https://www.ncbi.nlm.nih.gov/, 2021
- William W Hurd, "Gynecologic Laparoscopy" (emedicine.medscape.com), https://emedicine.medscape.com/, 2023

-
4.5/5 (opinie 40)