Implanty zębowe zakładane są w celu uzupełnienia ubytków w uzębieniu pacjenta. Implant zębowy to tak naprawdę sztuczny korzeń zębowy – najczęściej wykonany jest z tytanu i ma wielkość naturalnego korzenia zęba.
Na jego podstawie zakłada się sztuczny ząb, czyli koronę. Koronę zakłada się także w celu zabezpieczenia słabego zęba przed złamaniem, naprawy złamanego zęba, umocowania mostu czy pokrycia zęba po leczeniu kanałowym.
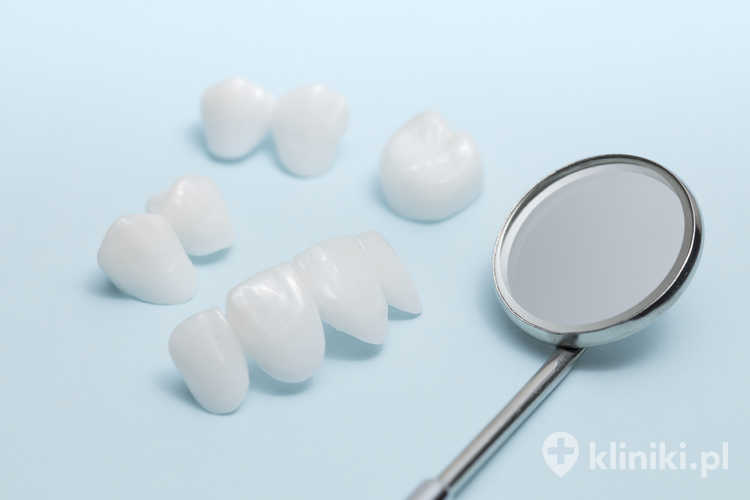
Korona pełnoceramiczna – charakterystyka i materiały
Dostępnych jest wiele rodzajów koron, jednak korony jednolicie ceramiczne to najnowocześniejsze uzupełnienie protetyczne. Cała korona wykonana jest z napalonej warstwowo porcelany, a wewnątrz korony nie ma nośnika metalowego lub złotego.
Dzięki temu można uzyskać bardzo dobre efekty kosmetyczne, gdyż grubość porcelany jest na tyle duża, że światło padające na taką koronę ulega podobnym efektom optycznym jak naturalny ząb. Specjalna warstwa na samym wierzchu nadaje koronie gładkość i połysk.
W tej najbardziej zewnętrznej warstwie wykonuje się też różne przebarwienia, tak by uzyskać efekt naturalnego zęba. Zabieg implantacji oraz nałożenia korony może być wykonywany tylko przez wykwalifikowanego chirurga stomatologicznego, tzw. implantologa.
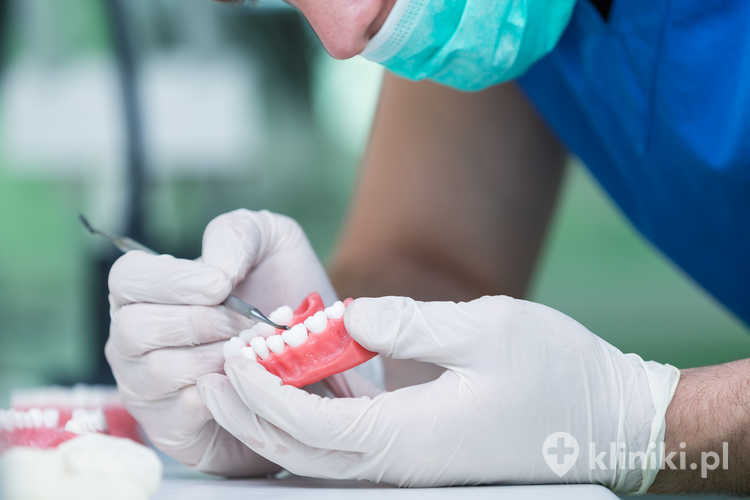 Korzyści stosowania korony pełnoceramicznej na implancie
Korzyści stosowania korony pełnoceramicznej na implancie

- Korony pełnoceramiczne są jednymi z najbardziej estetycznych wypełnień protetycznych, a ich kolor można dobrać tak, by wyglądał jak naturalne zęby.
- Porcelana jest materiałem bardzo stabilnym. Nie tylko wykazuje właściwości estetyczne, ale jest także materiałem niepowodującym reakcji zapalnych, toksycznych czy alergicznych. Jest doskonale tolerowana przez organizm.
- W swojej konstrukcji nie zawierają one nośnika metalowego, co eliminuje możliwość odczynu alergicznego na użyte w stopie pierwiastki.
- Uzyskana barwa korony jest barwą stabilną, która nie ulega przebarwieniu.
- Korony te nie ścierają się, tak jak korony wykonane z tworzyw sztucznych. Ich współczynnik ścieralności jest zbliżony do naturalnej korony zęba.
Dodatkowo, pełnoceramiczne rozwiązania implant-protetyczne pozwalają uniknąć tzw. „ciemnej linii dziąsłowej”, charakterystycznej dla koron z podbudową metalową, zwłaszcza u pacjentów z cienką biotypową tkanką dziąsła. W ten sposób możliwe jest osiągnięcie bardzo naturalnego wyglądu w estetycznej strefie przedniej.
W ostatnich latach obserwujemy rosnące zastosowanie materiałów ceramicznych takich jak cyrkon (zirconia) – dzięki ich wysokiej estetyce, biokompatybilności i odporności na działanie bakterii. Badania przeglądowe z 2024–2025 roku pokazują, że cyrkon może być używany zarówno jako materiał korony, jak i – coraz częściej – samego implantu ceramicznego.
W kontekście koron pełnoceramicznych istotne jest także zastosowanie technologii CAD/CAM – umożliwia to bardzo precyzyjne dopasowanie koron do łącznika implantu, a długoterminowe badania (do 12 lat) wskazują na bardzo dobre wyniki wytrzymałościowe u koron wykonanych tą technologią.
Wskazania i przeciwwskazania
Właściwa kwalifikacja pacjenta decyduje o bezpieczeństwie i trwałości leczenia implantologicznego.
- Brak pojedynczego zęba.
- Braki międzyzębowe o różnej rozległości w żuchwie i szczęce.
- Zastosowanie implantów ma na celu zwiększenie liczby filarów pod przyszły most protetyczny lub pojedyncze korony.
- Brak zawiązka lub zawiązków zębów stałych.
- Bezzębie całkowite szczęki lub żuchwy.
- Nietolerowanie tradycyjnych protez wyjmowanych.
- Ogólny zły stan zdrowia pacjenta.
- Niewyleczone zęby.
- Choroby przyzębia lub błony śluzowej.
- Nieodpowiednia pod względem jakości i ilości kość zębodołowa, która uniemożliwia umieszczenie implantu (możliwe jest odbudowanie kości w takim stopniu, w którym nie będzie problemów z wszczepieniem implantu).
- Zła higiena jamy ustnej.
- Nowotwory.
- AIDS.
- Osteoporoza i inne choroby reumatyczne.
- Nadciśnienie.
- Cukrzyca.
- Choroby psychiczne.
- Alergie.
- Nałogi: alkohol, papierosy, narkotyki.
- Przyjmowanie niektórych leków (np. sterydów).
Warto jednak zauważyć, że postęp w technikach chirurgicznych, regeneracji kości (np. z użyciem materiałów biomimetycznych) i precyzyjnym planowaniu 3D powoduje, iż wiele wcześniejszych „przeciwwskazań” może być w praktyce dziś względnych — po dokładnej diagnostyce i konsultacji specjalistycznej.
Na przykład pacjenci z osteoporozą lub dobrze kontrolowaną cukrzycą mogą być zakwalifikowani do procedury implantacji, jeśli spełnione są warunki prawidłowego gojenia. Dodanie tego aspektu pozwala zwiększyć możliwość leczenia również w grupach wcześniej wykluczonych.
Diagnostyka i przygotowanie do implantacji
Przed zabiegiem wykonywane jest zdjęcie pantomograficzne, na którego podstawie lekarz stwierdza, czy ilość tkanki kostnej w dziąśle jest wystarczająca, aby wprowadzić implant.

Jeśli okaże się, że w wyniku utraty zęba i korzenia doszło do zaniku kości, lekarz może podjąć decyzję o wykonaniu sterowanej regeneracji kości, czyli zabiegu chirurgicznego, który polega na wytworzeniu wymaganej ilości tkanki kostnej pod przyszłe implanty stomatologiczne.
Dzisiaj coraz częściej stosuje się również tomografię stożkową (CBCT) do planowania implantacji – pozwala to na trójwymiarowe zobrazowanie warunków kostnych, położenia struktur anatomicznych (nerwu, zatok) oraz zaplanowanie naniesienia szablonu chirurgicznego lub prowadzenia cyfrowego.
W literaturze podkreśla się, że takie planowanie może skrócić czas chirurgii i zmniejszyć ryzyko powikłań. Zabieg wykonywany jest w znieczuleniu miejscowym lub w pełnej narkozie.
Przebieg zabiegu i etapy leczenia
Zabieg wszczepienia implantów i osadzenia korony składa się z trzech etapów.
Podczas pierwszej wizyty stomatolog wywierca w kości (w wyrostku zębodołowym) otwór, który będzie miejscem wkręcenia implanta. Po wprowadzeniu implantu chirurg upewnia się, że jest on stabilny i zaszywa ranę. Zabieg trwa od 30 minut do 2 godzin, w zależności od stanu uzębienia pacjenta.
Następnie pacjent opuszcza gabinet i następuje proces gojenia się rany i bezpośrednie zrośnięcie się implantu z kością. Podczas procesu osteointegracji tlen zawarty w komórkach tkanki kostnej tworzy na powierzchni implantu warstwę dwutlenku tytanu.
Nowa tkanka kostna odkłada się na powstałej w ten sposób powłoce i stanowi właściwe umocowanie implantu. Dzięki temu procesowi organizm przestaje traktować wszczepiony implant jako ciało obce, lecz jako integralną część dziąsła.
Podczas kolejnej wizyty chirurg odsłania implant i wkręca śrubę gojącą. Lekarz nacina błonę śluzową położoną bezpośrednio nad wszczepem i wkręca w implant tzw. śrubę gojącą, której celem jest przyśpieszenie procesu gojenia się błony śluzowej w bezpośrednim otoczeniu implantu, jak również wymodelowanie kształtu dziąsła pod przyszłą koronę protetyczną.
Następnie pacjent przechodzi trwający około 2 tygodnie okres regeneracji, po którym można wykonać uzupełnienie protetyczne.
Podczas trzeciej wizyty następuje pobranie wycisków i zamocowanie sztucznego zęba. Lekarz pobiera wyciski protetyczne i ustala wraz z pacjentem kolor przyszłej korony. Następnie w laboratorium, na podstawie wycisku, wykonuje się łącznik do mocowania korony i samą koronę.
Podczas ostatniej wizyty lekarz przykręca łącznik do implantu. Po upewnieniu się, że połączenie łącznika z implantem jest stabilne, stomatolog mocuje koronę protetyczną.
W części przypadków możliwe jest zastosowanie tzw. obciążenia natychmiastowego – czyli wykonania korony lub uzupełnienia protetycznego w bardzo krótkim czasie po wszczepieniu implantu. Warunkiem jest odpowiednia stabilizacja pierwotna implantu oraz odpowiednie warunki kostne. Przy odpowiednim planowaniu cyfrowym i dobranym materiale korony pełnoceramicznej, procedura taka staje się coraz częściej wykorzystywana.
Gojenie, zalecenia i kontrole
Czas i przebieg rekonwalescencji zależy od rodzaju zastosowanego implantu i jakości kości, w którą go wprowadzono:
- W żuchwie od 3 tygodni do 3 miesięcy.
- W szczęce od 4 tygodni do 6 miesięcy.
W tym czasie pacjent powinien dbać o prawidłową higienę jamy ustnej. Jest to czas, w którym implant przestaje być tylko zwykłą śrubką. Dochodzi do jego osteointegracji, czyli zrośnięcia się z kością. Implant staje się wtedy integralną częścią ciała.
Nowe badania sugerują, że aktywność pacjenta, jakość kości i regularna kontrola stomatologiczna mają kluczowy wpływ na szybkie i stabilne gojenie – a pacjenci, którzy przestrzegają zaleceń i utrzymują bardzo dobrą higienę, mają niższe ryzyko powikłań.
- Okolice implantacji można schładzać zimnymi okładami.
- Należy unikać jakiegokolwiek wysiłku fizycznego w pierwszych dniach po zabiegu wstawienia implantu. Przez pierwszy miesiąc nie można uprawiać sportów.
- Należy całkowicie powstrzymać się od picia i jedzenia przez pierwszych kilka godzin od zabiegu.
- Przez pierwszy miesiąc należy stosować miękką dietę. Przez pierwszy tydzień należy przyjmować jedynie półpłynne pokarmy. W miarę odbudowy tkanki kostnej można spożywać coraz twardsze pokarmy.
- Należy zachować perfekcyjną higienę jamy ustnej i płukać jamę ustną zalecanymi przez lekarza płynami.
- Należy bardzo uważać na okolice wszczepienia implantu – nie szczotkować ich do czasu zdjęcia szwów, zmienić szczoteczkę na bardzo miękką. Po zdjęciu szwów należy bardzo delikatnie masować miejsce wszczepienia implantu.
- Należy unikać żucia miejscem wszczepienia implantu aż do czasu całkowitego zagojenia się ran i przyjęcia implantu zębowego.
- Należy przyjmować zalecone przez stomatologa leki.
- Papierosy i alkohol powinny być wyeliminowane do 14 dni po zabiegu.
Długoterminowe utrzymanie korony i implantu wymaga regularnych wizyt kontrolnych (co 6–12 miesięcy), profesjonalnej higienizacji oraz monitorowania stanu kości w okolicy implantu. Edukacja pacjenta w zakresie higieny — w tym użycie nici, szczoteczek międzyzębowych, irygatorów — ma duże znaczenie dla trwałości całego leczenia.
Powikłania i bezpieczeństwo
Znajomość możliwych powikłań pomaga w ich szybkim rozpoznaniu i leczeniu.
- Brak integracji kości i implantu (odrzucenie implantu).
- Ruchomość implantu powstała na skutek zbyt dużego obciążenia protezą.
- Obumarcie części kości.
- Uszkodzenia kości, błony śluzowej, naczyń krwionośnych, nerwów.
- Stany zapalne wokół implantu.
Najnowsze dane wskazują, że choć korony ceramiczne (np. z cyrkonii) wykazują bardzo dobre wyniki, to jednak dla implantów ceramicznych jedno- i dwu-członowych nadal istnieje ograniczona liczba badań długoterminowych, co oznacza, że wybór każdego rozwiązania wymaga indywidualnej oceny rolą lekarza i pacjenta.
Posłuchaj artykułu:
- Artykuł "Korona pełnoceramiczna na implancie" jest dostępny w formie audio z lektorem - posłuchaj teraz (13:15 minuty)
Źródła:
- Sidhartha Tomar, Deepesh Saxena, Pragati Rawat, i in., "Evaluating Complications, Success Rate, and Marginal Bone Loss in Cement- Versus Screw-Retained Single Implant-Supported Zirconia Crowns: A Systematic Review and Meta-Analysis", Curēus, 2025
- Shruti S. Potdukhe, Janani M. Iyer, Jyoti B. Nadgere, "Evaluation of marginal bone level, technical and biological complications between screw-retained and cement-retained all-ceramic implant-supported crowns on zirconia abutment: A systematic review and meta-analysis", Journal of Indian Prosthodontic Society, 25-35, 2024
- Chia-Tze Kao, Sze-Han Liu, Chuan-Yi Kao, i in., "Clinical evaluation of 3D-printed zirconia crowns fabricated by selective laser melting (SLM) for posterior teeth restorations: Short-term pilot study", Journal of dental sciences, 715-721, 2023

-
4.7/5 (opinie 3)