Co to jest inseminacja domaciczna?
Zabieg inseminacji domacicznej (Intrauterine Insemination, IUI) stanowi jedną z metod leczenia niepłodności. Polega on na wprowadzeniu do jamy macicy pacjentki nasienia – pobranego wcześniej od jej partnera lub dawcy. Cała procedura trwa zaledwie kilka minut, choć zastosowanie opisywanej metody wymaga odpowiedniego przygotowania.
Co istotne, inseminację domaciczną uznaje się za najprostszą z technik wspomaganego rozrodu. Jej podstawową zaletą jest natomiast możliwość ominięcia za jej pomocą dwóch barier, które negatywnie wpływają na ruch i liczbę plemników: kwaśnego odczynu pochwy oraz śluzu szyjkowego. Zabieg zazwyczaj wykonywany jest bez znieczulenia.
Rodzaje inseminacji:
- inseminacja nasieniem dawcy (AID),
- inseminacja nasieniem partnera (AIH).
Inseminacja jest często pierwszą metodą leczenia niepłodności stosowaną przed bardziej zaawansowanymi technikami, takimi jak in vitro. Jest mniej kosztowna i mniej inwazyjna niż wiele alternatywnych metod.
Różnice między in vitro a inseminacją

Zarówno w przypadku inseminacji domacicznej, jak i in vitro nie dochodzi do stosunku seksualnego pomiędzy partnerami. Przy czym podczas IUI do zapłodnienia dochodzi w warunkach naturalnych, w jamie macicy pacjentki. Metoda pozaustrojowa natomiast polega na połączeniu komórki jajowej z plemnikiem w laboratorium – dopiero później zarodek trafia do jamy macicy kobiety.
Poza tym IUI bywa stosowana najczęściej na początku leczenia niepłodności. Zapłodnienie pozaustrojowe stanowi jedną z ostatecznych metod wykorzystywanych w terapii par bezskutecznie starających się o potomstwo.
Kto powinien rozważyć inseminację domaciczną?
Wskazania do wykonania inseminacji obejmują zarówno czynniki po stronie kobiety, jak i mężczyzny, jednak kluczowe znaczenie ma właściwa kwalifikacja medyczna. Równie istotne jest rozpoznanie sytuacji, w których inseminacja nie przyniesie oczekiwanych efektów lub jest przeciwwskazana – w takich przypadkach konieczne może być rozważenie innych metod leczenia niepłodności.
Najczęstsze wskazania do inseminacji:
Kobiety
- zaburzenia owulacji,
- tzw. wrogość śluzu,
- endometrioza we wczesnym stadium,
- nieprawidłowości w budowie narządu rodnego,
- niepłodność idiopatyczna.
Mężczyźni
- spodziectwo,
- obniżone parametry nasienia,
- zaburzenia ejakulacji,
- zaburzenia seksualne,
- brak upłynnienia nasienia,
- niepłodność idiopatyczna,
- uszkodzenie rdzenia kręgowego.
Kiedy inseminacja nie jest wskazana?
Choć inseminacja domaciczna jest stosunkowo mało inwazyjną metodą leczenia niepłodności, nie zawsze stanowi odpowiednie rozwiązanie. Istnieją sytuacje zdrowotne, które mogą obniżać jej skuteczność lub całkowicie wykluczać możliwość przeprowadzenia zabiegu, dlatego przed kwalifikacją konieczna jest dokładna diagnostyka obojga partnerów.
Przeciwskazania do inseminacji:
- polipy,
- mięśniaki,
- niedrożne jajowody,
- choroba nowotworowa,
- stany zapalne i zakażenia,
- zaburzenia w błonie śluzowej macicy,
- zaawansowany wiek pacjentki (nie zawsze),
- nieprawidłowe wyniki badania nasienia,
- obecność bakterii w nasieniu.
Jak przebiega proces inseminacji?
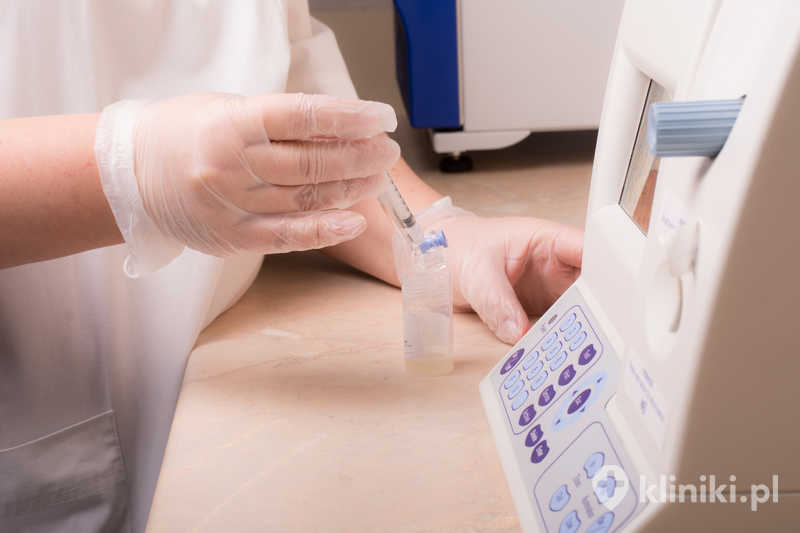
Zarówno inseminacja nasieniem dawcy (AID), jak i inseminacja nasieniem partnera (AIH) jest zabiegiem bezpiecznym i bezbolesnym, a polega na umieszczeniu w jamie macicy pacjentki odpowiednio wyselekcjonowanych i przygotowanych w laboratorium plemników. Do procedury inseminacji powinna zostać wybrana odpowiednia liczba plemników, które podlegają następnie szczegółowej ocenie.
Są one wtedy poddawane procesowi płukania i wirowania w celu wyboru tych, które wykazują największy potencjał zapładniający. Plemniki te są też wówczas aktywowane, co ułatwia bądź w ogóle umożliwia zapłodnienie komórki jajowej.
Jeśli u danej pacjentki nie pojawia się prawidłowa owulacja, przed procedurą inseminacji przeprowadzana jest hormonalna stymulacja, na przykład w postaci zastrzyków podskórnych. Celem takiego działania jest uzyskanie w danym cyklu 1–3 pęcherzyków jajnikowych. Na początkowym etapie leczenia niepłodności kobieta stosuje leki stymulujące jajniki, a następnie indukujące owulację. W przypadku wystąpienia jajeczkowania dochodzi do pobrania nasienia oraz selekcji plemników.
Gotowe do podania nasienie jest aplikowane przy pomocy cienkiego cewnika – katetera. W ten sposób omijana jest bariera śluzu szyjkowego: substancje, które są w nim zawarte, mogą nawet uszkadzać plemniki, oraz bariera w postaci kwaśnego odczynu pochwy, który również może negatywnie wpływać na ruch i liczbę plemników.
Po inseminacji domacicznej pacjentka może rozpocząć przyjmowanie leków zaordynowanych na II fazę cyklu, zgodnie z przygotowaną dla niej kartą stymulacji. Cykl kończy oznaczenie beta-hCG.
Czy inseminacja jest bezpieczna i skuteczna?
Inseminacja domaciczna jest uznawana za bezpieczną i mało inwazyjną metodę leczenia niepłodności, jednak – jak każda procedura medyczna – wiąże się z pewnym, choć niewielkim ryzykiem powikłań. Warto również wiedzieć, że jej skuteczność zależy od wielu czynników, takich jak wiek pacjentki, przyczyna niepłodności czy jakość nasienia.
Możliwe powikłania i ryzyka (rzadkie):
krótkotrwałe skurcze macicy oraz niewielkie plamienie po zabiegu,
zakażenie narządu rodnego po wprowadzeniu katetera – bardzo rzadkie; ryzyko zmniejsza przestrzeganie zasad aseptyki,
ciąża mnoga, zwłaszcza przy stymulacji owulacji (ryzyko zależne od rodzaju i dawki leków oraz liczby pęcherzyków),
zespół hiperstymulacji jajników (OHSS) po lekach gonadotropowych – rzadki, wymaga ścisłego monitorowania,
ciąża pozamaciczna – ryzyko rośnie w przypadku nieprawidłowości jajowodów,
reakcje uczuleniowe na leki stosowane do stymulacji lub, bardzo rzadko, na składniki preparatu nasienia,
torcja jajnika przy znacznie powiększonych jajnikach po stymulacji – wyjątkowo rzadko,
poronienie – zależne głównie od wieku i przyczyny niepłodności, a nie od samej procedury IUI.
Wskaźniki powodzenia różnią się w zależności od przyczyny niepłodności, wieku pacjentki, jakości nasienia i odpowiedzi jajników na stymulację.
W praktyce klinicznej:
- Niepłodność idiopatyczna oraz łagodny czynnik męski – IUI często daje najwyższe odsetki powodzenia w tych grupach.
- Zaburzenia owulacji (np. PCOS) – po skutecznej indukcji owulacji wyniki bywają zbliżone do niepłodności idiopatycznej.
- Endometrioza minimalna/łagodna – skuteczność może być niższa niż w grupie z niepłodnością idiopatyczną; w endometriozie umiarkowanej/ciężkiej zwykle rozważa się inne metody leczenia.
- Zaawansowany wiek kobiety i/lub niska rezerwa jajnikowa – odsetek ciąż na cykl wyraźnie spada.
- Znacznie nieprawidłowe parametry nasienia (bardzo niska całkowita liczba ruchliwych plemników po preparatyce, ciężka teratozoospermia) – skuteczność IUI jest ograniczona; częściej rekomenduje się zapłodnienie pozaustrojowe (zwykle z ICSI).
- Czynnik jajowodowy – przy niedrożności lub znacznym uszkodzeniu jajowodów IUI nie jest skuteczna.
- Inseminacja nasieniem dawcy – efektywność bywa wyższa, gdy pierwotnym problemem jest ciężki czynnik męski.
Zwykle zaleca się 3–4 próby IUI w dobrze dobranych wskazaniach; po tym czasie szansa powodzenia kolejnych cykli maleje.
Ostatnie badania sugerują, że skuteczność IUI może być wyższa u par, które ściśle przestrzegają zaleceń medycznych dotyczących zdrowego stylu życia i diety. Regularne kontrole medyczne i monitorowanie owulacji są kluczowymi elementami w optymalizacji szans na sukces.
Wymagane badania przed zabiegiem

By para została zakwalifikowana do zabiegu inseminacji domacicznej w danej klinice leczenia niepłodności, musi ona wykonać szereg badań. Niezbędna jest wówczas w szczególności weryfikacja drożności jajowodów. W pierwszym etapie realizowane jest badanie AMH i badania hormonalne – dot. kobiety oraz badanie nasienia – dot. mężczyzny. Celem jest wstępne rozpoznanie przyczyny niepłodności.
Następnie realizowany jest test po stosunku – PCT, dzięki któremu można sprawdzić, czy występuje czynnik szyjkowy. Kolejnym etapem jest sprawdzenie drożności jajowodów, test hialuronowy oraz fragmentacja DNA plemnika – by wykluczyć przeciwwskazania do inseminacji.
Badania przed IUI – kobiety:
badanie na HIV,
badanie drożności jajowodów (HSG),
badanie na toksoplazmozę,
badanie na przeciwciała różyczki,
badanie na obecność wirusa HCV,
badanie na obecność wirusa HBsAg,
cytologia (ważna przez 2 lata),
test na VDRL (w kierunku kiły, ważny przez 6 miesięcy),
badanie stopnia czystości pochwy (ważne do 2 miesięcy),
badanie posiewu z szyjki macicy (ważne do 2 miesięcy),
badanie na występowanie chlamydii (ważne przez rok).
Badania przed IUI – mężczyźni:
badanie na obecność wirusa HIV,
badanie na występowanie chlamydii,
badanie na obecność wirusa HCV,
badanie na obecność wirusa HBsAg,
test na VDRL.
Nowoczesne technologie w badaniach przed IUI, takie jak analiza genetyczna plemników, mogą pomóc w bardziej precyzyjnym doborze procedur zwiększających szanse na ciążę.
Przygotowanie do inseminacji krok po kroku
Jeśli u pacjentki występuje prawidłowa owulacja, w przygotowaniu do zabiegu IUI nie uwzględnia się dodatkowej farmakoterapii mającej na celu stymulację jajeczkowania. W przeciwnym razie następuje indywidualne dopasowanie leków, których przyjmowanie ma na celu uzyskanie od 1 do 3 pęcherzyków jajnikowych.
Kiedy pęcherzyki urosną do minimum 18 mm, podawany jest zastrzyk wywołujący owulację w ciągu 34–38 godzin. W dniu zabiegu mężczyzna oddaje nasienie, które po dokładnej ocenie jest następnie umieszczane w jamie macicy kobiety.
Czynniki wpływające na sukces procedury:
- wiek pacjentki,
- stan zdrowia partnerów,
- obecność/częstość owulacji,
- warunki anatomiczne,
- czynniki maciczne i jajowodowe kobiety,
- liczba dojrzałych pęcherzyków uzyskanych podczas stymulacji,
- jakość wykorzystanego nasienia.
Praktyczne zalecenia dotyczące stylu życia przed IUI:
Zaprzestanie palenia i unikanie dymu papierosowego u obojga partnerów.
Ograniczenie alkoholu (u kobiet najlepiej unikać w całym cyklu; u mężczyzn – umiarkowanie).
Kofeina – warto ograniczyć do ok. 1–2 filiżanek kawy dziennie.
Utrzymanie prawidłowej masy ciała; redukcja nadwagi może poprawiać owulację i parametry nasienia.
Regularna aktywność fizyczna o umiarkowanej intensywności; unikaj bardzo intensywnych treningów w okresie okołoowulacyjnym i po zabiegu.
Sen i redukcja stresu (7–9 godzin snu, techniki relaksacyjne, wsparcie psychologiczne).
Kwas foliowy (co najmniej 400 mcg/dobę) i inne składniki prenatalne zgodnie z zaleceniem lekarza.
Unikanie przegrzewania jąder u mężczyzn (sauna, gorące kąpiele, podgrzewane fotele) oraz noszenie przewiewnej bielizny.
Dobór lubrykantu – w razie potrzeby używaj preparatów przyjaznych plemnikom; unikaj środków plemnikobójczych.
Leki i suplementy – skonsultuj przyjmowanie NLPZ w okresie okołoowulacyjnym; mężczyźni nie powinni stosować testosteronu ani sterydów anabolicznych.
Okres wstrzemięźliwości przed oddaniem nasienia zwykle wynosi 2–5 dni (postępuj zgodnie z wytycznymi laboratorium).
Zasady postępowania po inseminacji
Po przeprowadzeniu inseminacji, aż do momentu pojawienia się miesiączki, nie należy brać gorących kąpieli. Odradza się też nadmierną ekspozycję na słońce oraz wzmożoną aktywność fizyczną. Pacjentka oczekująca na rezultat wykonanej inseminacji IUI nie powinna również poddawać się badaniu RTG. Nie istnieją natomiast przeciwwskazania do podejmowania w tym czasie aktywności seksualnej.
Może wystąpić niewielkie plamienie i skurcze jak przy miesiączce — zwykle ustępują samoistnie. Leki przyjmuje się zgodnie z zaleceniami. W razie bólu najczęściej można zastosować paracetamol. W przypadku nasilonych dolegliwości bólowych, gorączki, znacznego krwawienia lub objawów infekcji należy skontaktować się z lekarzem.
Jak sprawdzić, czy inseminacja przyniosła efekt?
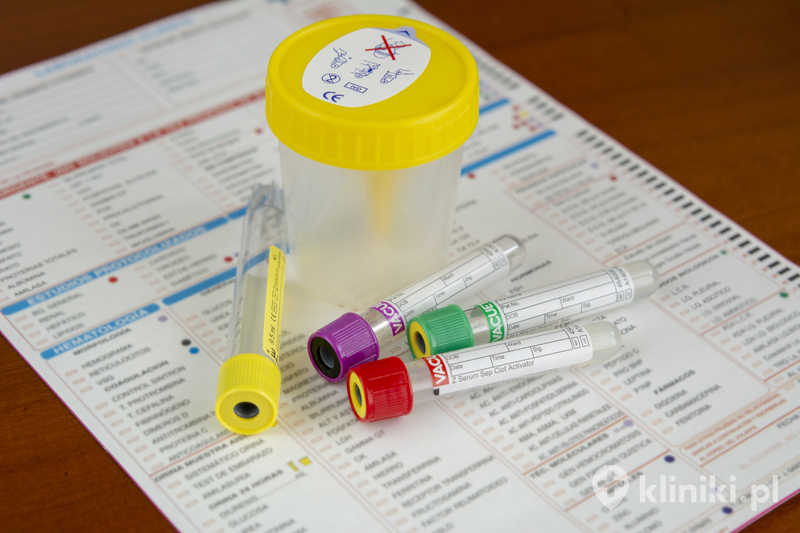
Po upływie około dwóch tygodni od zabiegu inseminacji domacicznej zaleca się wykonanie badania z krwibeta-hCG w celu potwierdzenia bądź wykluczenia ciąży. Jeśli wynik będzie ujemny, pacjentka powinna dalej postępować zgodnie z planem leczenia.
Co dalej w razie niepowodzenia jednej lub kilku IUI?
Omów z lekarzem przebieg cyklu: liczbę i wielkość pęcherzyków, czas podania zastrzyku wywołującego owulację oraz parametry przygotowanego nasienia (np. całkowitą liczbę ruchliwych plemników po preparatyce – TMSC).
Rozważ modyfikację protokołu stymulacji (zmiana leków/dawki) lub zaplanowanie IUI w kolejnym cyklu z innym przygotowaniem.
Uzupełnij diagnostykę, jeśli nie była wykonana: ocena jamy macicy (USG 3D, sonohisterografia lub histeroskopia), badania tarczycy i prolaktyny, badanie nasienia z oceną fragmentacji DNA, testy w kierunku przewlekłego zapalenia endometrium.
Jeśli po 3–4 dobrze przeprowadzonych cyklach IUI nie uzyskano ciąży, zwykle zaleca się przejście do zapłodnienia pozaustrojowego (IVF); przy nieprawidłowych parametrach nasienia – z zastosowaniem ICSI.
Wskazania do wcześniejszego rozważenia IVF/ICSI obejmują m.in.: wiek kobiety powyżej 38 lat z obniżoną rezerwą jajnikową, znaczne nieprawidłowości nasienia, umiarkowaną/ciężką endometriozę, współistniejący czynnik jajowodowy oraz nawracające niepowodzenia po IUI.
Kto może skorzystać z inseminacji w Polsce?
W Polsce z inseminacji domacicznej IUI mogą zgodnie z prawem skorzystać wyłącznie pary heteroseksualne, pozostające w związku małżeńskim lub partnerskim. Warto przy tym podkreślić, że inseminacja nie jest przeznaczona dla pacjentek, u których stwierdzono niedrożność jajowodów. W takiej sytuacji niezbędna może okazać się procedura in vitro.
Koszt zabiegu inseminacji
Koszt inseminacji domacicznej IUI wynosi zazwyczaj od 700 do 1300 zł za jeden zabieg. Zdecydowanie większych nakładów finansowych wymaga procedura zapłodnienia pozaustrojowego. Cena in vitro wynosi najczęściej od kilku do kilkunastu tysięcy złotych.
Warto także rozważyć możliwe dodatkowe koszty związane z leczeniem wstępnym i ewentualnymi powtarzanymi procedurami.
FAQ, czyli najczęstsze pytania o inseminację
Jakie są szanse powodzenia inseminacji domaciczną?
Średnio, skuteczność IUI waha się od 10% do 20% na każdy cykl leczenia dla par, gdzie kobieta jest poniżej 35 roku życia.
Jakie kroki należy podjąć, aby przeprowadzić inseminację domaciczną?
Przygotowanie do inseminacji obejmuje konsultację i ocenę płodności, monitorowanie cyklu owulacyjnego, przygotowanie nasienia, procedurę IUI, wsparcie po inseminacji oraz analizę wyników.
Czym różni się inseminacja domaciczna od in vitro?
Inseminacja polega na wprowadzeniu nasienia do macicy, a zapłodnienie następuje naturalnie, podczas gdy in vitro polega na zapłodnieniu komórki jajowej w laboratorium.
Ile prób inseminacji należy podjąć?
Zwykle zaleca się 3–4 próby IUI, po czym warto rozważyć inne metody leczenia.
Czy zabieg jest bolesny?
Zabieg zazwyczaj jest bezbolesny, choć mogą wystąpić krótkotrwałe skurcze macicy.
Czy inseminacja domaciczna jest refundowana przez NFZ?
Inseminacja nie jest refundowana przez Narodowy Fundusz Zdrowia w Polsce.
Posłuchaj artykułu:
- Artykuł "Inseminacja domaciczna" jest dostępny w formie audio z lektorem - posłuchaj teraz (18:24 minuty)
Źródła:
- Guan H., Tang H., Pan L., "Pregnancy predictors in unexplained infertility after intrauterine insemination", Journal od Gynecology Obstetrics and Human Reproduction” 2021, 50(8), 2021
- Klinika INVICTA, "Inseminacja domaciczna – co to jest, wskazania, rodzaje.", Klinika INVICTA, 2023
- Levine B.A., Grifo J.A., "Intrauterine insemination and male subfertility", The Urologic Clinics of North America, 35(2), 271–276, 2008
- Merviel P., Cabry R., Lourdel E. i in., "[Intrauterine insemination]", La Revue du Practicien, 64(1), 87-91, 2014
- Dz.U. 2015 poz. 1087, "Ustawa z dnia 25 czerwca 2015 r. o leczeniu niepłodności", Dz.U. 2015 poz. 1087
- Radwan M., Wołczyński S., "Niepłodność i rozród wspomagany", PZWL, Warszawa, 2021
- Zolton J. R., Lindheim S. R., "Intrauterine insemination: a review of indications, techniques, and outcomes", Obstetrics and Gynecology Clinics of North America, 47(1), 111–126, 2020


3.7/5 (opinie 7)