Zgodnie z definicją Światowej Organizacji Zdrowia (World Health Organization, WHO) niepłodność to niemożność zajścia w ciążę w okresie 12 miesięcy regularnego współżycia bez stosowania zabezpieczenia. WHO podaje, że problem niepłodności w ciągu życia dotyczy około 1 na 6 dorosłych osób.
Niepłodność – przyczyny, skala problemu i wpływ na parę

Niepłodność jest schorzeniem o złożonej etiologii, które może wynikać zarówno z czynników biologicznych, jak i środowiskowych czy stylu życia.
Wśród mężczyzn dotkniętych niepłodnością 10-15% cierpi na tzw. azoospermię (całkowity brak plemników), schorzenie, które dotyczy ok. 1% ogólnej populacji.
Najczęstsze przyczyny niepłodności:
- zaburzenia owulacji,
- endometrioza,
- choroby jajowodów,
- nieprawidłowości nasienia u mężczyzn.
Najważniejsze fakty i przyczyny niepłodności u par:
- około 10–15% par nie uzyskuje ciąży po roku regularnego współżycia bez zabezpieczenia,
- czynnik męski jest jedyną przyczyną niepłodności w ok. 20% par, a współistnieje w kolejnych 30–40% przypadków,
- przyczyny niepłodności mogą leżeć po stronie kobiety, mężczyzny, obojga partnerów lub pozostawać niewyjaśnione,
- mimo diagnostyki u części par nie udaje się jednoznacznie ustalić przyczyny problemu.
Istotne jest uświadomienie sobie faktu, że przy podjęciu leczenia badaniom i zabiegom poddaje się także partner kobiety. Jest to zgodne z aktualnymi zaleceniami, ponieważ niepłodność dotyczy pary, a nie wyłącznie jednej osoby.
Niepłodność jest nie tylko ogromnym problemem dla pary, przyczyną frustracji, depresji i poczucia, że jest się gorszym (presja społeczna). WHO podkreśla, że niepłodność może istotnie wpływać na dobrostan psychiczny, relacje społeczne i sytuację ekonomiczną pacjentów.
Coraz więcej badań wskazuje również na znaczenie stylu życia:
- otyłość,
- palenie tytoniu,
- stres,
- ekspozycja na zanieczyszczenia środowiskowe.
Diagnostyka niepłodności i przygotowanie do leczenia
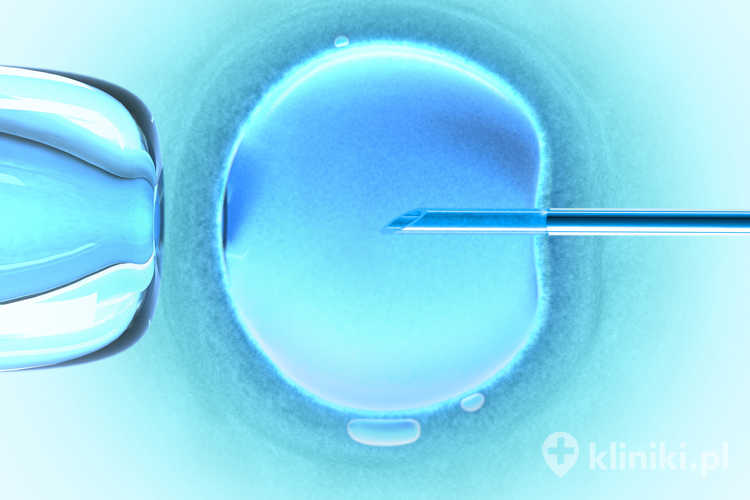
Proces leczenia niepłodności rozpoczyna się od szczegółowej diagnostyki obojga partnerów.
W wielu przypadkach istotne jest również wdrożenie zmian stylu życia, takich jak redukcja masy ciała, poprawa diety czy ograniczenie używek, co może zwiększyć skuteczność leczenia.
Obejmuje ona m.in.:
- badania hormonalne,
- ocenę owulacji,
- badania obrazowe narządów rodnych,
- analizę nasienia.
Indywidualne podejście do pacjentów oraz właściwy dobór metody leczenia zgodnie z aktualnymi wytycznymi to kluczowe elementy skutecznej terapii.
Leczenie niepłodności – IUI, in vitro i ICSI
W leczeniu niepłodności stosuje się tzw. techniki wspomaganego rozrodu ART (Assisted Reproductive Techniques) / MAR (medically assisted reproduction) takie jak zapłodnienie pozaustrojowe, powszechnie znane jako in vitro (IVF-ET, in vitro fertilization with embryo transfer) z transferem zarodka.
U części pacjentek przed właściwą stymulacją stosuje się hormonalne przygotowanie cyklu, ale nie jest to element obowiązkowy u każdej osoby leczonej. Terapia pozwala na uzyskanie większej ilości dojrzewających pęcherzyków jajnikowych – tym samym zwiększa szansę na zajście w ciążę.
Metody wspomaganego rozrodu
Do technik ART zalicza się również:
- inseminacja domaciczna (IUI AID lub AIH),
- stymulacja jajeczkowania, inaczej stymulacja hormonalna owulacji,
- chirurgiczne leczenie niepłodności.

Bardziej inwazyjne, choć zwykle krótkotrwałe i wykonywane ambulatoryjnie dla kobiety, jest zastosowanie inseminacji domacicznej (IUI, intrauterine insemination), jedna z najczęściej stosowanych metod. Polega na iniekcji wypreparowanego nasienia bezpośrednio do jamy macicy podczas naturalnej lub stymulowanej hormonalnie owulacji. Przy inseminacji wykorzystuje się nasienie partnera (AIH) lub dawcy (AID).
Z kolei przy in vitro pacjentka przechodzi przez kilka głównych etapów leczenia, obejmujących zwykle:
- stymulację hormonalną jajników,
- punkcję jajników, czyli pobranie komórek jajowych (gamet żeńskich),
- zapłodnienie komórek jajowych w laboratorium,
- podanie zarodków do jamy macicy, określane jako transfer zarodków.
IVF bywa stosowane po nieskuteczności innych metod, ale w części wskazań jest od razu jedną z podstawowych metod leczenia. Ciąże uzyskane po IVF wymagają standardowej opieki położniczej, choć część badań wskazuje na nieco wyższe ryzyko wybranych powikłań położniczych i perinatalnych; jednocześnie większość takich ciąż przebiega bez poważnych komplikacji.
Kolejną metodą jest tzw. Assisted hatching, technika polegająca na zwiększeniu szans na zagnieżdżenie się blastocysty, czyli zapłodnionej komórki jajowej, w jamie macicy. W tym celu przerywa się wcześniej (przed podaniem do macicy) ciągłość osłonki blastocysty.
Innym sposobem ułatwiającym zagnieżdżenie się zarodka jest celowe uszkodzenie endometrium, błony śluzowej macicy. Zabieg określa się jako kontrolowany uraz endometrium (endometrial scratching). Obecnie nie zaleca się jednak jego rutynowego stosowania u wszystkich pacjentek, ponieważ wyniki badań są niejednoznaczne.
Leczenie obejmuje również partnera kobiety. Jedną z głównych przyczyn niepłodności męskiej jest niska liczba plemników bądź ich mała ruchliwość. W takich przypadkach stosuje się zapłodnienie wspomagane mikrochirurgicznie, najczęściej jest to docytoplazmatyczna iniekcja plemników (ICSI, intracytoplasmic sperm injection).
W czasie zabiegu wprowadza się pojedynczy plemnik bezpośrednio do komórki jajowej, ułatwiając mu przejście przez błonę komórkową. ICSI stosuje się przede wszystkim przy ciężkim czynniku męskim, bardzo niskiej liczbie plemników, ich słabej ruchliwości, nieprawidłowej budowie lub po wcześniejszych niepowodzeniach zapłodnienia w klasycznym IVF. Kolejne etapy nie różnią się od procedury zapłodnienia pozaustrojowego z transferem zarodka (IVF-ET).
W ostatnich latach rozwijają się także nowe technologie wspierające leczenie niepłodności, takie jak zaawansowane metody selekcji zarodków czy diagnostyka preimplantacyjna (PGT), które mogą zwiększać skuteczność terapii u wybranych grup pacjentów.
Program in vitro w Polsce – finansowanie i dostępność

W Polsce od 1 czerwca 2024 r. działa rządowy program wsparcia in vitro na lata 2024–2028. Program finansuje całą procedurę medycznie wspomaganej prokreacji, w tym kwalifikację, wymagane badania oraz wszystkie niezbędne etapy leczenia. Obejmuje do 6 zindywidualizowanych procedur wspomaganego rozrodu w różnych wariantach.
Z programu mogą korzystać pary pozostające w małżeństwie lub we wspólnym pożyciu, spełniające kryteria medyczne i formalne określone przez Ministerstwo Zdrowia. Starające się o dziecko osoby mogą korzystać z pomocy wielu ośrodków medycznie wspomaganej prokreacji realizujących program.
Program ten stanowi istotny krok w kierunku zwiększenia dostępności leczenia niepłodności w Polsce i wyrównania szans pacjentów, którzy wcześniej nie mogli sobie pozwolić na kosztowne procedury wspomaganego rozrodu.
Posłuchaj artykułu:
- Artykuł "Leczenie niepłodności w Polsce" jest dostępny w formie audio z lektorem - posłuchaj teraz (09:44 minuty)
Źródła:
- Ministerstwo Zdrowia, "Leczenie niepłodności obejmujące procedury medycznie wspomaganej prokreacji, w tym zapłodnienie pozaustrojowe prowadzone w ośrodku medycznie wspomaganej prokreacji, na lata 2024–2028", Portal Gov.pl / Ministerstwo Zdrowia, 2024
- World Health Organization, "Infertility", WHO Fact Sheet, 2025
- Robert E. Brannigan, Linnea Hermanson, Janice Kaczmarek, i in., "Updates to Male Infertility: AUA/ASRM Guideline (2024)", The Journal of urology, 789-799, 2024


W społeczeństwie pary o obniżonej płodności często mogą wybrać inną drogę postępowania. Tą drogą będzie współpraca ze specjalistami, mająca na celu przywrócenie mężczyźnie i kobiecie zdrowia rozrodczego. Niejednokrotnie wstępny wywiad lekarski już wskazuje na konkretne przyczyny osłabienia zdrowia i płodności danej pary. Warto więc zapobiegać i leczyć przyczyny chorób, a nie dopiero skutki. Wybór drugiej opcji, czyli mechaniczna czy hormonalna korekta wad organizmu, jak dotąd wiąże się z niebezpieczeństwem przeniesienia obciążeń genetycznych na przyszłe pokolenie i rozszerzenia zaburzeń zdrowia prokreacyjnego na całą populację.
jak mozna porownywac ceny do zachodnich kiedy przecietny pan x w polsce zarabia 4 razy mniej od niemca. ja porownalem do znajomego co pracuje w serwisie samochodowym i dla niego ceny wynosza tak jak dla mnie w polsce. a na zachodzie jest 100 razy lepsza kultura do pacjenta
W jednej z wrocławskich klinik mojej przyjaciółce udało się zajść za pierwszą inseminacją. Ma teraz 3letniego syna. Mówi, że lekarze byli okej i zajęto się nią profesjonalnie.