W okolicach miejscowości Old Lyme, w stanie Connecticut w USA lekarze nie umieli dociec dlaczego znaczny procent mieszkańców latami cierpiał na dolegliwości stawowe, ustawiczne zmęczenie i szereg innych dolegliwości, których nie dawało się racjonalnie wytłumaczyć. Jako oddzielna jednostka chorobowa o nieznanej przyczynie została opisana dopiero w 1977 roku przez lekarza... reumatologa. Upłynęło prawie 5 lat nim w 1982 zidentyfikowano tandem odpowiedzialny za chorobę prześladującą mieszkańców Lyme: drobnoustrój - wydłużoną i skręconą bakterię zwaną krętkiem i jej środek lokomocji - tzw. wektor, drobnego pajęczaka, żyjącego na liściach i w trawie - kleszcza (głównie rodzaju Ixodes). Izolacji krętka z kleszcza dokonał naturalizowany Amerykanin Willy Burgdorfer. Świat medyczny uczcił odkrycie zagadkowej przyczyny choroby z Lyme, nadając nowo odkrytemu patogenowi nazwę Borrelia burgdorferi. Dziś znanych jest kilka innych gatunków rodzaju Borrelia odpowiedzialnych za boreliozę.
Przyczyny i transmisja boreliozy
Obaj odkryci przez Burdgorfera sprawcy choroby z Lyme zasłużenie budzą fatalne skojarzenia. Na Borrelia burgdorferi, czyli spiralną bakterię gram-ujemną, spada ponure odium jej kuzyna - krętka bladego (Treponema pallidum), wywołującego kiłę, tak skutecznie komplikującego przez wieki problemy dynastyczne wielu rodów panujących w Europie. Kleszcze budziły odruchowy strach nawet wtedy, gdy nie był znany ich udział w przenoszeniu szeregu chorób, zwanych dzisiaj chorobami odkleszczowymi.
Prawdziwe „ludzkie” kleszcze, mimo że małe, a właściwie dlatego, że małe i niezauważalne, są równie niebezpieczne. Działają jak strzykawki: ssąc i tłocząc. Ubytek krwi, którą się żywią, nie jest dla ofiary niebezpieczny. Prawdziwe zagrożenie stanowią drobnoustroje, które z wydzieliną kleszcza wędrują „odwrotną pocztą” do żywiciela, razem z substancjami hamującymi krzepnięcie krwi i znieczulającymi. Nim mały na początku posiłku kleszcz stanie się zauważalny, a jego obecność zamanifestuje w miejscu wkłucia jako swędzące lub piekące zaczerwienie (ok. 2 dni), ofiara może otrzymać ładunek różnorodnych drobnoustrojów wystarczający by spowodować kilka różnych chorób.
W przypadku, gdy człowiek jest zakażony przez kleszcza krętkiem i innymi drobnoustrojami, może zapaść na boreliozę i jej odkleszczową koinfekcję. Choroba z Lyme jest często rozumiana szerzej jako borelioza przebiegająca z koinfekcjami: odkleszczowymi lub przeniesionymi inną drogą. Rozpoznanie chorób współistniejących jest klinicznie bardzo trudne.
Objawy boreliozy i jej przebieg
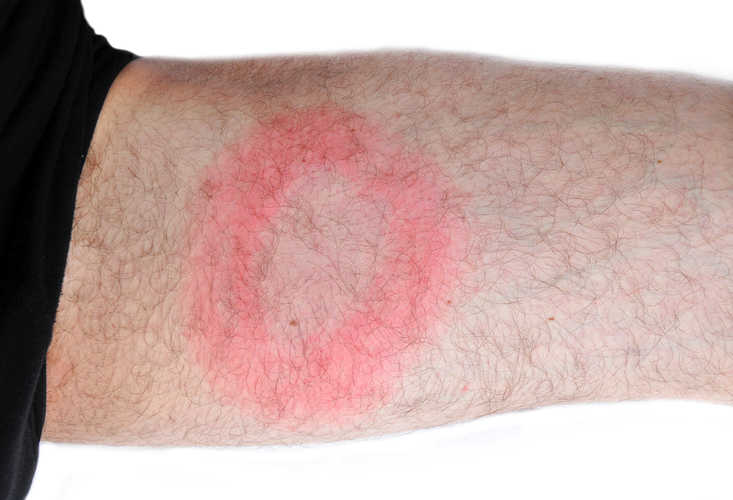
Borelioza jest chorobą atakującą różne narządy (wielonarządową), której objawy kliniczne wiążą się możliwością zajęcia skóry, stawów, układu nerwowego i serca. Choroba przebiega w sposób fazowy i nawrotowy, nieleczona stanowi ciąg zmian i objawów następujących w pewnej kolejności i mogących się powtarzać.
Wyróżniono trzy postacie boreliozy:
- wczesną zlokalizowaną – objawy skórne, w tym rumień wędrujący;
- wczesną rozsianą – objawy skórne, neurologiczne, reumatologiczne i rzadziej kardiologiczne;
- późną – zanikowe zmiany skóry oraz przetrwałe objawy neurologiczne i reumatologiczne.
Tzw. zespół poboreliozowy (post-Lyme syndrome) charakteryzuje się przewlekłym zmęczeniem, bólem mięśni i stawów oraz problemami poznawczymi utrzymującymi się przez miesiące, a nawet lata po zakończeniu leczenia. Obecnie toczy się wiele badań mających na celu określenie mechanizmów tego zjawiska oraz możliwości skutecznego postępowania terapeutycznego.
U części osób zakażonych borelioza może przebiegać bezobjawowo, co oznacza brak widocznych objawów mimo obecności przeciwciał świadczących o kontakcie z krętkiem. Tacy pacjenci często dowiadują się o przebytym zakażeniu przypadkowo, np. podczas badań serologicznych wykonywanych z innych wskazań.
Borelioza bywa trudna do odróżnienia od innych chorób o podobnym obrazie klinicznym. W diagnostyce różnicowej należy brać pod uwagę m.in.:
- fibromialgię;
- reumatoidalne zapalenie stawów (RZS);
- stwardnienie rozsiane (SM);
- zespół przewlekłego zmęczenia;
- toczeń rumieniowaty układowy (SLE).
W takich przypadkach konieczne jest dokładne zebranie wywiadu, ocena wyników badań laboratoryjnych oraz niekiedy wielospecjalistyczna konsultacja.
Rozpoznanie i testy na boreliozę
Zgodnie z obowiązującymi zaleceniami dotyczącymi rozpoznania i leczenia boreliozy, decyzjom klinicznym towarzyszyć muszą badania laboratoryjne. Jedynym wyjątkiem rozpoznania bez badań laboratoryjnych są typowe przypadki boreliozy z wytworzeniem rumienia wędrującego. Warto wspomnieć, że pojawienie się rumienia przed upływem 2 dni od ukąszenia przez kleszcza oraz średnica rumienia mniejsza niż 5 cm, świadczą przeciw rozpoznaniu choroby z Lyme.
Diagnostyka serologiczna boreliozy
Badania serologiczne polegają na identyfikacji w krwi badanego przeciwciał powstałych w wyniku odpowiedzi układu odpornościowego na kontakt z drobnoustrojem. Ich obecność może świadczyć o aktualnym lub przebytym zakażeniu, jednak interpretacja wyników wymaga doświadczenia klinicznego.
Diagnostyka boreliozy metodą ELISA i immunoblotu
Diagnostykę serologiczną boreliozy rozpoczyna się od testu ELISA w kierunku IgM i IgG. W przypadku wyników dodatnich lub wątpliwych, niezbędna jest ich weryfikacja za pomocą testu immunoblot. To podejście dwustopniowe jest zgodne z aktualnymi wytycznymi Polskiego Towarzystwa Epidemiologów i Lekarzy Chorób Zakaźnych oraz ECDC.
Możliwe przyczyny fałszywie dodatnich wyników:
- inne zakażenia,
- choroby autoimmunologiczne,
- niedobory odporności.
Dlatego tak ważna jest ścisła korelacja wyników badań z obrazem klinicznym pacjenta.
Pozostałe metody diagnostyczne
W przypadkach wątpliwych lub nietypowych stosuje się diagnostykę PCR, która pozwala na wykrycie materiału genetycznego krętka. Dodatkowo można badać krążące kompleksy immunologiczne (KKI), co bywa pomocne w przypadkach ujemnych wyników serologicznych przy wysokim podejrzeniu klinicznym boreliozy.
Profilaktyka boreliozy i szczepionki
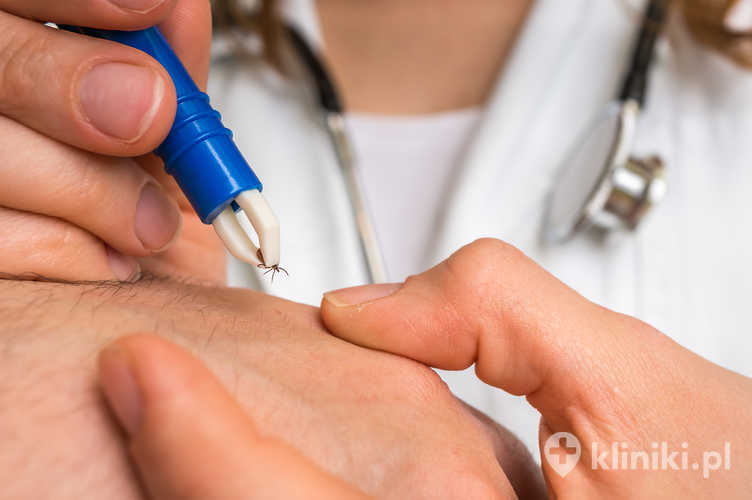
Najlepszym sposobem zapobiegania boreliozie jest unikanie ukąszeń kleszczy. Należy stosować repelenty, nosić odzież ochronną podczas spacerów po lesie i regularnie sprawdzać skórę po powrocie z terenów zielonych. Kleszcze najlepiej usuwać pęsetą, chwytając je jak najbliżej skóry i wyciągając ruchem pionowym.
W Polsce rejestruje się rocznie od kilkunastu do kilkudziesięciu tysięcy przypadków boreliozy, przy czym najwięcej zakażeń notuje się w miesiącach letnich i w regionach północno-wschodnich i południowych, szczególnie w województwach: podlaskim, warmińsko-mazurskim i małopolskim.
Trwają również prace nad szczepionką przeciw boreliozie. Najbardziej zaawansowany projekt, VLA15, opracowany przez firmy Valneva i Pfizer, znajduje się obecnie w fazie badań klinicznych III fazy. Jeśli badania zakończą się sukcesem, szczepionka może być dostępna w Unii Europejskiej w nadchodzących latach.
Posłuchaj artykułu:
- Artykuł "Borelioza - jak wykryć i rozpoznać chorobę" jest dostępny w formie audio z lektorem - posłuchaj teraz (09:14 minuty)
Źródła:
- M. Zwerink, T.P. Zomer, B. van Kooten, i in., "Predictive value of Borrelia burgdorferi IgG antibody levels in patients referred to a tertiary Lyme centre", Ticks and Tick-borne Diseases, Volume 9, 594-597, 2018
- Karine Ryffel, Olivier Péter, Luc Binet, i in., "Interpretation of immunoblots for Lyme borreliosis using a semiquantitative approach", Clinical Microbiology and Infection, Volume 4, 205-212, 1998
- Polskie Towarzystwo Epidemiologów i Lekarzy Chorób Zakaźnych, "Diagnostyka i leczenie boreliozy z Lyme – zalecenia PTEiLChZ 2023. Część 2: Diagnostyka", Medycyna Praktyczna, 2023


Mialam juz wiele razy kleszcze na sobie;z pewnoscia ze 70 razy ktore usunelam. Ale bylam zarazona 3 razy Borelioza i wtedy ani razu nie widzialam kleszcza ktory mi ta bakterie"wstrzyknal". Naturalnie za kazdym razem lekarz przepisywal mi antybiotyk.Za pierwszym razem bylo najgorzej bo lydka zaczela mi puchnac a po dwoch dniach bol byl tak mocny ze utykalam na noge.Dobrze ze wzielam tak szybko antybiotyk bo jeszcze jeden dzien i wyladowala bym w szpitalu.Pozdrawiam