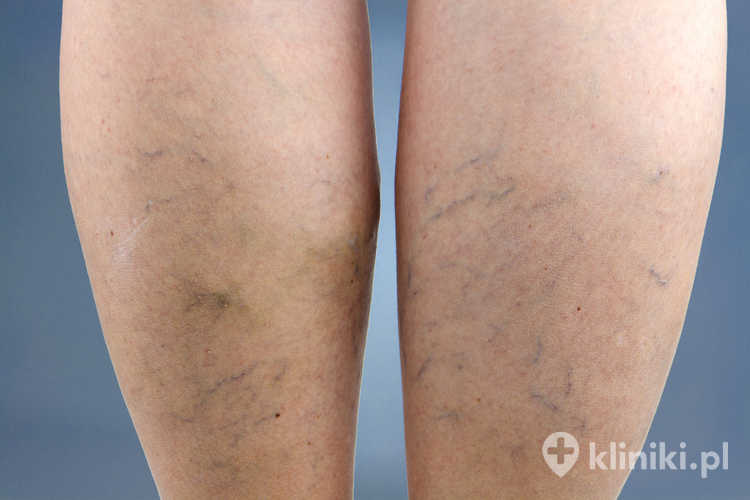
Żylaki kończyn dolnych dotyczą niemal 50% populacji i trzy razy częściej występują u kobiet. Powstają w następstwie niewydolności zastawek żylnych, co prowadzi do odwróconego przepływu krwi we wspomnianych naczyniach oraz ich stopniowe poszerzenie. Do ich rozwoju predysponują między innymi nadwaga, otyłość, mała aktywność fizyczna oraz przebyte ciąże.
Najczęstsze objawy i leczenie żylaków kończyn dolnych
Najczęstsze objawy żylaków kończyn dolnych:
- mrowienie i drętwienie nóg,
- uczucie ciężkości kończyn,
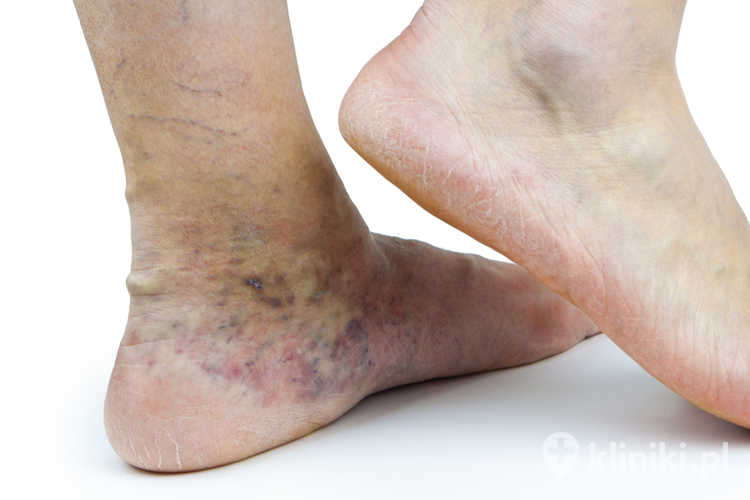
- świąd skóry i przebarwienia wokół kostek,
- skurcze mięśni łydek,
- dolegliwości nasilające się po długim staniu lub siedzeniu.
Pacjenci, zgłaszający się do lekarza z tym problemem, często skarżą się również na mrowienie, drętwienie i uczucie ciężkich nóg, świąd skóry, przebarwienia w okolicy kostek oraz skurcze mięśni łydek, pojawiające się zwykle po długotrwałym przyjmowaniu pozycji siedzącej lub stojącej.
Żylaki kończyn dolnych można skutecznie leczyć przy zastosowaniu wielu technik zabiegowych, wśród których na uwagę zasługuje miniflebektomia. Przed przeprowadzeniem zabiegu warto wykonać USG Doppler naczyń żylnych, aby w odpowiedni sposób zaplanować leczenie i zredukować do minimum ryzyko rozwoju powikłań oraz nawrotu żylaków.
Miniflebektomia – na czym polega
Miniflebektomia, określana również jako szydełkowanie żył, to nowoczesna, małoinwazyjna procedura terapeutyczna, która polega na usunięciu zmienionych chorobowo naczyń przy pomocy specjalnych szydeł chirurgicznych. Ze względu na możliwość stosowania tej metody w warunkach ambulatoryjnych, stała się ona alternatywnym zabiegiem dla innych technik, przede wszystkim laserowej oraz klasycznej operacji żylaków.
Miniflebektomia przeprowadzana jest w znieczuleniu miejscowym i trwa 20–40 minut. Nad zmienionymi chorobowo naczyniami żylnymi wykonuje się niewielkie (2–3 mm) nacięcia, wykorzystując w tym celu igłę lub nóż chirurgiczny.
Następny etap polega na usunięciu żylaków, przy pomocy szydełka chirurgicznego lub tzw. haczyka, po wcześniejszym odsunięciu otaczających tkanek. Mikronacięcia zazwyczaj nie wymagają szwów, wystarczające jest bowiem ich zamknięcie pojedynczym plastrem steri-strip.
Po zakończonej procedurze na kończynę zakładana jest wcześniej dopasowana opaska uciskowa, którą należy nosić przez okres 2–4 tygodni. W okresie pozabiegowym mogą pojawić się niewielkie krwiaki, które samoistnie wchłaniają się w ciągu kilkunastu dni, a sporadycznie występujące dolegliwości bólowe ulegają redukcji pod wpływem środków przeciwbólowych.
W praktyce klinicznej coraz częściej łączy się miniflebektomię z metodami ablacyjnymi (EVLA lub RFA) oraz ze skleroterapią pianą, co pozwala jednocześnie wyeliminować niewydolne odcinki żył powierzchownych i drobniejsze gałęzie, optymalizując trwałość efektu.
Standardem jest przedzabiegowe mapowanie żył w badaniu USG dopplerowskim oraz oznaczenie przebiegu naczyń na skórze markerem. Zaleca się nie odstawiać samodzielnie leków przewlekle stosowanych (w tym przeciwkrzepliwych) bez decyzji lekarza, przynieść pończochę uciskową dobraną do rozmiaru kończyny oraz zaplanować krótki odpoczynek w dniu procedury.
Efekty i korzyści miniflebektomii
Niewątpliwą zaletą miniflebektomii jest małoinwazyjność oraz możliwość znieczulenia miejscowego.
- małoinwazyjność
- możliwość stosowania znieczulenia miejscowego
Główne zalety zabiegu:
- brak konieczności pobytu w szpitalu,
- szybki powrót do codziennych czynności,
- doskonały efekt kosmetyczny,
- bezpieczeństwo także u osób starszych,
- możliwość połączenia z innymi metodami leczenia,
- redukcja ryzyka zapalenia i owrzodzeń.
Zabieg zapewnia pacjentowi duży komfort leczenia, ponieważ pozwala uniknąć pobytu w szpitalu i umożliwia niemal natychmiastowy powrót do codziennej aktywności.
Ponadto użycie narzędzi mikrochirurgicznych nie pozostawia blizn, co gwarantuje doskonały efekt kosmetyczny w porównaniu z innymi metodami. Szydełkowanie żył jest bezpieczne również dla osób starszych, u których często współistnieją choroby przewlekłe.

Metoda ta może być także stosowana w połączeniu z innymi technikami, takimi jak skleroterapia czy laseroterapia, co dodatkowo zwiększa skuteczność leczenia przewlekłej niewydolności żylnej. Usunięcie niewydolnych naczyń kieruje przepływ krwi do prawidłowych żył, poprawiając krążenie w kończynie.
Leczenie operacyjne zmniejsza ryzyko zapalenia żył podudzia, ogranicza ból i redukuje zagrożenie owrzodzeniami goleni, zwłaszcza u osób starszych z gorszym ukrwieniem i chorobami współistniejącymi.
Po zabiegu często obserwuje się ustąpienie obrzęków i uczucia ciężkości, świądu i dyskomfortu nóg. Skóra staje się gładsza, a ryzyko powstawania nowych przebarwień czy owrzodzeń ulega zmniejszeniu.
Rekonwalescencja i zalecenia po zabiegu
Rekonwalescencja po miniflebektomii jest krótka – zazwyczaj po 3–4 dniach pacjent może wrócić do codziennych czynności. Wskazane jest wczesne wstawanie z łóżka i regularne poruszanie nogami.
Podstawowe zalecenia po zabiegu:
- unikać długotrwałego stania i siedzenia,
- regularnie napinać mięśnie łydek,
- stosować wyroby uciskowe zgodnie z zaleceniami lekarza,
- unikać dźwigania ciężarów,
- spacerować od pierwszej doby po zabiegu,
- zgłaszać się na wizyty kontrolne i badania USG Doppler.
Należy unikać długotrwałego stania, a jeśli jest ono konieczne, warto napinać mięśnie łydek i poruszać stopami, by pobudzać tzw. pompę mięśniową. Podczas snu zaleca się lekko unosić nogi oraz stosować wyroby uciskowe zalecone przez lekarza.
Odpowiednia aktywność fizyczna po zabiegu jest ważna dla utrzymania efektów zabiegu. Zalecane są ćwiczenia w wodzie, marszobieg, jazda na rowerze i ćwiczenia ogólnorozwojowe. Należy unikać dźwigania ciężarów i intensywnych treningów siłowych, które zwiększają ciśnienie w jamie brzusznej i utrudniają odpływ krwi z kończyn dolnych.
Warto również rozważyć zabiegi rehabilitacyjne i ćwiczenia usprawniające mięśnie łydek, które poprawiają powrót żylny i zapobiegają tworzeniu się nowych zmian naczyniowych.
Po miniflebektomii zaleca się wizyty kontrolne z USG dopplerowskim w ustalonych odstępach czasu. Kompresjoterapia jest kontynuowana zgodnie z zaleceniami (zwykle od 1 do kilku tygodni), a krótkie spacery od pierwszej doby wspierają prawidłowe gojenie i redukcję obrzęku.
Bezpieczeństwo zabiegu i możliwe powikłania
Podczas klasycznego strippingu żyły odpiszczelowej usuwa się ją na odcinku od pachwiny do dołu podkolanowego. Niżej, na goleni, naczynie biegnie bardzo blisko nerwu piszczelowego, dlatego jego całkowite wyłuszczenie mogłoby doprowadzić do powikłań neurologicznych.
W przypadku miniflebektomii usuwa się jedynie niewydolne odcinki żył przez drobne nacięcia, co znacząco zmniejsza ryzyko uszkodzenia nerwu. Do rzadkich, ale możliwych powikłań należą miejscowe zakażenia, ból i utrudnione gojenie ran.
Wskazania i przeciwwskazania do szydełkowania żył
Wskazania do zabiegu obejmują:
- niewydolne naczynia żylne dające uciążliwe objawy,
- niewydolność żył powierzchownych z tendencją do owrzodzeń,
- powtarzające się krwotoki z żylaków,
- skazę krwotoczną (po indywidualnej ocenie ryzyka),
- tworzenie się obrzęku chłonnego jako element postępowania skojarzonego,
- nieskuteczność lub niepowodzenie leczenia zachowawczego.
Do przeciwwskazań do szydełkowania żył należą:
- zły stan ogólny pacjenta,
- znaczna niewydolność żył sięgająca do żyły odpiszczelowej, wymagająca innego postępowania,
- zakażenie uogólnione lub miejscowe,
- istotne zaburzenia krzepnięcia.
Miniflebektomia skutecznie usuwa objawy i skutki niewydolności żył powierzchownych, ale nie eliminuje jej przyczyny. Dlatego kluczowe jest prowadzenie długoterminowej profilaktyki zastoju krwi – regularna aktywność fizyczna, kontrola masy ciała, stosowanie wyrobów uciskowych i unikanie czynników ryzyka pozwalają utrzymać efekty leczenia i zapobiec nawrotom choroby.
Źródła:
- Eveline R. Y. Scheerders, Simone K. van der Velden, Lucas M. A. Goossens, i in., "A randomized clinical trial of isolated ambulatory phlebectomy versus saphenous thermal ablation with concomitant phlebectomy (SAPTAP Trial)", The British journal of surgery, 333-342, 2023
- R. Hampton Andrews, Robert G. Dixon, "Ambulatory Phlebectomy and Sclerotherapy as Tools for the Treatment of Varicose Veins and Telangiectasias", Seminars in interventional radiology, 160-166, 2021
- Daniel F. Geersen, Cynthia E. K. Shortell, "Phlebectomy Techniques for Varicose Veins", The Surgical clinics of North America, 401-414, 2018

-
3.8/5 (opinie 50)