Komórka macierzysta, nazywana komórką pnia (ang. Stem Cell), to komórka, która bierze udział w budowaniu każdego żywego organizmu. Może dzielić się niezliczoną ilość razy i ma zdolność różnicowania się w inne typy komórek, które ją otaczają. Ma także unikalną zdolność do samodzielnego odnawiania, co oznacza zastępowanie obumarłych komórek nowymi, które przejmują ich funkcje.
Komórki macierzyste: rodzaje i źródła

W zależności od źródła i właściwości wyróżnia się komórki macierzyste embrionalne (ang. Embryonic Stem Cells – ESC), które pozyskuje się z wczesnego stadium rozwoju zarodka (blastocysty), oraz komórki macierzyste somatyczne/dorosłe (ang. Somatic/Adult Stem Cells – SSC/ASC), pobierane od dzieci i dorosłych, np. ze szpiku kostnego, krwi obwodowej czy tkanki tłuszczowej.
Krew pępowinowa jest źródłem przede wszystkim krwiotwórczych komórek macierzystych (HSC), a nie komórek embrionalnych. Pobrane komórki macierzyste można przechowywać wiele lat w ciekłym azocie, którego temperatura wynosi –196°C, co umożliwia ich potencjalne wykorzystanie w przyszłości.
W praktyce klinicznej i badaniach ortopedycznych najczęściej rozważa się użycie dwóch typów komórek dorosłych: mezenchymalnych komórek macierzystych (MSC) oraz krwiotwórczych komórek macierzystych (HSC).
Komórki macierzyste różnią się właściwościami i zakresem zastosowań:
- MSC (pozyskiwane głównie z tkanki tłuszczowej lub szpiku): mogą różnicować się w komórki tkanek szkieletowych, m.in. chondrocyty, osteoblasty i adipocyty; to one są najczęściej badane pod kątem potencjalnych zastosowań w ortopedii (np. wsparcie gojenia tkanek).
- HSC (ze szpiku, krwi obwodowej i krwi pępowinowej): odpowiadają za odnowę krwi i układu odpornościowego; są standardowo wykorzystywane w hematologii (np. przeszczepy szpiku). Ich bezpośrednie zastosowanie do regeneracji chrząstki, ścięgien czy więzadeł nie jest jeszcze standardem.
Według najnowszych badań największa liczba komórek macierzystych, które wykazują zdolność różnicowania w komórki budujące mięsień sercowy (kardiomiocyty) oraz komórki śródbłonka naczyń, znajduje się w tkance tłuszczowej. Pochodzące z niej komórki macierzyste cechują się wysokim stopniem plastyczności. Z łatwością różnicują się w komórki chrząstki, mięśni czy śródbłonka, jak również komórki układu mięśniowo-szkieletowego.
Warto jednak podkreślić, że takie zdolności różnicowania obserwuje się głównie w badaniach laboratoryjnych i na modelach zwierzęcych; ich kliniczne znaczenie pozostaje przedmiotem badań.
Zastosowania komórek macierzystych w medycynie
Większość terapii z użyciem komórek macierzystych, poza dobrze ugruntowanymi przeszczepieniami krwiotwórczych komórek macierzystych w hematologii, pozostaje w fazie badań klinicznych o niejednoznacznych wynikach. Dotyczy to m.in. choroby Parkinsona, cukrzycy oraz urazów rdzenia kręgowego, gdzie prowadzone są liczne badania, ale terapie te nie stanowią rutynowego standardu leczenia.
Głośno było o zabiegu przeprowadzonym przez prof. Song Chang-hun i prof. Kang Kyung-sun z Korei Południowej, którzy w 2004 r. wszczepili komórki macierzyste pobrane z krwi pępowinowej pacjentce, która od 19 lat była sparaliżowana na skutek urazu rdzenia kręgowego. Wówczas 37-letnia Hwang Mi-Soon, po tym zabiegu, odzyskała władzę w nogach.
Niestety, na krótko, bo po 5 miesiącach wróciła na wózek. Jest to pojedynczy opis przypadku – spektakularny, ale krótkotrwały – który nie dowodzi skuteczności metody i nie powinien budzić nieuzasadnionych nadziei. Dlatego badania nad wykorzystywaniem komórek macierzystych wciąż trwają.
Etyka i nowe kierunki (ESC, iPSC)
Zastosowanie komórek embrionalnych (ESC) wiąże się z etycznymi kontrowersjami dotyczącymi pozyskiwania materiału z wczesnych zarodków. W praktyce ortopedycznej wykorzystuje się głównie komórki dorosłe (autologiczne MSC lub koncentraty komórkowe), co ogranicza dylematy etyczne. Trwają również prace nad komórkami indukowanymi pluripotencjalnymi (iPSC), które mogą zmniejszać zapotrzebowanie na komórki embrionalne, jednak ich zastosowania kliniczne w ortopedii jest na etapie badań.
Komórki macierzyste w ortopedii: leczenie stawów i kontuzji
 źródło: Terapia komórkami macierzystymi w ortopedii ma na celu zmniejszenie bólu, poprawę funkcji stawu oraz spowolnienie procesów zwyrodnieniowych
źródło: Terapia komórkami macierzystymi w ortopedii ma na celu zmniejszenie bólu, poprawę funkcji stawu oraz spowolnienie procesów zwyrodnieniowych
W ortopedii wykorzystywane są m.in. mezenchymalne komórki macierzyste, będące komórkami pobranymi od osoby dorosłej. Mogą one tworzyć komórki tkanek szkieletowych i różnicować się w komórki chrzęstne (tzw. chondrocyty), komórki kostne (tzw. osteoblasty) lub komórki tłuszczowe (tzw. adipocyty).
Za pomocą komórek macierzystych leczone są w ortopedii wszelkie kontuzje sportowe i uszkodzenia stawowe związane np. z toczącym się procesem zwyrodnieniowym.
Lekarze wykorzystują komórki macierzyste do:
- wspomagania gojenia złamanych kości,
- uzupełniania ubytków w chrząstce stawowej,
- leczenia entezopatii, takich jak kolano skoczka,
- leczenia tendinopatii, np. przewlekłego zapalenia ścięgna Achillesa.
Komórki macierzyste stosowane są także w uszkodzeniach mięśniowych (naderwaniach, zerwaniach) i przy przeciążeniu lub urazie więzadeł. Zastosowania te mają charakter wspomagający jednakże nie zastępują sprawdzonych metod leczenia zachowawczego i operacyjnego.
Tłuszcz bogaty w komórki macierzyste ma postać płynu o pomarańczowej barwie oraz bardzo gęstej konsystencji. Jest stosowany do przeszczepów autogennych w stawy (jako autogenne smarowidło dostawowe) bądź podskórnie – jako wypełniacz.
Po przejściu zaawansowanej obróbki chemicznej i precyzyjnego oczyszczenia ze słabych i martwych komórek macierzystych jego przeżywalność w miejscu transplantacji (przeszczepu) znacząco wzrasta.
Ma to niezmiernie istotne znaczenie dla osób ze zmianami chorobowymi stawu tak zaawansowanymi, że nie ma już szans na jego regenerację. Terapia polegająca na iniekcjach tłuszczu bogatego w komórki macierzyste może u części chorych zmniejszać dolegliwości bólowe (w tym stan zapalny), a także potencjalnie przesuwać w czasie protezowanie.
Jednak efekty nie są gwarantowane i bywają przejściowe. Za pomocą komórek macierzystych leczy się obecnie staw biodrowy oraz staw kolanowy.
Inna sytuacja ma miejsce u osób, u których ból jest związany z urazem oraz u tych, u których chrząstka zanikła tylko częściowo. W takich przypadkach stosowaną metodą leczenia jest terapia kombinowana – wsparcie tłuszczu bogatego w komórki macierzyste koncentratem osocza bogatopłytkowego. W tego typu terapii tłuszcz pełni funkcję rusztowania, nośnika dla koncentratu osocza bogatopłytkowego, zaś samo osocze staje się stymulatorem dla komórek macierzystych. Te z kolei są budulcem – są w stanie odtworzyć wiele brakujących tkanek. Osocze pobudza je do namnażania się oraz do sygnalizowania komórkom organizmu procesów odbudowy. W miejscu wstrzyknięcia preparatu (iniekcji) dochodzi do intensywnych procesów tworzenia się nowych komórek oraz regeneracji tych, których brakuje – np. komórek tkanki chrzęstnej, kostnej czy mięśniowej.
Bezpieczeństwo, ryzyka i ograniczenia terapii
Pamiętaj o ryzykach i ograniczeniach:
- brak gwarancji poprawy; możliwa konieczność późniejszej operacji (np. endoprotezoplastyki),
- miejscowe powikłania (ból, obrzęk, krwiak, zakażenie) w miejscu pobrania i podania,
- ryzyko działań niepożądanych związanych z pobraniem (np. liposukcją) i znieczuleniem,
- możliwe przejściowe nasilenie dolegliwości po iniekcji,
- zmienność składu preparatów,
- koszt terapii i ograniczona refundacja.
Badania kliniczne i przypadki
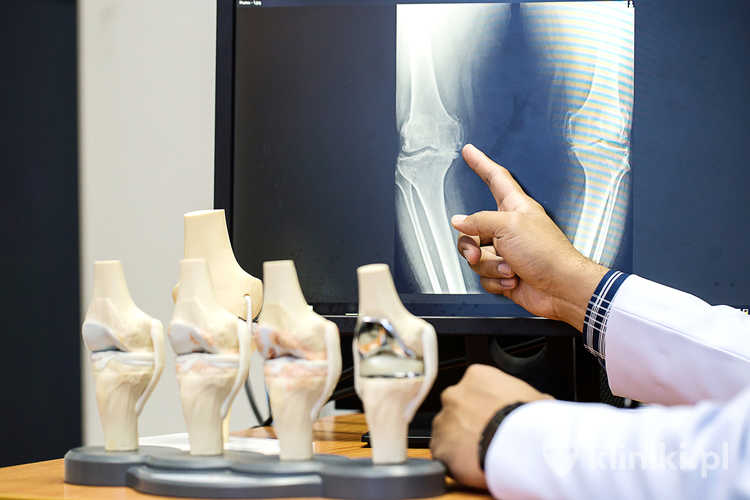
Jednym z pionierów w wykorzystaniu komórek macierzystych w ortopedii jest szpital w Brzezinach, w którym przeprowadzono zabieg rekonstrukcji chrząstki stawowej z wykorzystaniem błony kolagenowej i komórek macierzystych.
Podobne zabiegi odbywają się w Poznaniu. Tu dr n. med. Tomasz Piontek wykorzystuje komórki macierzyste pobrane ze szpiku kostnego do leczenia ubytków chrząstki, czyli do jej rekonstrukcji. Komórki umieszczane są na specjalnej błonie kolagenowej Chondro Gide, wykorzystując metodę AMIC (ang. Autologous Matrix-Induced Chondrogenesis).
Na błonie, zwanej macierzą, umieszcza się pobrane mezenchymalne komórki macierzyste, które pod wpływem działania czynników fizjologicznych zaczynają się zmieniać i specjalizować w procesie chondrogenezy w komórki chrzęstne. Doktor Piontek zaobserwował pozytywne efekty leczenia nawet dużych ubytków chrząstki w trakcie tej samej operacji. Należy jednak pamiętać, że ocena śródoperacyjna nie przesądza o długoterminowej trwałości i funkcji nowej tkanki.
Dr Marek Krochmalski z Kliniki Medical Magnus z Łodzi pozyskuje natomiast komórki macierzyste HSC CD34+ z krwi obwodowej. Nie są one poddawane żadnym procesom przetwarzania, tylko bezpośrednio podawane poprzez iniekcję w miejsce leczonej, chorej tkanki. HSC (CD34+) są komórkami krwiotwórczymi – standardowo stosowanymi w leczeniu chorób krwi i układu chłonnego.
Perspektywy i wnioski
Zastosowanie komórek macierzystych w ortopedii to rozwijająca się dziedzina, która może znacznie wpłynąć na przyszłość chirurgii ortopedycznej. Póki co daleko tej metodzie do całkowitego zastąpienia operacji ortopedycznych wykonywanych obecnie. Jednak ma ona ogromny potencjał, aby zmieniać podejście z leczenia rekonstrukcyjnego w leczenie regeneracyjne i prewencyjne.
Najrozsądniej rozważać udział w terapiach w ramach badań klinicznych, w doświadczonych ośrodkach i po rzetelnej rozmowie o możliwych korzyściach, ryzykach oraz alternatywach.
Posłuchaj artykułu:
- Artykuł "Komórki macierzyste w ortopedii" jest dostępny w formie audio z lektorem - posłuchaj teraz (12:33 minuty)
Źródła:
- HH Maniar, AA Tawari, M Suk, DS Horwitz, "The Current Role of Stem Cells in Orthopaedic Surgery" (www.ncbi.nlm.nih.gov), www.ncbi.nlm.nih.gov, 2015
- Department of Orthopaedics, Dongguk University Ilsan Hospital, Goyang, Republic of Korea, "Clinical use of stem cells in orthopaedics" (www.ecmjournal.org), https://www.ecmjournal.org/, 2017
- John P. Furia, Mark A. Lundeen, Jason L. Hurd i inni, "Why and how to use the body's own stem cells for regeneration in musculoskeletal disorders: a primer" (josr-online.biomedcentral.com), https://josr-online.biomedcentral.com/, 2022
- Diego Leopoldo Vergara Jalandoni, Urpinder Grewal, Philip Stott, "Stem cells: the evidence for their application in trauma and orthopaedics" (www.sciencedirect.com), https://www.sciencedirect.com/, 2022
- Roberto Berebichez-Fridman,Ricardo Gómez-García, Julio Granados-Montiel i inni, "The Holy Grail of Orthopedic Surgery: Mesenchymal Stem Cells—Their Current Uses and Potential Applications" (www.hindawi.com), https://www.hindawi.com/, 2017

-
3.8/5 (opinie 68)