Jak zbudowana jest małżowina uszna?
Małżowina to część ucha zewnętrznego. Odpowiada za pobieranie dźwięków z zewnątrz do przewodu słuchowego oraz za ochronę ucha.
Małżowina uszna występuje u ssaków: i tych wodnych, i lądowych. U człowieka zbudowana jest z chrząstki sprężystej pokrytej skórą.
Małżowinę uszną tworzą:
- obrąbek (łac. helix) – zewnętrzne ograniczenie małżowiny,
- płatek (łac. lobulus auriculae) – dolna część małżowiny, jedyna część bez szkieletu chrzęstnego,
- muszla (łac. concha auriculae) – wgłębienie w centralnej części małżowiny, wokół wejścia do przewodu słuchowego. Dzieli się na większą część dolną – jamę muszli (łac. cavitas conchae) i położoną powyżej – łódkę muszli (łac. cymba conchae),
- odnoga obrąbka – zawinięcie obrąbka w okolicach otworu słuchowego zewnętrznego; na jej powierzchni przedniej znajduje się kolec obrąbka,
- guzek obrąbka (łac. tuberculum auriculae), zwany guzkiem Darwina – ulokowany na brzegu obrąbka w górnej części,
- grobelka (łac. antihelix) – ograniczająca muszlę od tyłu,
- dół trójkątny (łac. fossa triangularis), znajdujący się pomiędzy odnogami grobelki,
- czółenko (łac. scapha) – równoległe do obrąbka zagłębienie,
- skrawek (łac. tragus) – przednie ograniczenie muszli,
- przeciwskrawek (łac. antitragus) – graniczący z grobelką,
- bruzda tylna małżowiny usznej (łac. sulcus auriculae posterior).
Do czaszki chrząstka małżowiny usznej przytwierdzona jest więzadłami usznymi: przednim (od kolca obrąbka do nasady wyrostka jarzmowego kości skroniowej), tylnym (od wyniosłości muszli do wyrostka sutkowatego) oraz górnym (od wyniosłości muszli do powięzi skroniowej).
Dlaczego uszy odstają?

Za połowę przypadków odstawania uszu odpowiada grobelka. Jeśli jest źle wykształcona lub jej nie ma, uszy odstają.
Uszy odstają też, jeśli rosną szybciej niż głowa, dziecko było źle ułożone w brzuchu (po porodzie mogą wrócić do prawidłowego położenia), muszla małżowiny jest zbyt duża, obrąbek ucha jest źle wykształcony, małżowina jest nieprawidłowo zbudowana.
Najczęstsze anatomiczne przyczyny to: niewykształcona grobelka (brak naturalnego załamania ucha), zbyt głęboka muszla (przesuwa ucho ku bokowi) oraz zwiększony kąt między muszlą a wyrostkiem sutkowatym. Każdy z tych wariantów wymaga innej metody korekcji, dlatego lekarz podczas badania dokładnie ocenia, który element budowy ucha odpowiada za odstawanie.
Jak wygląda diagnostyka odstających uszu?
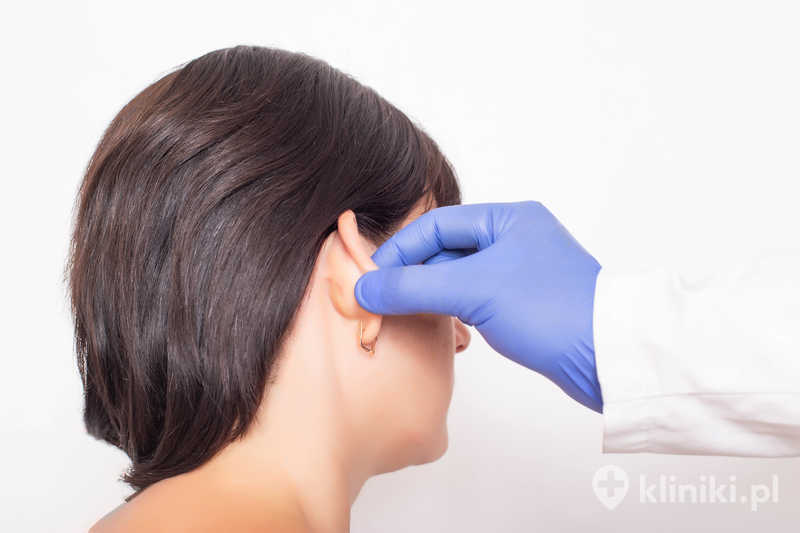
Diagnostyka odstających uszu opiera się przede wszystkim na dokładnym badaniu fizykalnym przeprowadzanym przez lekarza – najczęściej chirurga plastycznego lub laryngologa. Nie są potrzebne skomplikowane badania obrazowe, ponieważ problem ma charakter anatomiczny i jest widoczny w ocenie klinicznej.
Podczas konsultacji lekarz:
ocenia budowę małżowiny usznej (m.in. obecność i kształt grobelki, wielkość muszli, ustawienie obrąbka),
mierzy kąt odstawania ucha od głowy,
sprawdza symetrię obu uszu,
analizuje elastyczność i grubość chrząstki,
identyfikuje główną przyczynę odstawania (np. niewykształcona grobelka, przerośnięta muszla).
Ważnym elementem diagnostyki jest także rozmowa z pacjentem (lub rodzicami dziecka), która pozwala określić:
oczekiwania względem efektu leczenia,
ewentualne problemy psychologiczne (np. obniżona samoocena u dzieci),
przeciwwskazania do zabiegu.
W niektórych przypadkach lekarz wykonuje dokumentację fotograficzną, aby zaplanować zabieg i porównać efekty leczenia.
Ostateczna kwalifikacja do konkretnej metody korekcji (nieoperacyjnej lub chirurgicznej) zawsze zależy od indywidualnej budowy ucha, wieku pacjenta oraz stopnia nasilenia problemu.
Odstające uszy u dziecka
Jak sądzisz, jakie problemy mają uczniowie o zniekształconej twarzy tudzież z odstającymi uszami? – zapytała w czasie badań Magdalena Mułyk z Akademii Pomorskiej w Słupsku. – Czują się izolowani – odpowiadali uczniowie.
Jeżeli dziecko zgłasza, że – z powodu odstających uszu – jest obiektem kpin, szyderstw i agresji ze strony rówieśników, warto rozważyć korektę. Traumatyczne przeżycia z dzieciństwa mogą wpływać na całe jego życie.
Zabiegi korekcji uszu u dzieci są traktowane jako lecznicze, często niezbędne, by dziecko mogło normalnie funkcjonować. Korekta uszu jest najczęściej wykonywanym zabiegiem medycyny estetycznej u dzieci.
Już w 5. roku życia małżowiny uszne mają kształt oraz wielkość zbliżone do ostatecznych. Najlepszy czas na korekcję odstających uszu u dziecka to 6–7 lat, nie później jednak niż do 14 lat (wtedy małżowiny intensywnie rosną).
W przypadku noworodków i niemowląt skuteczne bywa nieoperacyjne formowanie małżowiny za pomocą specjalnych ortez i klipsów. Najlepsze efekty uzyskuje się, gdy leczenie rozpocznie się w pierwszych tygodniach życia, kiedy chrząstka jest naturalnie miękka - wraz z wiekiem skuteczność tej metody maleje.
Metody korekcji odstających uszu
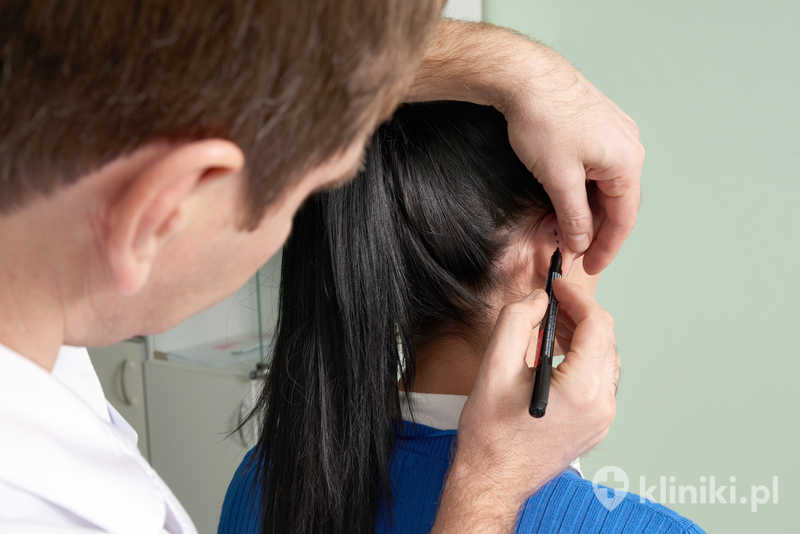
Na forach sporo jest „sposobów na odstające uszy”: zakładanie opasek, leżenie na boku, stosowanie plastrów. Żadna z tych metod nie przynosi trwałych efektów.
Metody korekcji odstających uszu:
„przybliżanie” uszu do głowy za pomocą nici Aptos. Nici wprowadza się zwykle poprzez trzy punkty wkłucia i prowadzi tak, aby „przyciągnąć” małżowinę uszną do głowy. Sam moment nakłucia bywa porównywany do przekłucia ucha i włożenia kolczyka,
korekta odstających uszu metodą Auri. Stosowana jest u dzieci, kiedy jeszcze chrząstka małżowiny jest dostatecznie sprężysta i elastyczna. W nocy do modelowania uszu używa się klipsów (wyginają się i rozciągają w tym samym czasie co chrząstka małżowiny), w ciągu dnia stripów (służą do utrzymywania małżowin usznych w jednej pozycji). Folia ochronna zakładana jest na skórę przed stripem i klipsem.
przezskórna, beznacięciowa otoplastyka – w wybranych przypadkach łagodnego lub umiarkowanego odstawania, głównie z powodu słabo zaznaczonej grobelki, lekarz zakłada szwy modelujące przez niewielkie nakłucia skóry, bez klasycznego cięcia za uchem.
systemy do czasowego przyklejania małżowiny (plastry/protezy adhezyjne) – dają efekt kosmetyczny na czas noszenia, ale nie zmieniają trwale kształtu ucha.
implanty klipsowe z pamięcią kształtu – w niektórych ośrodkach stosuje się niewielkie implanty, które modelują załamania małżowiny. Metoda ta ma ograniczone wskazania (głównie miejscowy brak grobelki), nie koryguje przerośniętej muszli i może nie być odpowiednia dla wszystkich pacjentów.
Trwałe efekty przynosi jedynie operacja odstających uszu. Wyjątkiem mogą być wczesne metody formowania ucha u noworodków, które – jeśli wdrożone na samym początku życia – potrafią dać trwałą poprawę bez operacji. U starszych dzieci i dorosłych trwałą korekcję zapewniają techniki chirurgiczne.
Operacja odstających uszu
Przed zabiegiem lekarz pyta o stan zdrowia pacjenta, sprawdza dokładnie jego małżowiny uszne (m.in. głębokość miski muszli, jakość i sprężystość chrząstki ucha) oraz zleca badania: morfologię krwi, grupę krwi, podstawowe parametry układu krzepnięcia, poziom glukozy i elektrolitów w surowicy krwi.
Dwa tygodnie przed zabiegiem nie wolno zażywać preparatów zawierających kwas acetylosalicylowy (aspirynę) ani palić papierosów.
Operowani w znieczuleniu ogólnym powinni być na czczo przynajmniej 6 godzin przed zabiegiem. Zabieg wykonywany jest w znieczuleniu miejscowym lub w pełnej narkozie (u najmłodszych dzieci). Trwa 1–2 godziny.
Operacja polega na przecięciu skóry za uchem i odsłonięciu chrząstki. Następnie:
przy niewielkim odchyleniu małżowiny – zakłada się szwy, które mają wymusić prawidłowe ułożenie małżowiny i przebudowę chrząstki; formowanie chrząstki trwa ok. 6 miesięcy; efekt korekcji jest trwały,
przy odchyleniu znacznym – przez nacięcie za uchem lekarz wycina fragment chrząstki małżowiny; zakłada szwy, które mają uformować małżowinę i ułożyć ją we właściwej pozycji. Alternatywnie małżowinę doszywa się do okostnej za uchem, aby przybliżyć ją do głowy.
Do zabiegu, który polega na całkowitym przecięciu chrząstki, kwalifikują się osoby z widocznie odstającymi uszami, u których istnieje duże ryzyko nawrotu problemu. U dorosłych taki zabieg przeprowadza się w znieczuleniu miejscowym, natomiast u małych pacjentów – w ogólnym znieczuleniu.
Inną popularną metodą jest abrazja chrząstki na wysokości grobelki. Chrząstka jest wówczas nacinana w wielu miejscach, a następnie odginana, aby wytworzyć prawidłową krzywiznę. Ewentualny nadmiar tkanki chrzęstnej jest wycinany. Linijna blizna po zabiegu nie jest widoczna, gdyż pozostaje ukryta pod stworzonym nowym fałdem. W trakcie operacji małżowinie usznej nadaje się całkowicie nowy kształt. Z tego względu nie jest możliwe, by ucho powróciło do stanu sprzed operacji. Po zszyciu rany używa się szwów niewchłanialnych, które stale przytrzymują małżowinę uszną w ustalonej pozycji.
Dlaczego wybiera się konkretne techniki?
Gdy głównym problemem jest brak lub słabe zaznaczenie grobelki, preferuje się techniki zakładania szwów modelujących załamanie (tzw. szwy tworzące grobelkę), bo pozwalają one odtworzyć naturalną krzywiznę bez wycinania chrząstki.
Jeśli przyczyną jest zbyt głęboka muszla lub zwiększony kąt między muszlą a kością skroniową, wykonuje się przybliżenie muszli do wyrostka sutkowatego za pomocą szwów lub ograniczoną resekcję muszli, co fizycznie zmniejsza wypchnięcie ucha ku bokowi.
Gdy odstaje głównie płatek ucha, lekarz może zaproponować dodatkową plastykę płatka, bo samo uformowanie grobelki nie wyrówna dolnego bieguna ucha. U pacjentów z grubą i sztywną chrząstką (częściej dorośli) konieczne bywa jej osłabienie nacięciami/ablazją, aby zredukować pamięć kształtu i zmniejszyć ryzyko nawrotu.
W praktyce łączy się techniki oszczędzające chrząstkę (szwy modelujące) z technikami modyfikującymi chrząstkę (nacięcia, skaryfikacja). Metody oszczędzające wiążą się zwykle z mniejszym ryzykiem nierówności krawędzi ucha, natomiast nacięcia chrząstki zwiększają podatność na trwałe modelowanie, co bywa potrzebne przy sztywnej chrząstce.
W wybranych przypadkach łagodnego odstawania z powodu niedorozwoju grobelki rozważa się też techniki małoinwazyjne (np. przezskórne szwy) lub implanty klipsowe z pamięcią kształtu. Ich zaletą jest mniejsza inwazyjność i szybki powrót do aktywności, ale nie korygują one głębokiej muszli, mogą być wyczuwalne i nie są odpowiednie dla każdego.
Ostateczny wybór techniki otoplastyki, która umożliwi skuteczną korekcję odstających uszu u danego pacjenta, należy do specjalisty chirurgii plastycznej. W wyborze bierze się pod uwagę cechy anatomiczne małżowiny usznej, które sprawiają, że odstaje ona od głowy pod zbyt dużym kątem. Często występuje kilka przyczyn, jak niecałkowity rozwój grobelki oraz nieprawidłowe połączenie z wyrostkiem sutkowatym.
Nie ma techniki, która byłaby odpowiednia dla wszystkich, dlatego metod otoplastyki jest tak wiele. Prawidłowo przeprowadzony zabieg wiąże się z wysokim zadowoleniem pacjentów – sięgającym nawet 94,8%, wedle doświadczenia autorów publikacji w Plastic and Reconstructive Surgery.
Różnice wiekowe: u dzieci chrząstka jest bardziej plastyczna, dlatego częściej wystarczają techniki oparte na szwach modelujących, a okres rekonwalescencji bywa krótszy. U dorosłych chrząstka jest sztywniejsza, częściej potrzeba jej nacięć/ablacji, by uzyskać i utrwalić oczekiwany kształt; gojenie może trwać nieco dłużej.
Zalecenia po zabiegu
Na ranę zakłada się opatrunek, a na głowę – specjalną opaskę. Podtrzymuje ona opatrunek i chroni uszy przed urazem. Opaskę trzeba nosić nieprzerwanie przez 14–30 dni, w zależności od zastosowanej techniki. Potem, jeszcze przez 2–3 tygodnie, zakłada się ją na noc. Dzieci powinny ją nosić także w trakcie zabawy.
Jeśli zabieg odbywał się w znieczuleniu ogólnym, hospitalizacja trwa jeden dzień. Przy znieczuleniu miejscowym, po kilku godzinach pacjent może pójść do domu.
Po zabiegu uszy mogą być lekko obrzęknięte i zasinione. Dolegliwości powinny ustąpić po 10–14 dniach. Przez pierwsze dni należy powstrzymać się od zamoczenia opatrunku. Po około trzech dniach możliwe jest umycie głowy. Po zabiegu przez 4 tygodnie należy unikać sauny, słońca i solarium oraz chronić uszy przed wszelkimi urazami. Pacjentom zaleca się unikanie sportów kontaktowych i grupowych, takich jak koszykówka czy siatkówka, przez okres 6–8, a czasem nawet 12 tygodni. Podobne ograniczenie dotyczy pływania i innych form aktywności, których trenowanie stanowiłoby ryzyko wystąpienia urazu uszu.
Zaleca się spanie na plecach i unikanie ucisku na małżowiny (np. przez ciężkie słuchawki nauszne czy twarde zauszniki okularów). Szwy skórne, jeśli zostały założone, zwykle usuwa się po około tygodniu. Dzieci wracają do szkoły najczęściej po 7–10 dniach, dorośli do pracy po kilku dniach, o ile charakter pracy nie grozi urazem uszu.
Część osób może nie być usatysfakcjonowana z ostatecznego efektu plastyki odstających uszu – zdarza się to szczególnie wtedy, jeśli wyobrażenia na temat efektu nie do końca pokrywają się z rzeczywistym rezultatem. Po upływie 7–8 miesięcy od pierwszego zabiegu, w razie takiej woli pacjenta, procedurę można wykonać ponownie.
Powikłania po korekcji odstających uszu

Ryzyko wystąpienia powikłań po zabiegu korekcji odstających uszu jest niewielkie.
Możliwe powikłania po zabiegu:
- zaraz po zabiegu: krwiaki, zakażenie rany (leczy się antybiotykami), ból pooperacyjny (leczenie środkami przeciwbólowymi), krwawienie, odczyny alergiczne czy martwica chrząstki,
- po dłuższym czasie: widoczna blizna, możliwość powstania bliznowca, mrowienie, drętwienie operowanej okolicy, nawrót odstających uszu.
Możliwe są także: ekstruzja (wyczuwalność lub przebicie) szwów, nieregularności krawędzi ucha (zwłaszcza po rozległym nacinaniu chrząstki), niedokorekcja lub nadkorekcja (ucho „przyklejone” zbyt blisko głowy), a po metodach z implantami – wyczuwalność lub widoczność implantu. Rzadkim, ale poważnym powikłaniem jest zapalenie chrząstki.
Różnice w gojeniu i powikłaniach a wiek:
- Ranu i dzieci zwykle goją się szybciej, a chrząstka łatwiej utrzymuje nowy kształt. Ryzyko przerostu blizn jest u nich mniejsze, jednak wymagają ścisłego przestrzegania noszenia opaski.
- Nastolatki i młodzi dorośli mają większą skłonność do przerostowych blizn lub bliznowców, zwłaszcza osoby z predyspozycją do bliznowacenia.
- Dorośli częściej wymagają technik osłabiających chrząstkę, co może wydłużyć gojenie i zwiększyć ryzyko wyczuwalnych nierówności. U palaczy rośnie ryzyko zaburzeń gojenia.
Otoplastyka uznawana jest za procedurę bezpieczną, charakteryzującą się znikomym ryzykiem powikłań, niemającą wpływu na ogólny stan zdrowia pacjenta. Cięcia z reguły prowadzone są z tyłu małżowiny, dzięki czemu szwy i blizny pozabiegowe są niewidoczne dla osób postronnych. Przez pewien czas po operacji małżowiny uszne są jednak bolesne, co bywa największym problemem pacjentów decydujących się na tego rodzaju zabieg.
Korekta uszu – kiedy efekty są widoczne?
Czas oczekiwania na ocenę końcowego efektu korekcji odstających uszu wymaga odrobiny cierpliwości. Ważne jest również, aby rozumieć, że korekcja defektu nie ma na celu uzyskania perfekcyjnego wyglądu uszu. Nie jest również możliwe, aby uszy poddane zabiegowi były całkowicie symetryczne. Oczekiwania pacjenta co do efektów zabiegu powinny być dokładnie omówione w trakcie konsultacji lekarskiej przed zabiegiem chirurgicznym tak, aby pacjent miał pełną świadomość podjętej przez siebie decyzji oraz aby po zabiegu odczuwał satysfakcję ze swojego nowego wyglądu.
Chrząstka małżowiny usznej będzie poddana procesowi gojenia i związanej z nim przebudowie przez okres kolejnych 2–6 miesięcy. Dopiero po ustaniu procesów regeneracyjnych małżowiny usznej można ocenić ostateczny efekt korekcji odstających uszu. U młodszych pacjentów obrzęk i tkliwość zwykle ustępują szybciej, ale u wszystkich ostateczny kształt ocenia się po kilku miesiącach.
Kiedy korekta odstających uszu nie jest wskazana?
Decyzja o korekcji odstających uszu powinna wynikać z realnej potrzeby – estetycznej lub psychologicznej – oraz być poprzedzona oceną specjalisty. Nie w każdej sytuacji zabieg przynosi korzyści przewyższające potencjalne ryzyko.
Przeciwwskazania i ograniczenia korekcji uszu:
Posłuchaj artykułu:
- Artykuł "Korekcja odstających uszu" jest dostępny w formie audio z lektorem - posłuchaj teraz (21:13 minuty)
Źródła:
- J. D. Kaleeny i in., "Otoplasty Surgical Techniques and Clinical Outcomes", Plast Reconstr Surg Glob Open, 2026
- Aurelien Binet, Oumama El Ezzi, Anthony Stephan de Buys Roessingh, "Otoplasty for Prominent Ear: Retrospective Review", Int J Pediatr Otorhinolaryngol. 2025, 2025
- Steve Sadhra, S. Motahariasl, Joseph Hardwicke, "Complications after Prominent Ear Correction: A Systematic Review", J Plast Reconstr Aesthet Surg., 2017
- Mayo Clinic, "Otoplasty (Ear Pinning Surgery)" (www.mayoclinic.org), 2024

4.5/5 (opinie 48)