Chirurgia ortopedyczna jest działem medycyny zajmującym się leczeniem operacyjnym narządów ruchu w obszarze aparatu kostno-stawowego. Najczęstszym powodem podejmowania leczenia w tym zakresie są uszkodzenia ciała, kontuzje lub zmiany zwyrodnieniowe.
Implanty ortopedyczne – rodzaje i zastosowanie
Implanty, będące szeroko stosowanym rozwiązaniem w zabiegach chirurgii ortopedycznej, to — najprościej rzecz ujmując — elementy, których zadaniem jest wspomóc, zastąpić lub uzupełnić, tymczasowo lub na stałe, ubytki, np. kości, chrząstki, więzadła, ścięgna lub powiązane z nimi tkanki.
Zastosowanie implantów w chirurgii aparatu ruchu
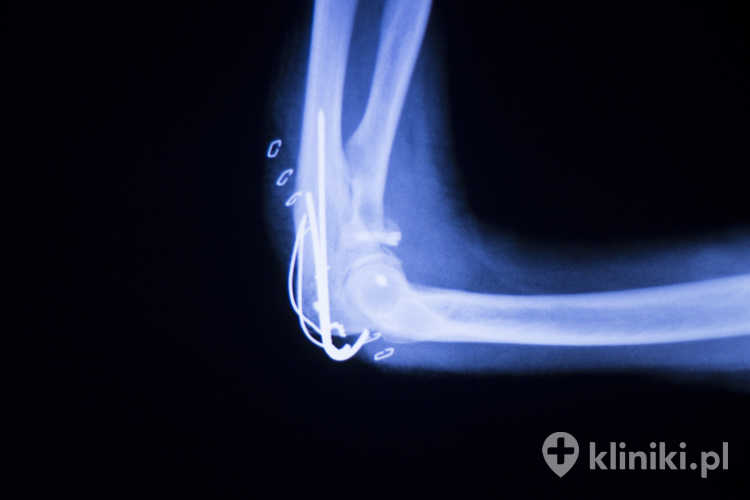
Najczęściej znajdują zastosowanie w rekonstrukcjach stawu biodrowego, barkowego, segmentów kręgosłupa oraz stawu kolanowego. Stabilizują fragmenty kostne tak, aby doprowadzić do ich zrostu w pożądanym położeniu i w możliwie najkrótszym czasie. Użycie implantów w znacznym stopniu eliminuje konieczność zastosowania dodatkowego unieruchomienia, np. opatrunku gipsowego, zwiększając tym samym komfort życia pacjenta. Zwykle po uzyskaniu zrostu kostnego ich obecność w ciele staje się zbędna.
Kształt implantu w zależności od zabiegu
Zależnie od przeznaczenia i zakresu zabiegu implanty ortopedyczne przyjmują rozmaite formy, niekiedy o dość skomplikowanym kształcie. Mogą to być m.in. gwoździe kostne, gwoździe śródszpikowe blokowane, płytki kostne płaskie, kątowe lub kształtowe oraz śruby i wkręty kostne.
Ważną innowacją w projektowaniu kształtu implantów jest wykorzystanie technologii druku 3D, umożliwiającej precyzyjne i spersonalizowane konstrukcje dostosowane do indywidualnych potrzeb pacjentów. Dzięki temu można osiągnąć lepsze dopasowanie, co przyspiesza proces gojenia oraz redukuje ryzyko powikłań.
Implanty biowchłanialne – właściwości i wskazania
Specyficzną odmianą implantów są tzw. implanty biodegradowalne, produkowane z kopolimerów na bazie laktydu, glikolidu, ε-kaprolaktonu i węglanu trimetylenu. Ich udział w zabiegach chirurgii ortopedycznej systematycznie rośnie, do czego przyczyniają się następujące cechy:
-
zdolność do biodegradacji, dzięki czemu nie jest konieczne usuwanie implantów z organizmu po zakończeniu procesu leczenia,
-
sposób przeprowadzenia zabiegu i właściwości mechaniczne zbliżone do implantów „tradycyjnych” z tytanu lub innych stopów,
-
brak korozji i ryzyka wystąpienia zmian gęstości kości wskutek zjawiska tzw. „stress shielding” (ubytek kości poniżej lub powyżej operowanego miejsca).
Gdy pracę zabiera implant, może dojść do miejscowego ubytku kości. Bioresorbowalne wszczepy, mając mniejszą sztywność i stopniowo słabnąc w czasie, pozwalają kościom odzyskiwać obciążenie, co zmniejsza to ryzyko.
Zalety stosowania biowchłanialnych wszczepów
Biowchłanialne implanty są wytrzymałe i mają bardzo dobre właściwości dostosowawcze oraz degradacyjne. Zachowują swoją trwałość podczas procesu gojenia kości, co pozwala, aby przebiegał on w możliwie najbardziej naturalny sposób. Aby kość była stopniowo obciążana, system usztywniający traci swoją siłę między 18. a 36. miesiącem od implantacji. Zupełna utrata masy zachodzi po 2–4 latach od wszczepienia.
W praktyce te czasy są orientacyjne – tempo wchłaniania i utraty wytrzymałości zależy od rodzaju materiału, rozmiaru implantu, miejsca w organizmie i indywidualnych cech pacjenta. Dlatego plan leczenia zawsze dobiera się indywidualnie.
Implanty rozkładają się przez hydrolizę i są metabolizowane do dwutlenku węgla i wody w trakcie naturalnych procesów, a następnie wydychane i wydalane z organizmu. Nie wymagają usuwania, nawet jeśli migrują poza kanał kości.
Dla bezpieczeństwa warto wiedzieć, że jeśli element przemieści się i powoduje dolegliwości (np. ból czy ucisk), lekarz może zalecić częstsze kontrole lub interwencję. Regularne wizyty kontrolne po operacji pomagają wychwycić takie sytuacje na wczesnym etapie.
Rynek implantów biowchłanialnych rozwija się bardzo dynamicznie, a najlepsi producenci sprzętu medycznego rokrocznie wprowadzają na rynek innowacje produktowe. Charakteryzują się one coraz wyższą biozgodnością (zapobiegającą odrzuceniu implantu przez organizm) oraz zwiększoną odpornością na poluzowanie lub złamanie elementu, co mogłoby spowodować bolesny stan zapalny lub zakażenie otaczających tkanek.
Jednym z wyzwań związanych z implantami biowchłanialnymi jest zapewnienie odpowiedniego tempa degradacji, które będzie idealnie dopasowane do czasu potrzebnego na regenerację tkanek. Obecnie trwają badania nad nowymi materiałami i technologiami, które mogą jeszcze bardziej zoptymalizować ten proces, zwiększając efektywność i bezpieczeństwo takich rozwiązań.
Powikłania, przeciwwskazania i objawy alarmowe
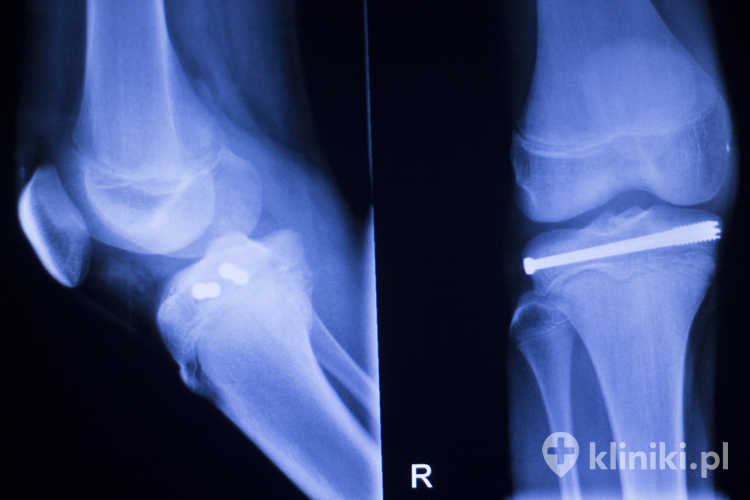
Jak przy każdym zabiegu, mogą też wystąpić powikłania. Warto je znać, żeby w porę zareagować:
Możliwe powikłania po implantacji:
- Miejscowy ból, obrzęk lub tkliwość w okresie wchłaniania implantu.
- Jałowa reakcja zapalna wokół materiału (wysięk, zaczerwienienie, czasem drobny guzek/ziarniniak) bez cech zakażenia.
- Podrażnienie skóry lub nadwrażliwość na składniki implantu – rzadkie, ale możliwe.
- Zbyt szybka utrata wytrzymałości implantu względem tempa gojenia, co może sprzyjać opóźnionemu zrostowi, przemieszczeniu odłamów lub konieczności ponownej stabilizacji.
- Złamanie lub rozkruszenie elementu w trakcie obciążania.
- Migracja fragmentów wchłaniającego się materiału w okoliczne tkanki.
- Zakażenie rany – ryzyko podobne jak przy innych operacjach, wymagające pilnego leczenia.
Kiedy implant biowchłanialny nie jest najlepszym wyborem?
Nie w każdym przypadku implant biowchłanialny będzie najlepszym wyborem.
Ograniczenia i przeciwwskazania obejmują m.in.:
-
Bardzo duże obciążenia lub potrzeba długotrwałej, sztywnej stabilizacji (np. niektóre złamania trzonów kości u dorosłych), gdzie wytrzymałość metalu może być korzystniejsza.
-
Niestabilne, wieloodłamowe urazy, które wymagają wyjątkowo mocnego, długotrwałego podparcia.
-
Aktywne zakażenie w miejscu planowanego wszczepienia – najpierw trzeba je wyleczyć.
-
Potwierdzona nadwrażliwość na składniki materiału.
-
Konieczność precyzyjnej, długotrwałej kontroli radiologicznej położenia śrub/płytek – część bioresorbowalnych elementów jest słabiej widoczna w RTG.
-
Bardzo słaba jakość kości w danym miejscu, gdzie wymagane mogą być inne strategie stabilizacji.
Materiały implantów ortopedycznych
Dobór materiału implantu ortopedycznego ma istotne znaczenie dla stabilności leczenia, procesu gojenia oraz dalszej rehabilitacji. Różne typy implantów różnią się właściwościami mechanicznymi, trwałością i zachowaniem w organizmie.
Rodzaje materiałów stosowanych w implantach ortopedycznych:
-
Implanty metalowe (tytan, stal): bardzo wytrzymałe i przewidywalne mechanicznie; nie ulegają rozkładowi, więc czasem wymagają drugiej operacji usunięcia; mogą silniej przenosić obciążenia zamiast kości (stress shielding); dają artefakty w badaniach obrazowych (mniejsze przy tytanie niż przy stali); u osób z uczuleniem na nikiel stal może być niewskazana.
-
Polimery biowchłanialne: nie trzeba ich rutynowo usuwać; mniej artefaktów w obrazowaniu; z czasem tracą wytrzymałość, co jest zaletą dla kości, ale może być ograniczeniem przy dużych obciążeniach; możliwe reakcje na produkty degradacji.
-
PEEK i inne tworzywa nieresorbowalne: pozostają na stałe, są obojętne chemicznie i dobrze widoczne bez artefaktów metalicznych; nie wchłaniają się, więc w razie problemów wymagają usunięcia.
-
Implanty magnezowe (biodegradowalne metale): łączą wchłanianie z wyższą wytrzymałością niż polimery; w trakcie rozkładu może powstawać gaz, co wymaga obserwacji; w wybranych wskazaniach są już stosowane.
Wybór materiału to zawsze decyzja zespołu leczącego, dopasowana do rodzaju urazu, obciążenia, wieku i oczekiwań pacjenta. Warto zapytać chirurga o dostępne alternatywy, ich plusy i minusy oraz o plan rehabilitacji – żeby na spokojnie wiedzieć, czego się spodziewać.
Posłuchaj artykułu:
- Artykuł "Implanty biowchłanialne w ortopedii" jest dostępny w formie audio z lektorem - posłuchaj teraz (10:51 minuty)
Źródła:
- Lorenz Pisecky, Matthias Luger, Antonio Klasan, Tobias Gotterbarm, Matthias C. Klotz, and Rainer Hochgatterer, "Bioabsorbable implants in forefoot surgery: a review of materials, possibilities and disadvantages" (eor.bioscientifica.com), Bioscientifica Ltd, 2021
- William J. Ciccone II, Cary Motz, Christian Bentley, and James P. Tasto, "Bioabsorbable Implants in Orthopaedics: New Developments and Clinical Applications" (www.researchgate.net), ResearchGate, 2001
- Walter Daghino, Alessandro Bistolfi, Alessandro Aprato, Alessandro Massè, "Bioabsorbable implants in foot trauma surgery" (www.sciencedirect.com), ScienceDirect, 2019

-
4.7/5 (opinie 11)