Chrapanie i bezdech senny – podstawy
Chrapanie to nieprawidłowy odgłos pojawiający się przy oddychaniu, przede wszystkim podczas snu. Powoduje je wibracja języczka i podniebienia miękkiego przy wdechu, gdy przepływ powietrza jest utrudniony. Sporadyczne chrapanie nie jest powodem do niepokoju, ale gdy staje się regułą, może prowadzić do zaburzeń snu, zmęczenia mimo odpoczynku oraz niedotlenienia organizmu.
Zlekceważone i nieleczone chrapanie może skutkować niebezpiecznymi bezdechami sennymi. Bezdech polega na tym, że po serii coraz głośniejszych chrapnięć następuje cisza zakończona nagłym pojedynczym chrapnięciem.

Bezdech obturacyjny snu (OSA) to powtarzające się epizody zwężenia lub zamknięcia górnych dróg oddechowych podczas snu, prowadzące do spadków utlenowania krwi i mikrowybudzeń. Nasilenie choroby ocenia się wskaźnikiem AHI (liczba bezdechów i spłyceń oddychania na godzinę snu).
Ciężki OSA wiąże się ze zwiększonym ryzykiem powikłań sercowo-naczyniowych (m.in. nadciśnienia, migotania przedsionków, choroby wieńcowej i zawału, udaru, niewydolności serca, nadciśnienia płucnego), zaburzeń metabolicznych (insulinooporność, cukrzyca typu 2), zaburzeń nastroju i funkcji poznawczych oraz wypadków komunikacyjnych z powodu senności dziennej.
Specjaliści oceniają, że chrapie co najmniej 30 procent ludzi. Częściej są to mężczyźni (80 proc.) niż kobiety (te najczęściej zaczynają chrapać w okresie menopauzy). Cierpiących z jego powodu jest jednak znacznie więcej. Dźwięki, które z siebie wydaje osoba chrapiąca, mogą sięgać nawet 90 decybeli. To porównywalne z pracą kosiarki do trawy. Śpiącego z chrapiącym może to kosztować nawet półtorej godziny snu w ciągu każdej nocy.
Przyczyny chrapania i czynniki ryzyka
Gdy zasypiamy, błona mięśniowa współtworząca ścianę gardła wiotczeje. To powoduje, że tylna część gardzieli opada i dotyka nasady języka. Przez powstałą w ten sposób szczelinę można normalnie oddychać. Gdy jednak drogi oddechowe nie są drożne, śpiący ma problem z nabraniem powietrza. Powietrze, przeciskając się do płuc, wprawia języczek i podniebienie miękkie w głośne drżenie.
Wśród przyczyn chrapania wymienia się:
nieprawidłowości w budowie układu oddechowego, m.in. krzywa przegroda nosowa, powiększone migdały, wydłużone podniebienie miękkie, przerost języczka, niewłaściwa budowa gardła,
stan zapalny dróg oddechowych, zapalenie zatok, astma, niedrożność nosa, np. z powodu polipów,
otyłość, nadciśnienie tętnicze,
picie alkoholu, palenie papierosów,
stosowanie leków uspokajających i nasennych.
Dlaczego moje dziecko chrapie?
Takie pytanie zadają sobie często rodzice. Czasem przyczyną chrapania dziecka jest infekcja. Chrapanie ustaje, gdy ta minie. Jeśli dziecko chrapie niezależnie od stanu zdrowia, przyczyną mogą być nieprawidłowości anatomiczne w budowie migdałków, ich przerost lub trzeci migdał. Może być konieczne jego usunięcie, bo grozi problemami z przełykaniem pokarmów, bezdechami nocnymi, częstymi infekcjami, a nawet astmą oskrzelową.
Gdy dziecko chrapie nawet gdy nie śpi, może chodzić o wiotkość krtani, która jest spowodowana niepełnym rozwinięciem jej elementów chrzęstnych. Dziecku mogą dokuczać duszności i świszczący oddech, jak również często pojawiające się infekcje górnych dróg oddechowych. Zaburzenie na szczęście często mija samo. Wraz z rozwojem dziecka elementy chrzęstne odpowiednio się wykształcą i wzmocnią.
Ciąża a chrapanie
Chrapanie dotyka także kobiety w ciąży. Wynika ze zbyt wysokiego poziomu estrogenu, mogącego powodować przekrwienie i obrzęk śluzówek nosa. Inną przyczyną chrapania u kobiet w ciąży jest nadmierny przyrost masy ciała. Szczególnie trudno robi się pod koniec ciąży, gdy duży już ciążowy brzuch uciska narządy wewnętrzne, w tym przeponę, i utrudnia oddychanie.
Skutki chrapania

Gdy chrapanie zdarza się sporadycznie, przy okazji przeziębienia, po szczególnie męczącym dniu lub zakrapianej alkoholem imprezie, powodów do zmartwienia nie ma. Gdy towarzyszy nam co noc, nie należy go lekceważyć. I to nie tylko, gdy śpiący u naszego boku zaobserwuje, że zdarza się nam tracić oddech podczas snu na długie sekundy. Wtedy mamy już bezdech senny. Nawet bez niego conocne chrapanie staje się dla nas niebezpieczne.
Skutki ustawicznego chrapania:
Czujesz nieustanne zmęczenie, mimo kilkugodzinnego odpoczynku. Masz kłopoty z koncentracją, pojawia się nerwowość, a nawet agresja.
Cierpisz na bóle głowy,
Jeśli jesteś kobietą, tracisz zainteresowanie seksem, jeśli mężczyzną – możesz mieć kłopoty z erekcją.
Cierpisz na nadciśnienie, pojawia się arytmia serca,
Może dojść do zawału serca lub udaru,
Zwiększa się ryzyko wystąpienia cukrzycy typu 2.
Diagnostyka chrapania i bezdechu sennego: kiedy i jakie badania wykonać?
Powtarzającego się z dużą częstotliwością chrapania nie wolno lekceważyć. Powinno ono skłonić pacjenta do wizyty u laryngologa. Ten ustali, jakie są przyczyny chrapania. Może być potrzebna np. rynomanometria, czyli badanie drożności przewodów nosowych. Inne wykonywane badania to fiberoendoskopia, czyli endoskopia nosa, gardła, migdałków i krtani oraz tomografia komputerowa, najlepiej 3D.
Jeśli lekarz nie stwierdzi wad anatomicznych w obrębie dróg oddechowych (np. skrzywiona przegroda nosowa, przerost migdałków, polipy), które można usunąć chirurgicznie, może być konieczna pełna diagnostyka snu. Odbywa się to w warunkach domowych lub w tzw. laboratoriach snu.
W domu, przy pomocy wypożyczonej pacjentowi aparatury, przez całą dobę rejestruje się stopień dotlenienia krwi, dźwięki chrapania, zmiany częstości tętna i pozycji ciała. To tzw. uproszczona rejestracja (poligrafia), monitorująca mniej parametrów niż badanie pełne. W warunkach szpitalnych sprzęt jest bardziej specjalistyczny i kontroluje więcej parametrów.
Jakie badania wykonuje się przy chrapaniu i bezdechu sennym?
Podstawowym badaniem w diagnostyce zaburzeń oddychania podczas snu jest polisomnografia (PSG), wykonywana najczęściej w warunkach szpitalnych lub w specjalistycznym laboratorium snu. Pozwala ona dokładnie ocenić przebieg snu oraz wykryć epizody bezdechu.
W trakcie badania monitorowane są m.in.:
EEG – ocena bioelektrycznej aktywności mózgu,
EMG – ocena napięcia mięśniowego,
EOG – rejestracja ruchów gałek ocznych,
EKG – zapis pracy serca,
przepływ powietrza przez drogi oddechowe,
ruchy oddechowe klatki piersiowej i brzucha,
poziom natlenienia krwi (pulsoksymetria),
dźwięki chrapania (rejestracja mikrofonem).
W wybranych przypadkach diagnostyka może być rozszerzona o dodatkowe badania, np. gazometrię krwi tętniczej.
Leczenie chrapania i bezdechu sennego

Komu zdarzyło się spać u boku osoby chrapiącej, wie, że przekazywane z pokolenia na pokolenie domowe sposoby na chrapanie (gwizdanie, cmokanie) pomagają na bardzo krótko. Często krócej niż czas potrzebny, by twardo usnąć.
Pomóc może natomiast całkowita zmiana przyzwyczajeń dotyczących snu i w ogóle trybu życia.
Zmiana stylu życia i nawyki snu:
Śpij na boku zamiast na wznak, gdy język opada, a otwarte usta zwężają kanał nosogardła oraz cieśń gardła; w utrzymaniu prawidłowej pozycji może pomóc położony za sobą zrolowany koc lub twarda poduszka;
Wielką poduchę zamień na mały „jasiek”; to zapobiega zaginaniu osi szyi, więc będzie ci łatwiej oddychać;
Spróbuj podnieść nieco wezgłowie łóżka, by głowa była nieco wyżej od stóp; to także ułatwi oddychanie;
Wywietrz sypialnię przed snem i zadbaj, by powietrze nie było zbyt suche; najkorzystniejsza wilgotność to 40–60 proc.;
Schudnij; tkanka tłuszczowa odkłada się także na ścianach gardła;
Porzuć alkohol i papierosy; alkohol wypity przed snem powoduje wiotczenie gardła i języka; nikotyna przyczynia się do zalegania śliny w krtani i tchawicy; to prowadzi do podrażnienia gardła i obrzęku śluzówki, a to utrudnia przepływ powietrza do płuc.
Poza redukcją masy ciała pomocne są także zmiany stylu życia:
regularna aktywność fizyczna i stałe godziny snu,
unikanie obfitych posiłków 2–3 godziny przed snem oraz ograniczenie kofeiny i napojów energetyzujących wieczorem,
unikanie leków uspokajających i nasennych bez konsultacji lekarskiej (nasilają zapadanie się gardła),
leczenie i kontrola alergicznego nieżytu nosa; pomocne bywają płukanki solą fizjologiczną i donosowe leki sterydowe zalecone przez lekarza,
terapia pozycyjna (np. specjalne opaski lub plecaki, które utrudniają spanie na plecach),
leczenie refluksu żołądkowo‑przełykowego, jeśli występuje (refluks może nasilać chrapanie).
Ćwiczenia na chrapanie (mięśnie gardła i języka)
Specjaliści zalecają także ćwiczenia, które mogą pomóc. Chodzi o swoistą gimnastykę języka.
Ćwiczenia wzmacniające mięśnie gardła i języka:
naciskaj czubkiem języka na podniebienie i przesuwaj język do tyłu;
przyssij język do podniebienia i naciskaj na nie całym językiem;
naciskaj dolną stroną języka na dolną powierzchnię jamy ustnej i jednocześnie dotykaj czubkiem języka przednich, dolnych zębów;
unieś tylną część podniebienia i języczka, wymawiając jednocześnie głoskę „A”.
Preparaty i środki z apteki
Można także skorzystać z dostępnych w aptekach środków na chrapanie, powodujących zmianę napięcia tkanek tylnej ściany gardła. Są to: tabletki na chrapanie (w formie naturalnych suplementów diety), preparaty w formie sprejów do gardła lub nosa, listki przyklejane do podniebienia, plastry na nos.
Terapia CPAP

W przypadku rozpoznania bezdechu obturacyjnego snu standardową metodą leczenia jest CPAP (ciągłe dodatnie ciśnienie w drogach oddechowych). Aparat, poprzez maskę na nos lub nos i usta, wytwarza stałe lub automatycznie dostosowywane ciśnienie, które zapobiega zapadaniu się gardła.
CPAP skutecznie eliminuje bezdechy i chrapanie, zmniejsza senność dzienną i obniża ryzyko powikłań sercowo-naczyniowych. Możliwe są działania niepożądane (suchość i podrażnienie nosa/gardła, dyskomfort maski, przecieki powietrza), które zwykle ustępują po odpowiednim dopasowaniu maski i zastosowaniu nawilżacza.
Zabiegi na chrapanie i bezdech senny
Wdrażane leczenie zależy od wyników przeprowadzonej diagnostyki.
Jeśli winne są wady anatomiczne dróg oddechowych (skrzywiona przegroda nosowa, przerost migdałków lub polipy), można je usunąć chirurgicznie. Takie leczenie może się odbyć w ramach NFZ – w warunkach ambulatoryjnych lub w szpitalnym oddziale chirurgii jednego dnia.
Innowacyjne metody zabiegowe
Może być także potrzebna operacja na chrapanie. UPPP, czyli chirurgiczna plastyka języczka, podniebienia i gardła, polega na wycięciu nadmiaru błony śluzowej podniebienia wraz z częścią języczka (w razie potrzeby także migdałków podniebiennych) oraz nacięciu łuków podniebiennych. Zabieg ten również może być refundowany przez NFZ. To jednak zabieg wymagający znieczulenia i hospitalizacji, z długim procesem gojenia.
Możliwe powikłania UPPP to m.in.:
ból i trudności w połykaniu,
krwawienie,
zakażenie,
zmiana barwy głosu lub rezonansu,
niedomykalność podniebienno-gardłowa (przedostawanie się płynów do nosa),
bliznowacenie,
utrzymywanie się chrapania lub bezdechu mimo operacji.
Rekonwalescencja trwa zwykle kilka tygodni.
Innowacyjne techniki zabiegowe
W przypadku, gdy chrapanie ma podłoże anatomiczne, rozwiązaniem może być leczenie zabiegowe. Obecnie dostępnych jest wiele małoinwazyjnych technik zabiegowego leczenia chrapania i bezdechu sennego, w tym korekcja małżowin nosowych metodą Celon lub laserem diodowym, a także techniką koblacji z zastosowaniem fal radiowych i niskich temperatur.
Gdy przyczyną chrapania jest podniebienie miękkie, można zastosować implanty Pillar, leczenie laserowe lub koagulację podśluzówkową z wykorzystaniem chirurgii radiofalowej (RaVoR), a w przypadku krzywej przegrody nosowej można wykonać septoplastykę. Dobór metody jest indywidualny i powinien uwzględniać wynik badania laryngologicznego i endoskopowego, wskaźnik AHI w badaniu snu, BMI oraz współistniejące choroby.
Zabiegi chirurgii radiofalowej

Zabieg chirurgii radiofalowej (techniką koblacji i Celon) polega na wykonaniu drobnych nacięć w obrębie podniebienia miękkiego i języczka. Wykorzystywany jest efekt przepływu fal radiowych o bardzo wysokiej częstotliwości i niskiej temperaturze przez ściśle określony obszar w obrębie podniebienia miękkiego i języczka. Działaniu fal poddawane są wyłącznie komórki i tkanki przylegające bezpośrednio do elektrody wprowadzanej do tkanki.
To technika bezpieczna i delikatna. Daje doskonałe i trwałe wyniki, bez uszkodzenia tkanek (lub z minimalnym), obrzęku, bliznowacenia i innych powikłań.
Jak przy każdej interwencji medycznej mogą wystąpić działania niepożądane:
przejściowy ból gardła,
obrzęk,
niewielkie krwawienie,
powierzchowne owrzodzenia,
infekcja,
czasowe zaburzenia połykania lub mowy.
Skuteczność i trwałość efektu zależą od przyczyny chrapania - czasem potrzebne są powtórne zabiegi lub leczenie uzupełniające. Liczba zabiegów zależy od indywidualnych predyspozycji pacjenta, ale każdy zabieg zmniejsza chrapanie. Powtarza się je do chwili osiągnięcia pożądanych efektów lub gdy kolejne nie przynoszą już poprawy.
Metoda Celon - przebieg zabiegu
Do przeprowadzenia plastyki podniebienia miękkiego wykorzystywana jest energia bipolarna Celon. Po miejscowym znieczuleniu w podniebienie miękkie wprowadzana jest bipolarna elektroda. Pozostaje tam na kilka sekund. To pozwala uzyskać efekt koagulacji niskotemperaturowej. Zabieg jest mało inwazyjny i bezkrwawy. Trwa od 20 do 40 minut. Pacjent po zabiegu może wrócić do domu, a nawet do pracy.
Metoda Celon daje również pożądane efekty przy leczeniu bezdechu sennego. Pełen proces gojenia trwa 4–5 tygodni. Uczucie dyskomfortu i niewielki ból trwają 2–4 dni. Pomocne mogą być środki przeciwbólowe.
Możliwe działania niepożądane po zabiegu to:
ból przez kilka dni,
obrzęk podniebienia,
strupy/owrzodzenia w miejscu koagulacji,
krwawienie czy bliznowacenie.
U części chorych efekt jest częściowy i wymaga kolejnych sesji. Zabieg nie jest refundowany przez NFZ.
Metoda koblacji
Koblacja jest jedną z najnowocześniejszych metod leczenia chrapania i bezdechu sennego. Wykorzystuje energię fal radiowych o niskich temperaturach. Celem koblacji jest usztywnienie i podniesienie podniebienia, dzięki czemu zwiększa się przepływ powietrza przez drogi oddechowe.
Lekarz wprowadza cienką elektrodę do wybranych obszarów, gdzie dochodzi do kontrolowanego obkurczenia tkanek, co poszerza drogi oddechowe. Procedura wykonywana jest zazwyczaj w znieczuleniu miejscowym, trwa kilkanaście–kilkadziesiąt minut i nie wymaga hospitalizacji. Po zabiegu pacjent może szybko wrócić do codziennych aktywności, a ewentualny dyskomfort jest zwykle niewielki i krótkotrwały.
W trakcie i po zabiegu nie pojawia się krwawienie, obrzęk i nie ma ran.
Mimo małej inwazyjności możliwe są:
ból gardła,
obrzęk,
uczucie ciała obcego,
przemijająca chrypka,
rzadko krwawienie lub infekcja.
U części pacjentów potrzebne są powtórzenia, a u osób z ciężkim bezdechem efekt bywa niewystarczający bez jednoczesnego zastosowania CPAP.
Aparaty relaksacyjne typu Mandiflex na chrapanie
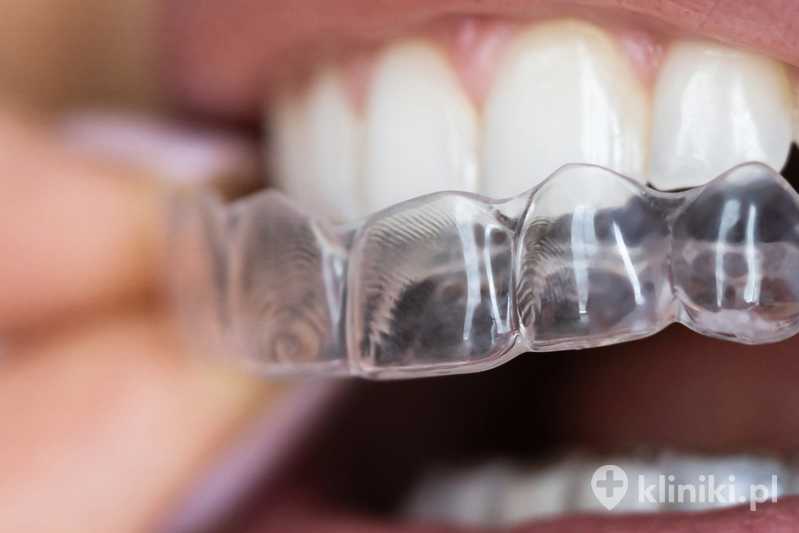
Są to aparaty indywidualnie dopasowane do zgryzu użytkownika, zaprojektowane z myślą o złagodzeniu chrapania. Ich celem jest minimalna zmiana pozycji żuchwy podczas snu. Ta niewielka korekta może otworzyć górne drogi oddechowe i zwiększyć przepływ powietrza.
Aparaty tego typu działają poprzez wysunięcie żuchwy i stabilizację języka, co zwiększa przestrzeń gardła i ogranicza zapadanie się tkanek. Najlepsze efekty obserwuje się u osób z pierwotnym chrapaniem oraz z łagodnym–umiarkowanym OSA. Ich skuteczność może być ograniczona w ciężkim bezdechu sennym i przy znacznej otyłości - w takich sytuacjach często konieczna jest terapia CPAP.
Możliwe działania niepożądane to:
ból stawu skroniowo-żuchwowego,
napięcie mięśni żwaczy,
nadmierne ślinienie,
podrażnienia błony śluzowej,
przejściowe zmiany zgryzu.
Dla bezpieczeństwa i skuteczności zalecane jest dopasowanie przez lekarza dentystę i regularne kontrole.
Chirurgia laserowa
Podczas zabiegów leczenia chrapania z użyciem lasera następuje podgrzewanie tkanek miękkich podniebienia, co prowadzi do kurczenia się włókien kolagenowych. W ten sposób podniebienie miękkie usztywnia się i zmniejsza się jego tendencja do wpadania w wibracje podczas oddychania.
Laserowe leczenie trwa ok. 20 minut. Promień laserowy nie narusza ciągłości tkanek, co czyni ją metodą bezkrwawą. Rekonwalescencja trwa znacznie krócej niż po klasycznym zabiegu chirurgicznym i nie wymaga znieczulenia ani hospitalizacji.
Po zabiegu mogą wystąpić:
- ból i obrzęk podniebienia,
- uczucie suchości,
- krótkotrwała chrypka,
- rzadko – oparzenia lub bliznowacenie.
W bezdechu sennym skuteczność tej metody bywa ograniczona i nierzadko potrzebne są 2–3 sesje. Zabieg nie jest refundowany przez NFZ i czasem trzeba go powtórzyć.
Posłuchaj artykułu:
- Artykuł "Leczenia chrapania i bezdechu sennego" jest dostępny w formie audio z lektorem - posłuchaj teraz (24:13 minuty)
Źródła:
- Epstein L. J. i in., "Clinical guideline for the evaluation, management and long-term care of obstructive sleep apnea in adults", Journal of Clinical Sleep Medicine, 2020
- Ramar K. i in., "Clinical Practice Guideline for the Treatment of Obstructive Sleep Apnea", American Academy of Sleep Medicine, 2021
- Mayo Clinic, "Sleep apnea – Diagnosis and treatment", 2023
- KORE Centrum Fizjoterapii Specjalistycznej, "Leczenie chrapania" (centrum-kore.pl)



4.4/5 (opinie 63)