Chrapanie jest elementem bezdechu sennego, jednak nie jest z nim tożsame. U osób cierpiących na bezdech senny z reguły występuje chrapanie, ale zależność odwrotna niekoniecznie jest prawdziwa. Oznacza to, że osoba chrapiąca może, lecz nie musi cierpieć na bezdech podczas snu.
Przyczyny i czynniki ryzyka chrapania

Wśród przyczyn będących powodem chrapania najczęściej wymieniane są wady w budowie anatomicznej gardła, powodujące w czasie snu nieprawidłowy przepływ powietrza do płuc. Powoduje on wibracje wywołujące drgania języczka i podniebienia miękkiego, będące przyczyną charakterystycznego hałasu.
Innym powodem może być zaburzona drożność nosa w efekcie skrzywienia przegrody lub występowania polipów, a u dzieci także przerost migdałków. Czynnikami sprzyjającymi nasileniu dolegliwości są m.in. palenie papierosów, picie alkoholu oraz otyłość.
Na przestrzeni lat badania pokazują, że otyłość i styl życia mają coraz większe znaczenie jako czynniki predysponujące do występowania chrapania. Dieta bogata w tłuszcze i cukry, brak aktywności fizycznej oraz stres mogą również wpływać na występowanie chrapania.
Przypadłość w znaczącym stopniu przyczynia się do zakłócania prawidłowego snu osoby chrapiącej (i jej partnera) i staje się powodem obniżenia natlenienia organizmu, a co za tym idzie, uczucia nadmiernego zmęczenia w ciągu dnia.
Bezdech senny: objawy, powikłania i AHI
Chrapanie często jest elementem znacznie poważniejszej choroby znanej jako obturacyjny bezdech senny (OBS), czyli wstrzymanie przepływu powietrza przez drogi oddechowe podczas snu. Bezdech senny, występujący wielokrotnie w ciągu nocy i trwający powyżej 10 sekund, jest poważnym problemem, mającym groźne dla zdrowia konsekwencje.
Nieleczone schorzenie znacząco zwiększa ryzyko rozwoju takich chorób i zagrożeń, jak:
-
nadciśnienie tętnicze – bezdech senny 2–3-krotnie zwiększa ryzyko jego wystąpienia
-
choroba niedokrwienna i zaburzenia rytmu serca – zaawansowany bezdech senny zwiększa ryzyko choroby wieńcowej, a u osób z rozwiniętą chorobą serca – ryzyko poważnych arytmii, zagrażających nawet życiu
-
udar mózgu – ryzyko udaru wzrasta wraz z nasileniem objawów bezdechu sennego, a także zwiększa się prawdopodobieństwo kolejnego udaru
-
wypadki komunikacyjne – związane z bezdechem sennym zmęczenie odczuwane w ciągu dnia kilkakrotnie zwiększa ryzyko spowodowania wypadku
Zgodnie z aktualną wiedzą medyczną obturacyjny bezdech senny wykazuje również związek z takimi chorobami, jak cukrzyca, depresja i zaburzenia potencji.
Klasyfikacja nasilenia (AHI, pAHI, pRDI)
Zaletą nowoczesnej diagnostyki jest możliwość wykrycia nawet łagodniejszych form bezdechu sennego, co pozwala na wdrożenie leczenia zanim dojdzie do poważnych konsekwencji zdrowotnych.
Nasilenie OBS klasyfikuje się na podstawie indeksu AHI (liczba bezdechów i spłyceń oddechu na godzinę snu): 5–14/h – postać łagodna, 15–29/h – umiarkowana, ≥30/h – ciężka. W badaniach domowych opartych o technologię PAT w diagnostyce posługujemy się ich odpowiednikami oszacowanymi przez urządzenie (np. pAHI, pRDI).
Diagnostyka bezdechu sennego Watch PAT200 (HSAT)
W diagnostyce dorosłych z dużym prawdopodobieństwem OBS, bez istotnych chorób współistniejących, pomocne są badania domowe typu HSAT, w tym diagnostyka z użyciem Watch PAT200.
Złotym standardem pozostaje jednak pełna polisomnografia (PSG), szczególnie u osób z chorobami układu oddechowego lub sercowo‑naczyniowego, podejrzeniem centralnego bezdechu sennego, w razie wyniku ujemnego lub niejednoznacznego mimo utrzymującego się wysokiego podejrzenia OBS, a także przed bardziej inwazyjnymi interwencjami.
Nowoczesna technologia Watch PAT200
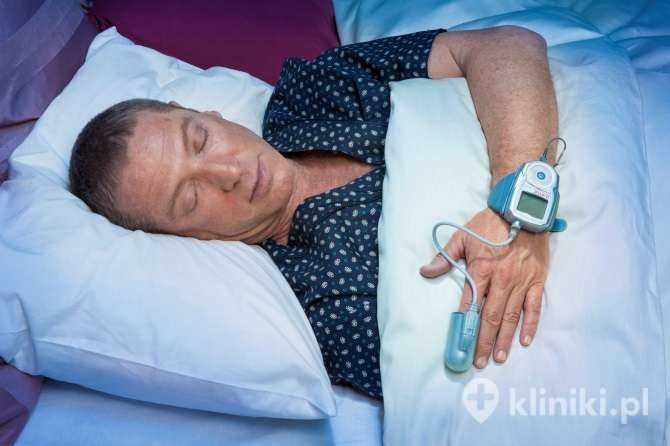
Jednym z najnowszych na rynku urządzeń do tzw. skryningu bezdechu sennego jest Watch PAT200 firmy Itamar Medical, wykorzystujący opatentowaną technologię Peripheral Arterial Tone (PAT) do oceny zmian napięcia tętniczego w naczyniach obwodowych oraz reakcji układu współczulnego.
Urządzenie posiada dopuszczenie FDA. Zgodnie z zaleceniami towarzystw naukowych, badania snu w domu (HSAT) można stosować u wybranych dorosłych z podejrzeniem OBS. Watch PAT jest jednym z urządzeń wykorzystywanych w takiej diagnostyce.
Zamontowany na palcu pacjenta czujnik urządzenia rejestruje chwilowe zmiany objętości krwi w tętniczkach (sygnał PAT) wraz z częstością tętna oraz utlenowaniem krwi (SpO2). Dodatkowo rejestrowana jest aktywność ruchowa (aktigrafia), co pozwala oszacować okresy snu i czuwania.
Dane są zapisywane i analizowane przez dedykowane oprogramowanie, które na podstawie wzorców tłumienia sygnału PAT, zmian tętna i desaturacji tlenowej identyfikuje zdarzenia oddechowe.
Mechanizm wykrywania obturacyjnych bezdechów w czasie snu jest następujący:
-
zmniejszone napięcie mięśniowe górnych dróg oddechowych powoduje zamykanie ścian górnych dróg oddechowych i obturację;
-
sprzężeniem zwrotnym dla tego zdarzenia oddechowego jest aktywacja układu współczulnego, która powoduje wazokonstrykcję i przyspieszenie tętna, w wyniku czego aparat rejestruje tłumienie;
-
po przebudzeniu następuje powrót napięcia mięśni górnych dróg oddechowych, zakończenie bezdechu i ponowne zaśnięcie.
W praktyce algorytm łączy informację o tłumieniu sygnału PAT z desaturacją SpO2 i zmianami rytmu serca, a także z markerami mikroprzebudzeń, by policzyć indeksy: pAHI (liczba bezdechów i spłyceń oddechu na godzinę snu) oraz pRDI (obejmujący także zdarzenia z towarzyszącą aktywacją układu współczulnego). Dzięki aktigrafii AHI odnosi się do rzeczywistego czasu snu, a nie całej rejestracji, co zbliża wynik do polisomnografii.
Raport zwykle zawiera również: ODI (indeks desaturacji), minimalną i średnią SpO2, CT90 (odsetek czasu ze SpO2 poniżej 90%), tętno, łączny czas i skuteczność snu, rozkład NREM/REM oraz, gdy to możliwe, informację o pozycji ciała.
Takie podejście stanowi technologię PAT w diagnostyce zaburzeń oddychania w czasie snu.
Przebieg domowego badania snu
Urządzenie jest wypożyczane pacjentowi przez gabinet lekarski po uprzednim poinstruowaniu, w jaki sposób należy je zamocować przed snem i rozpocząć badanie. Następnego dnia, po przebudzeniu, pacjent odpina czujniki i zdejmuje z ręki aparat.
Urządzenie z zapisanym badaniem jest zwracane lekarzowi w czasie kolejnej wizyty. Po uruchomieniu oprogramowania i wczytaniu zarejestrowanych danych w ciągu kilku minut otrzymuje on kompleksowy raport badania, zawierający tabele z indeksami zdarzeń oddechowych i statystyki.
Skuteczność i ograniczenia badania
Skuteczność Watch PAT była oceniana w wielu badaniach w porównaniu z polisomnografią. W grupach dorosłych z podejrzeniem OBS wykazano dobrą zgodność w ocenie nasilenia choroby (zwłaszcza dla umiarkowanego i ciężkiego OBS).
Na tle innych domowych metod monitorowania (HSAT) istotną zaletą Watch PAT jest szacowanie czasu snu i struktury NREM/REM, co pozwala odnosić pAHI do czasu snu. Należy pamiętać, że podobnie jak inne HSAT, metoda może być mniej miarodajna u osób z chorobami współistniejącymi (np. niewydolność serca, ciężka choroba płuc, podejrzenie centralnego bezdechu sennego) lub przy nieprawidłowej perfuzji palców - w takich sytuacjach wskazana jest pełna PSG.
Diagnostyka skryningowa urządzeniem Watch PAT200 nie jest refundowana przez NFZ, a koszt jej przeprowadzenia w prywatnej placówce to ok. 30–500 zł. Przeprowadzenie badania w domowych warunkach jest wygodne dla pacjenta i pozwala uzyskać dokładny obraz snu w codziennym otoczeniu. Jest to przydatne zwłaszcza jako domowe badanie snu wstępnie oceniające ryzyko OBS.
Leczenie chrapania i bezdechu sennego
Leczenie bezdechu sennego i chrapania obejmuje szeroki zakres interwencji, takich jak zmiany stylu życia, urządzenia wspomagające oddychanie i czasem interwencje chirurgiczne. Wybór odpowiedniej metody zależy od ciężkości objawów i ich przyczyny.
Dobór terapii w zależności od nasilenia OBS:
-
łagodny OBS (5–14/h): modyfikacje stylu życia (redukcja masy ciała, ograniczenie alkoholu, unikanie leków nasennych), leczenie niedrożności nosa, terapia ułożeniowa; u części chorych rozważa się indywidualnie dopasowaną szynę nazębno‑żuchwową (aparat ortodontyczny)
-
umiarkowany OBS (15–29/h): często zalecane leczenie CPAP/autoCPAP; alternatywnie u wybranych – aparat ortodontyczny; korekcja czynników anatomicznych i stylu życia
-
ciężki OBS (≥30/h): CPAP pozostaje leczeniem pierwszego wyboru; postępowanie wspomagające (redukcja masy ciała, leczenie laryngologiczne) rozważa się indywidualnie; zabiegi chirurgiczne tylko w ściśle określonych wskazaniach
U osób, u których skryning bezdechu sennego w badaniu Watch PAT sugeruje umiarkowane lub ciężkie OBS, zwykle rekomenduje się szybkie wdrożenie terapii (najczęściej CPAP) albo pogłębienie diagnostyki polisomnografią – zależnie od obrazu klinicznego i zaleceń lekarza.
Gdzie wykonać badanie Watch PAT200?
Badanie można przeprowadzić m.in. w Centrum Leczenia Chrapania i Bezdechu w Bydgoszczy, Centrum Medycznym Św. Łukasza w Częstochowie, Centrum Medycznym Promed w Krakowie, Ośrodku Medycyny Snu Instytutu Psychiatrii i Neurologii w Warszawie oraz w Polsko-Amerykańskiej Klinice Serca – Wrocławskim Centrum Medycznym.
Badania domowe i polisomnografia są dostępne także w wielu poradniach laryngologicznych, ośrodkach medycyny snu i pracowniach diagnostycznych w innych miastach, m.in. w Gdańsku, Poznaniu, Łodzi, Lublinie, Szczecinie, Katowicach, Białymstoku i Rzeszowie.
Aktualne miejsca realizacji badań warto wyszukać pod hasłami: diagnostyka z użyciem Watch PAT200, skryning bezdechu sennego, domowe badanie snu lub sprawdzić ofertę szpitali klinicznych i prywatnych centrów medycznych w regionie.
Posłuchaj artykułu:
- Artykuł "Diagnostyka chrapania aparatem Watch PAT200" jest dostępny w formie audio z lektorem - posłuchaj teraz (13:26 minuty)
Źródła:
- R. Jen, J. E. Orr,b Y. Li, P. DeYoung, E. Smales, A. Malhotra and R. L. Owens, "Accuracy of WatchPAT for the Diagnosis of Obstructive Sleep Apnea in Patients with Chronic Obstructive Pulmonary Disease" (www.ncbi.nlm.nih.gov), National Library of Medicine, 2020
- Ji Ho Choi, Bora Lee, Jae Yong Lee and Hyun Jun Ki, "Validating the Watch-PAT for Diagnosing Obstructive Sleep Apnea in Adolescents" (www.ncbi.nlm.nih.gov), National Library of Medicine, 2018
- Melike Yuceege i in., "Reliability of the Watch-PAT 200 in Detecting Sleep Apnea in Highway Bus Drivers", J Clin Sleep Med., 9(4), 339–344, 2013


-
4.0/5 (opinie 24)