Nietrzymanie moczu (inkontynencja) jest schorzeniem, które jak żadne inne powoduje u dotkniętych nim osób poczucie wstydu i zakłopotania. Ze względu na dyskomfort psychiczny znaczna część chorych unika wizyty u lekarza lub zgłasza się do niego nawet po kilku latach od wystąpienia problemu. To błąd, ponieważ współczesna medycyna dysponuje szerokim wachlarzem metod leczenia inkontynencji, począwszy od specjalistycznych ćwiczeń wzmacniających mięśnie dna miednicy, poprzez farmakoterapię, wykorzystanie pola magnetycznego lub elektrostymulację, na inwazyjnych zabiegach chirurgicznych kończąc.
Neuromodulacja krzyżowa InterStim – czym jest?
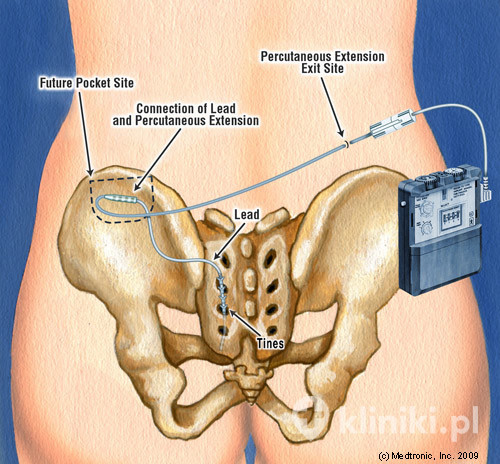
Jedną z najnowszych w Polsce metod leczenia nietrzymania moczu jest neuromodulacja krzyżowego odcinka rdzenia kręgowego, w skrócie zwana neuromodulacją krzyżową. Zabieg wykonuje się przy użyciu niewielkiego urządzenia InterStim, wyprodukowanego przez amerykańską firmę Medtronic.
Istotą terapii jest stymulowanie za pomocą łagodnych impulsów elektrycznych nerwów krzyżowych, odpowiadających za kontrolę pęcherza moczowego, a tym samym umożliwienie im prawidłowego funkcjonowania. Warto dodać, że neuromodulacja krzyżowa zyskuje na popularności nie tylko w Polsce, ale również na świecie, dzięki swojej skuteczności i minimalnej inwazyjności.
W międzynarodowych badaniach klinicznych neuromodulacja wykazała wysoki odsetek skuteczności w leczeniu różnych typów nietrzymania moczu oraz zespołu nadreaktywnego pęcherza (OAB).
W skład systemu InterStim wchodzą:
- wszczepiany chirurgicznie pod skórę pacjenta neurostymulator,
- cienki przewód, który przewodzi łagodne impulsy elektryczne wprost do nerwów kontrolujących dno miednicy, włącznie z jelitem grubym i pęcherzem moczowym,
- zewnętrzny, manualny programator pacjenta, który pozwala na dostosowanie natężenia stymulacji oraz włączenie i wyłączenie systemu.
Wskazania, przeciwwskazania i kwalifikacja do InterStim
Na czym polega kwalifikacja i dla kogo jest to metoda? Neuromodulacja krzyżowa jest przeznaczona przede wszystkim dla pacjentów z nadreaktywnym pęcherzem (parcia naglące z/bez wycieków oraz częstomocz), u których zawiodły metody zachowawcze i farmakoterapia, oraz dla chorych z nieobturacyjną (niezwiązaną z przeszkodą) retencją moczu.
Nie jest to terapia pierwszego wyboru w czystym wysiłkowym nietrzymaniu moczu (np. przy kaszlu, wysiłku) – w tej sytuacji częściej rozważa się leczenie operacyjne (np. taśmy).
Wskazania
Wskazania do terapii:
- nadreaktywny pęcherz (parcia naglące, częstomocz, naglące nietrzymanie moczu) po nieskutecznym leczeniu zachowawczym i farmakologicznym,
- nieobturacyjna retencja moczu (po wykluczeniu przeszkody podpęcherzowej), w tym konieczność przewlekłego cewnikowania,
- mieszane postacie nietrzymania z przewagą objawów naglących.
Przeciwwskazania i ograniczenia
Przeciwwskazania i ograniczenia:
- aktywna infekcja ogólna lub w miejscu planowanego implantowania,
- niewyrównane zaburzenia krzepnięcia,
- niezdiagnozowana przeszkoda w odpływie moczu (np. istotne zwężenie cewki),
- brak możliwości współpracy lub obsługi systemu,
- ciąża – zwykle odracza się implantację; w razie zajścia w ciążę stymulator z reguły wyłącza się do czasu porodu,
- planowane procedury medyczne mogące zakłócać pracę układu (np. niektóre formy diatermii); możliwości badań MRI zależą od konkretnego modelu i przewodów.
Przebieg zabiegu, bezpieczeństwo i powikłania

Minimalnie inwazyjny zabieg wszczepienia systemu neuromodulacji krzyżowej można przeprowadzić w znieczuleniu miejscowym lub ogólnym. Procedura „montażu” urządzenia jest dwuetapowa.
Pierwsza faza, zwana „testową”, pozwala ocenić skuteczność i tolerancję metody przez pacjenta. W tym celu lekarz umieszcza elektrodę w pobliżu nerwów krzyżowych, a następnie podłącza ją do stymulatora zewnętrznego, noszonego przez pacjenta na pasku. Okres próbny trwa zwykle od kilku dni do kilku tygodni. Za odpowiedź pozytywną przyjmuje się najczęściej co najmniej 50% poprawę (np. mniejszą liczbę epizodów wycieku moczu, rzadsze parcia, mniejszą potrzebę cewnikowania).
W przypadku pozytywnej odpowiedzi na terapię przechodzi się do drugiej fazy, czyli podskórnego wszczepienia neurostymulatora. Ta dwustopniowa procedura pozwala zastosować metodę InterStim wyłącznie u pacjentów, u których zaobserwowano istotną poprawę kliniczną.
Podczas stymulacji pacjent może odczuwać delikatne „mrowienie” w obrębie miednicy lub pośladka, co jest typowe i zwykle dobrze tolerowane. Programator pozwala na niewielkie korekty natężenia w granicach ustalonych z lekarzem, aby optymalizować komfort i skuteczność.
Wpływ neuromodulacji krzyżowej na kontrolę pęcherza i jakość życia pacjentów
Korzyści wynikające z neuromodulacji krzyżowej to nie tylko poprawa kontroli nad pęcherzem, ale także znaczna redukcja stresu i poprawa jakości życia pacjentów. Zastosowanie tej metody pozwala na odzyskanie pełnej swobody w codziennym życiu, co jest nieocenione zwłaszcza dla osób aktywnych zawodowo i społecznie.
Materiały implantacyjne i ryzyko reakcji alergicznych
Komponenty systemu zawierają metale i tworzywa stosowane w implantach (m.in. obudowa z tytanu, elektrody ze stopów szlachetnych, izolacja i elementy przewodów z poliuretanu/silikonu). Reakcje nadwrażliwości są rzadkie, ale osoby z potwierdzonymi ciężkimi alergiami kontaktowymi na metale lub tworzywa powinny poinformować o tym lekarza – w razie potrzeby możliwa jest konsultacja alergologiczna oraz dobór postępowania zmniejszającego ryzyko podrażnienia skóry i tkanek.
Możliwe działania niepożądane
Możliwe działania niepożądane i powikłania:
- ból, tkliwość lub krwiak w okolicy implantu, podrażnienie skóry,
- przemieszczenie elektrody, przerwanie przewodu lub konieczność korekty ustawień (może wymagać zabiegu rewizyjnego),
- infekcja w miejscu implantacji,
- nieprzyjemne odczucia stymulacji, przejściowe nasilenie lub zmiana wzorca oddawania moczu/stolca,
- rzadko reakcje nadwrażliwości na materiały implantu,
- brak spodziewanego efektu pomimo prawidłowej implantacji.
Wiele nowoczesnych systemów ma warunkową zgodność z rezonansami MRI; szczegółowe możliwości zależą jednak od typu stymulatora i przewodów – przed badaniem należy okazać kartę implantu i stosować się do zaleceń ośrodka.
Skuteczność InterStim – efekty i wyniki badań

Zgodnie z przytaczanymi przez producenta urządzenia wynikami badań klinicznych osoby leczone za pomocą terapii InterStim z powodu nadreaktywności pęcherza moczowego zgłaszały istotną poprawę w zakresie liczby epizodów nietrzymania moczu w każdym tygodniu.
U części badanych doszło do całkowitego ustąpienia nietrzymania moczu, istotnej redukcji liczby wyjść do toalety każdego dnia, a także wyraźnej poprawy jakości życia. Bateria neurostymulatora wystarcza na kilka lat pracy urządzenia – po jej wyczerpaniu urządzenie może wymagać wymiany.
Skuteczność w różnych grupach pacjentów
Precyzyjniej o skuteczności w różnych grupach pacjentów: w dostępnych analizach pacjenci z OAB i naglącym nietrzymaniem moczu osiągają najczęściej co najmniej 50% redukcję epizodów wycieku moczu w ok. 50–80% przypadków, a całkowitą kontynencję u części chorych (zwykle kilkanaście do kilkudziesięciu procent).
W OAB bez wycieków (parcia naglące i częstomocz) istotną poprawę częstości mikcji i parć obserwuje się u ok. 50–70% pacjentów. W nieobturacyjnej retencji moczu odsetek chorych, u których udaje się ograniczyć lub odstawić cewnikowanie, również bywa znaczący (około kilkudziesięciu procent, zależnie od przyczyny i czasu trwania dolegliwości).
„Stosowanie neuromodulacji krzyżowej daje spektakularne efekty. Dolegliwości są definitywnie niwelowane. Pacjenci z OAB leczeni za pomocą InterStim obserwują całkowite ustąpienie nietrzymania moczu bądź znaczną redukcję epizodów wycieku moczu i liczby wyjść do toalety” – mówi prof. dr hab. n. med. Jerzy B. Gajewski, profesor urologii i farmakologii Uniwersytetu Dalhousie w Halifaxie.
Dla przejrzystości warto podkreślić, że nie każdy pacjent osiąga całkowitą kontynencję – celem terapii jest przede wszystkim klinicznie istotna poprawa i redukcja objawów, potwierdzona w fazie testowej, a następnie utrzymywana po implantacji. Skuteczność długofalowa zwykle wymaga okresowych wizyt kontrolnych i ewentualnej zmiany ustawień.
Trwałość baterii zależy od modelu i zaprogramowanych parametrów (w urządzeniach bezładowalnych typowo kilka lat; w ładowalnych – dłużej), a po jej wyczerpaniu możliwa jest wymiana generatora.
Aktualne badania wskazują także na możliwość wykorzystania neuromodulacji krzyżowej w leczeniu innych dolegliwości związanych z układem moczowym, takich jak chroniczny ból miednicy. Trwają również prace nad poprawą technologii systemów neuromodulacyjnych, w celu zwiększenia ich skuteczności i komfortu użytkowania.
Porównanie z innymi metodami leczenia
Jak wypada porównanie z innymi metodami? Neuromodulacja krzyżowa jest zwykle rozważana po niepowodzeniu leczenia zachowawczego i farmakoterapii. W OAB alternatywą jest m.in. toksyna botulinowa podawana do pęcherza (wysoka skuteczność, ale ryzyko czasowej retencji i konieczność powtórzeń), przezskórna stymulacja nerwu piszczelowego (PTNS – mniej inwazyjna, zwykle wymaga serii zabiegów podtrzymujących), a także leki (leki antymuskarynowe, agoniści receptora beta-3).
W wysiłkowym nietrzymaniu moczu skuteczniejsze bywają metody chirurgiczne (np. taśmy podcewkowe). Wybór terapii zależy od typu inkontynencji, chorób współistniejących, preferencji pacjenta oraz odpowiedzi na próbną stymulację.
Źródła:
- Ewa Barcz, Andrzej Pomian, Urszula Kalata, "Nadreaktywność pęcherza moczowego – trzecia linia terapii. Neuromodulacja krzyżowa" (www.forumginekologii.pl), 2024
- Agencja Oceny Technologii Medycznych, "Rekomendacja nr 213/2014 z dnia 8 września 2014 r. (neuromodulacja krzyżowa – rekomendacja AOTMiT)", 2014
- A. P. Cameron i in., "The AUA/SUFU Guideline on the Diagnosis and Treatment of Idiopathic Overactive Bladder (2024)", American Urological Association, 2024


-
3.6/5 (opinie 34)